鳞状细胞癌(squamous cell carcinoma)简称鳞癌,起源于皮肤表皮及其附属器(毛囊漏斗、皮脂腺导管、末端汗管) 角质形成细胞,好发于头皮、面部、颈和手背等暴露部位,早期即可呈溃疡,又常继发于慢性溃疡或慢性窦道开口,或瘢痕部的溃疡经久不愈而癌变。临床可呈菜花状,边缘隆起不规则,底部不平,易出血,常伴感染致恶臭。可有局部浸润及区域淋巴结转移。在下肢者常伴骨髓炎或骨膜炎。
-
挂什么科:肿瘤科 肿瘤外科
-
需做检查:鳞状上皮细胞癌抗原 鳞状上皮细胞癌抗原(SCC) 皮肤癌检测 皮肤病的物理检查
-
治疗方法:手术治疗 药物治疗 支持性治疗
-
常用药物:暂无相关信息
-
一般费用:根据不同医院,收费标准不一致,市三甲医院约(5000--10000元)
-
传染性:无传染性
-
治愈周期:8-12周
-
治愈率:65%-75%(上述外科手术治愈率)
-
患病比例:0.002%-0.003%
-
好发人群:多发于50岁以上的男性
-
相关症状:
-
相关疾病:
多发于50岁以上的男性,常见于面部,头皮,下唇,手背,前臂,阴部等处,尤其是皮肤与粘膜交界处更易发生,初起为暗红色坚硬的疣样小结节,表面毛细血管扩张,中央有角质物附着,不易剥离,用力剥后可出血,皮损逐渐扩大,形成坚硬的红色斑块,表面有少许鳞屑,边境清楚,向周围浸润,触之较硬,迅速扩大形成溃疡,溃疡向周围及深部侵犯,可深达肌肉与骨骼,损害互相粘连形成坚硬的肿块,不易移动,溃疡基底部为肉红色,有坏死组织,有脓液,臭味,易出血,溃疡边缘隆起外翻,有明显炎症,自觉疼痛,如发生在皮肤与粘膜交界处,固潮湿与摩擦更易出血,发展更快,可形成菜花状,破坏性大,有明显疼痛,易转移,预后不良。
早期皮损常呈小而硬的淡红色结节,边界不清,表面光滑,但常演变为疣状或乳头瘤状,有时表面有鳞屑,肿瘤进行性增大。
根据肿瘤发展的快慢,肿瘤中央迟早会发生溃疡,发展迅速的肿瘤直径达到1~2cm大小之前就发生溃疡,溃疡表面呈颗粒状,有坏死组织,易出血,溃疡边缘宽而高起呈菜花状,性质坚硬,伴恶臭,发生于口唇的鳞癌90%发生于下唇(图3),常为单个结节溃疡性皮损,较皮肤鳞癌发展迅速,预后差,一般来讲继发于放射性皮炎,焦油性角化病,瘢痕,溃疡,窦道者,其转移远较日光损伤,如日光性角化病为高;发生于口唇,阴茎,女阴者亦易于转移。
原发性鳞癌少见,早期为一小的丘疹,结节状或呈疣状突起,淡红色,表面粗糙,生长迅速易破溃并向周围浸润,多见于头顶部,继发性鳞癌多见,常在原有头皮的慢性溃疡,瘢痕等损害基础上癌变所致。
1948年Blum证明致癌射线是太阳光谱中波长为290~320mm的部分,日光中的紫外线侵害人体,导致细胞内DNA损伤和其修复能力的破坏而致皮肤癌,皮肤内的黑色素可以保护皮肤免受紫外线损伤,这就是白色人种易受紫外线损伤而好发皮肤癌的原因,而他们喜欢日光浴的习惯,也是造成发病率较高的原因之一,地球上空臭氧层变薄,形成臭氧洞,导致过多紫外线照射,可造成皮肤癌患者的增加。
化学物质刺激 (18%):某些化学物质如砷,沥青等可致皮肤鳞癌,与沥青接触的工人皮肤鳞癌的发病数比一般工人高出12倍左右如沥青,煤焦油,石蜡,含有砷剂的化合物等均有致癌性,特别是导致鳞癌。
人类乳头瘤病毒 (15%):人类乳头瘤病毒,特别是16,18,30和33型;免疫抑制,器官移植亦为诱发的重要因素。
遗传因素 (10%):遗传亦为重要的发病因素,某些遗传性皮肤病如色素性干皮病,白化病等有色人种鳞癌的发病数比白种人发病率高,国内孙绍谦等1956年报道191例皮肤癌,其中,鳞癌占78.5%,而德国Bosenberg 1953年报道133例皮肤癌中鳞癌仅占15%。
(一)发病原因
自从1775年Percival pott首次报道扫烟囱工人因接触煤烟发生阴囊鳞癌以来,鳞癌的发病机制为人们所注意,许多致病因子均可诱发鳞状细胞癌,主要为紫外线长期照射,其次为放射线损伤,热损伤,致癌化学物质,如砷,多环芳香碳氢化合物,煤焦油,木馏油,石蜡,蒽,烟草焦油,铬酸盐等与鳞癌的发生有密切关系。
1.癌前期皮肤病 某些癌前期皮肤病如日光角化病,黏膜白斑,砷角化病,X线和镭射线性皮炎等均易致鳞癌,以及其他慢性皮肤病,如疣状表皮发育不良,慢性溃疡,慢性窦道,慢性骨髓炎,慢性红斑狼疮,寻常狼疮,萎缩硬化性苔藓等均可诱发或继发鳞癌。
2.放射线过量照射 在慢性皮炎的基础上,如受到过量的放射线照射,亦可使皮肤发生癌变,长期与放射线接触的工作人员,如缺乏保护措施,亦可以诱发皮肤癌症。
3.瘢痕 各种创伤性瘢痕,尤其烧伤性瘢痕更易发生鳞癌。
4.继发于慢性皮肤病变 某些慢性皮肤病,如寻常狼疮,红斑狼疮,黏膜白斑,慢性溃疡或窦道,烧伤瘢痕,射线皮炎,慢性肉芽肿疣状表皮发育不良,慢性骨髓炎,萎缩硬化性苔藓等均可诱发或继发鳞癌。
(二)发病机制
1.组织病理所见 癌细胞大致有以下三种:
(1)已分化的棘细胞:与正常棘细胞不同,瘤细胞体积较大,呈多边形,短梭形或不规则形,胞浆丰富,有细胞间桥,伊红染色,不均匀,若内含糖原,细胞透明呈空泡状;胞核大小及染色深浅不一,有多核,巨核和较多核分裂象。
(2)角化细胞:单个或簇集成团,癌细胞团块的中央出现角化珠,由同心层状排列(如洋葱状)的角化物质构成,胞核较大,深染,胞浆深红,示嗜酸性,完全或不完全角化,此为鳞状细胞癌的特征性的结构。
(3)未分化或低分化梭形细胞:细胞体积较小胞浆少;胞核深染,细胞间无网状纤维。
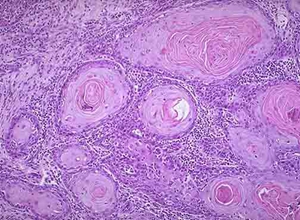
上述几种癌细胞常相互混杂,排列成乳头状,巢状,条带状或假腺样结构(图1)。
2.鳞癌一般分化较好,高分化的鳞癌约占75%,癌细胞呈乳头状,巢状,条索状或腺样结构,可浸润至真皮层或皮下组织,按癌细胞分化程度分4级:
(1)Ⅰ级:分化成熟的鳞癌,具有细胞间桥和癌珠,癌珠为鳞癌特征性结构,是由同心性排列的角癌细胞组成。
(2)Ⅱ级:以棘细胞为主要成分,并具有明显的异形性,包括癌细胞体增大,核大小不等,染色深浅不一,核分裂多见,癌珠少,且其中央有角化不全。
(3)Ⅲ级:细胞分化差,皮表层大部分细胞排列紊乱,细胞体积增大,核大异形明显,核分裂多见,无癌珠,但有个别细胞呈角化不良,病变在表皮内呈辐射状扩展,浸润真皮较晚。
(4)Ⅳ级:为未分化型,无棘细胞,无细胞间桥和癌珠,癌细小呈梭形,核细长染色深,并有坏死和假腺样结构,少数呈鳞状细胞和角化细胞,可作为诊断依据。
3.Broders分类 根据未分化细胞在癌细胞中所占的百分比,侵袭性鳞状细胞癌分为四级。
(1)Ⅰ级:瘤组织不超过汗腺的水平,未分化细胞<25%,角珠较多。
(2)Ⅱ级:未分化细胞<50%,只有少数角珠,角珠中心角化细胞较少,非典型细胞稍多,癌细胞团界限不清。
(3)Ⅲ级:未分化细胞<75%,无角珠,可见较大的角化不良细胞,胞浆深红,核深染,核分裂象多且不典型;
(4)Ⅳ级:未分化细胞>75%,无角化,肿瘤细胞不典型,无细胞间桥,诊断较困难。
未分化细胞所占比例越大,恶性程度越高,除此之外,侵袭的深度也是估计恶性程度的一个重要因素,在低度恶性的鳞状细胞癌中,罕见癌细胞侵入到汗腺以下的组织。
按Broders分类,鳞状细胞癌大多为分化较高的Ⅰ或Ⅱ级,分化低的Ⅲ或Ⅳ级少见。
鳞状细胞癌应同良性慢性溃疡和结核性溃疡相鉴别,早期与基底细胞癌相似,应与黑素瘤,角化棘皮瘤,色素痣,放射性溃疡,光照性角化症及其他恶性皮肤肿瘤和肉芽肿等病相鉴别,一般根据临床表现,特别是组织病理检查可以鉴别。
组织病理上应与假癌性增生(pseudocarcinomatous hyperplasia)鉴别,后者见于慢性增生性炎症,组织象颇似一级,二级鳞癌,但鳞状细胞通常分化良好,非典型性如个别细胞角化,核增生染色深则轻微或无,此外,常见白细胞侵入增生的表皮中,使某些表皮细胞崩解,而鳞癌则无此现象,必要时尚需借助多次活检并结合临床鉴别。
鳞状细胞癌西医治疗
早期诊断为治疗成功的关键。治疗应彻底,以免发生转移。可根据肿瘤的大小、组织分化程度、患者年龄和身体状态,选用适当的治疗方案,包括Mohs显微外科、放射疗法、电干燥疗法、光动力疗法、β萝卜素、干扰素和损害内注射氟尿嘧啶、肾上腺素凝胶或博来霉素等。已经转移或晚期患者,可试用顺铂(cisplatin),多柔比星(阿霉素)或博来霉素(bleomycin)治疗。由于鳞状细胞癌有转移性,危及生命,因之治疗必须彻底。治疗方法较多,但在病情允许的情况下,仍以早期手术切除效果较好。
1.手术治疗
头皮鳞癌宜采用一次手术切除。对于病损较小、分化良好的肿瘤应首选手术切除,一期缝合。病损范围较大者,切后应做皮瓣转移或植皮术。切除时至少应包括周围0.5~1.0cm的正常皮肤,应深达皮下脂肪层或筋膜层,原则是尽可能作广泛根治。未侵及颅骨者,作头皮全层切除,已侵犯颅骨者应切除颅骨并扩大到正常颅骨1cm,若已累及板障和内板,则切除范围还应更大些。缺损颅骨范围不大者,一般不作修补。头皮作松解转移皮瓣缝合,缺损较大者作植皮术。切除组织应做病理检查,以明确是否切除干净。如果未发现淋巴结转移,一般不做预防性淋巴结切除。此法能较彻底地一次切除癌肿,创面愈合快。缺点是,对发生在暴露部位或较大的癌肿经切除后,瘢痕常会影响美容和功能。
晚期鳞癌,有较深浸润或已发现有淋巴转移时,除广泛彻底切除局部病灶外,还需作区域性淋巴清扫术。手术前后还应考虑采用全身性化疗,或区域性灌注法化疗。
2.淋巴结清扫
鳞癌手术切除后的选择性区域淋巴结清扫术(ERND)很难决定。如下唇部鳞癌,在扪出有淋巴结组,和未能扪出淋巴结而进行预防性清扫组比较时,二组无显著区别。故此,预防性清扫不是最必需的选择,而应依据患者的年龄、癌的发生部位、浸润程度和癌细胞分化程度作出最佳决策。
3.放射治疗
凡不适宜手术或有手术禁忌者,可选用X线或镭γ线治疗。适用于年老体弱者、手术禁忌证者、发生在瘢痕组织上或血液供给不足部位的癌肿、少结缔组织 (如外耳、手指等) 部位的癌肿,或癌已侵犯软骨或骨骼(如在头皮或耳郭),或转移到淋巴结的癌肿。
(1)X线治疗:根据病灶大小、深浅来决定剂量与疗程,分区治疗比较安全,大多不影响外观和功能。小于2cm并相当浅的病灶可采用2~3周短疗程的接触分区治疗;直径小于5cm而厚度不超过0.5cm的采用中度X线、2~3周或3~5周的长疗程分区治疗;大于以上面积或超过以上厚度的病灶采用深度X线、3~5周的分区疗法。接触治疗用50kV;中度X线治疗用120~140kV;深度X线治疗用160~180kV。分区治疗按以上条件给予2、3、4Gy,少数为5Gy。总剂量为45~60Gy。
(2)镭治疗:同X线治疗。虽较X线治疗操作繁琐,但对某些特殊部位如手背或足部等则有其优越性。
4.药物化疗
(1)局部用药:河南省有以皮癌净为主,中西医综合治疗皮肤癌取得了较好效果的报导。也有外用三氯醋酸、足叶草脂或氟尿嘧啶软膏者,但因其可靠性不易掌握,容易复发。
(2)全身用药:肌肉或静脉注射博来霉素(争光霉素),1次/d,每次15mg,总量为600~900mg。对于已有转移的鳞状细胞癌以顺铂、多柔比星(阿霉素)联合治疗效果最好。全身用药反应较大,故作为辅助治疗。
5.刮除及电干燥术 适用于分化良好、瘤体较小者。治愈率与手术者的经验和技术有关。
6.冷冻治疗 利用液氮等接触皮损,使瘤组织冻融而发生破坏。本法不用麻醉,操作简便,有报告治愈率可达80%以上。但冷冻后皮损处多发生水肿,愈合较慢。
7.激光治疗 适用于小而浅表病灶。利用二氧化碳激光束的高温破坏肿瘤组织,仅用于老年体衰,不能接受手术的患者。
近年来应用激光和血卟啉衍生物相结合来诊断和治疗鳞癌,取得了较好疗效。它是将此种光敏剂(HpD)注入人体后,借助于一定波长的激光去活化光敏剂,使它产生光动力反应,以达到确定肿瘤部位和消灭癌瘤的目的。
8.Mohs外科手术 适用于体积较大,部位较深的皮损。复发率低。本法在国外已较广泛采用,但因费时费力,在我国尚未被普遍采用。
预后
与鳞状细胞癌的分化程度、发生部位、病程、治疗方法及患者全身状况有关。如果肿瘤分化较好,并且早期彻底切除,则预后尚好。如果分化不好,或已发生转移,则预后不良。发生于口唇的鳞癌90%发生于下唇,常为单个结节溃疡性皮损,较皮肤鳞癌发展迅速,预后差。
鳞状细胞癌中医治疗
脾虚型:
宜健脾利湿、软坚化痰。方药:白术、白扁豆、怀山药、苡仁、猪苓、僵蚕、土茯苓、白芥子、草河车、夏枯草、瓜蒌、白花蛇舌草。大便溏泻加茯苓、党参。有继发感染时加双花炭。肿块坚硬者加牡蛎、丹参。疼痛者加元胡,气虚时加黄芪。
肝郁型:
宜疏肝理气,通经活络,化瘀散结。方用逍遥散加丹参、红花、三棱、莪术,疼痛明显时加元胡,胸闷时加厚朴,发热者加芦根、板蓝根,也可服用逍遥丸,大黄蛰虫丸。
(以上提供资料及其内容仅供参考,详细需要咨询医生。)
多摄入一些高纤维素以及新鲜的蔬菜和水果,营养均衡,包括蛋白质、糖、脂肪、维生素、微量元素和膳食纤维等必需的营养素,荤素搭配,食物品种多元化,充分发挥食物间营养物质的互补作用。
日常预防
鳞癌为高度恶性肿瘤,预后极差,预防主要是针对可能的诱发病因进行,去除致病因子和诱因是预防本病的关键,平时注意避免过度日晒和紫外线,X线照射,及频繁接触砷,沥青等化学物质,对长期不愈的慢性溃疡或黏膜白斑等要积极治疗并定期检查,有助于防止鳞状细胞癌的发生。
肉眼观察:形态多不规则,质地较硬,无包膜,与周围组织无界限,剖面实质性,呈灰白色,中心常有坏死区。
镜检:肿瘤细胞的形态及结构与其他地位的鳞状细胞癌相同,中,高分化者可见细胞间桥及角化珠;低分化角化不明显,无粘液细胞,亦无腺管样结构。
组织病理检查肿瘤由不规则表皮细胞团块构成,向真皮增生,瘤团由不同比例的正常鳞状细胞和非典型(间变)鳞状细胞构成,非典型鳞状细胞大小和形状不一,核增生,染色深,出现非典型性核丝分裂,细胞间桥消失,出现个别细胞角化不良和角珠形成(瘤细胞作同心圆排列,自周围逐渐向中心处不完全或完全角化),肿瘤恶性程度愈高则细胞分化程度越低,角珠形成愈少,细胞间桥愈少,真皮内炎症反应较轻,反之则细胞分化较高,细胞间桥存在,角珠较多,真皮炎症反应重。
随着肿瘤的发展,可能并发软骨,肌肉,骨骼等部位损害,并可转移至淋巴结。
1.感染 溃疡是鳞状细胞癌的主要临床特征,癌前常有慢性溃疡并感染,亦可在癌后并发感染,感染时,坏死组织分解产生恶臭。
2.骨髓炎或骨膜炎 鳞状细胞癌向深部浸润时,可累及下方深部的骨骼组织,发生骨髓炎或骨膜炎。