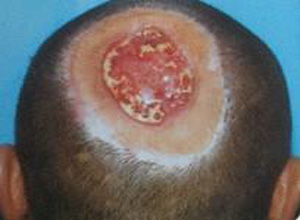
因火药,炸药等发射或爆炸产生的投射物,如枪弹弹丸、各种破片等所致的颅脑损伤称为火器性颅脑损伤,平时尚可见到猎枪、鸟枪发射的霰弹伤,气枪伤严格讲不属于火器伤,但因其射出的铅弹,进入颅内也可造成伤道,故也放在火器伤内,火器性颅脑损伤是一种严重的创伤,其发生率与病死率都较高。
1.意识障碍
伤后意识水平是判断火器性颅脑损伤轻重的最重要指标,是手术指征和预后估计的主要依据,但颅脑穿通伤有时局部有较重的脑损伤,可不出现昏迷,应强调连续观察神志变化过程,如伤员在伤后出现中间清醒期或好转期,或受伤当时无昏迷随后转入昏迷,或意识障碍呈进行性加重,都反映伤员存在急性脑受压征象,在急性期,应警惕创道或创道邻近的血肿,慢性期的变化可能为脓肿。
2.生命体征的变化
重型颅脑伤员,伤后多数立即出现呼吸,脉搏,血压的变化,伤及脑干部位重要生命中枢者,可早期发生呼吸紧迫,缓慢或间歇性呼吸,脉搏转为徐缓或细远,脉律不整与血压下降等中枢性衰竭征象,呼吸深而慢,脉搏慢而有力,血压升高的进行变化是颅内压增高,脑受压和脑疝的危象,常指示颅内血肿,开放伤引起外出血,大量脑脊液流失,可引起休克和衰竭,出现休克时应注意查明有无胸,腹创伤,大的骨折等严重合并伤。
3.脑损伤症状
伤员可因脑挫裂伤,血肿,脑膨出出现相应的症状和体征,蛛网膜下腔出血可引起脑膜刺激症,下丘脑损伤可引起中枢性高热。
4.颅内压增高
火器伤急性期并发颅内血肿的机会较多,但弥漫性脑水肿更使人担忧,主要表现为头痛,恶心,呕吐及脑膨出,慢性期常是由于颅内感染,脑水肿,表现为脑突出,意识转坏和视盘水肿,到一定阶段,反映到生命体征变化,并最终出现脑疝体征。
5.颅内感染
穿通伤的初期处理不彻底或过迟,易引起颅内感染,主要表现为:高热,颈强直,脑膜刺激症。
6.颅脑创口的检查
这在颅脑火器伤是一项特别重要的检查,出入口的部位,数目,形态,出血,污染情况均属重要,出入口的连线有助于判断穿通伤是否横过重要结构。
作战时,因伤员数量很多,检查要求简捷扼要,迅速明确颅脑损伤性质和有无其他部位的合并伤。
要强调头颅X线检查:这对了解伤道情况,确定颅内异物的性质,数目,位置,分析是否有头部多发伤很有必要,对指导清创手术的进行也有重要作用,脑血管造影通常在一,二线医院都不宜采用,在急性脑受压时,宜抓紧时机,直接进行清创探查。
在野战条件下,腰椎穿刺检查尽可能不做,疑有颅内感染者,则可进行腰穿与脑脊液检查,必要时可同时通过蛛网膜下腔注射抗生素作为治疗。
火器性颅脑损伤后期存在的并发症与后遗症可按具体情况选择诊断检查方法,包括CT脑扫描等。
(一)发病原因
目前按硬脑膜是否破裂将火器性颅脑损伤简化分为非穿通伤和穿通伤两类。
1.非穿通伤
常有局部软组织或伴颅骨损伤,但硬脑膜尚完整,创伤局部与对冲部位可能有脑挫裂伤,或形成血肿,此类多为轻,中型伤,少数可为重型。
2.穿通伤
即开放性脑损伤,颅内多有碎骨片或枪弹存留,伤区脑组织有不同程度的破坏,并发弹道血肿的机会多,属重型伤,通常将穿通伤又分为:
(1)盲管伤:只有入口而无出口,在颅内入口附近常有碎骨片与异物,金属异物存留在颅内,多位于伤道的最远端,局部脑挫裂伤较严重。
(2)贯通伤:有入口和出口,入口小,出口大,颅内入口及颅外皮下出口附近有碎骨片,脑挫裂伤严重,若伤及生命中枢,伤员多在短时间内死亡。
(3)切线伤:头皮,颅骨和脑呈沟槽状损伤或缺损,碎骨片多在颅内或颅外。
(4)反跳伤:弹片穿人颅内,受到入口对侧颅骨的抵抗,变换方向反弹停留在脑组织内,构成复杂伤道。
此外按投射物的种类又可分为弹片伤,枪弹伤,也可按照损伤部位来分类,以补充上述的分类法。
(二)发病机制
火器性颅脑损伤的病理改变与非火器伤有所不同,高速轻武器的弹片或枪弹伤造成的脑损伤有一定特点,伤道脑的病理改变分为3个区域:
1.原发伤道区
指位于伤道中心的一条宽窄伤道,内含毁损与液化的脑组织碎块,与血液和血块交融,含有颅骨碎片,头发,布片,泥沙以及弹片或枪弹等,碎骨片通常于伤道近端,呈散射状分布,使脑的损伤区加大,弹片或枪伤则位于伤道远侧,脑膜与脑出血,容易在伤道内聚积形成硬膜外,硬脑膜下,脑内或脑室内血肿,脑伤道内血肿的部位,可位于近端,中段与远端。
2.紧靠脑破坏区外周一带,为脑挫裂区
致伤机制是由于高速投射物穿入密闭颅腔后的瞬间,在脑内形成暂时性空腔,产生超压现象,冲击波向周围脑组织传递,使脑组织顿时承受高压及相继的负压作用而引起脑挫裂伤,病理征象表现为点状出血和脑水肿带,在该区域内的神经组织出现缺血性改变,少枝胶质细胞与星形细胞肿胀或崩解,随后小胶质细胞变成格子细胞,大量进入该区,开始组织修复过程。
3.位于脑挫裂区周围为脑震荡区
脑组织在肉眼或一般光学显微镜下无明显病理改变可见,但可出现暂时性功能障碍。
脑的病理变化可随创伤类型,伤后时间,初期外科处理和后期治疗情况而有所不同,脑部的血液循环与脑脊液循环障碍,颅内继发出血与血肿形成,急性脑水肿,并发感染,颅内压增高等因素,皆可使病理改变复杂化。
上述病理演变大致分为急性期,炎症反应期与并发症期三个时期,如创伤得到早期彻底清创处理,则可不经并发症期而愈合。
此外,脑部冲击伤也可能存在,乃因炸弹或炮弹爆震引起之高压冲击波所致,使脑部发生点状出血,脑挫裂伤,脑水肿,肺,肝,脾及空腔脏器也可同时存在冲击伤,不可忽略。
根据外伤史及临床表现,一般可明确诊断。
火器性颅脑损伤西医治疗
1、救治原则与措施
(1)急救:
①保持呼吸道通畅:简单的方法是把下颌向前推拉,侧卧,吸除呼吸道分泌物和呕吐物,也可插管过度换气。
②抢救休克:强调早期足量的输血和控制气路是战争与和平时期枪伤治疗的两大原则。火器性穿通伤可急症输低滴度“O”型全血,但最好还是输同型血。
③严重脑受压的急救:伤员在较短时间内出现单侧瞳孔散大或很快双瞳变化,呼吸转慢,估计不能转送至手术医院时,则应迅速扩大穿通伤入口,创道浅层血肿常可涌出而使部分伤员获救,然后再考虑转送。
④创伤包扎:现场抢救只作伤口简单包扎,以减少出血,有脑膨出时,用敷料绕其周围,保护脑组织以免污染和增加损伤。强调直接送专科处理,但已出现休克或已有中枢衰竭征象者,应就地急救,不宜转送。尽早开始大剂量抗生素治疗,应用TAT。
(2)优先手术次序:大量伤员到达时,伤员手术的顺序大致如下:
①有颅内血肿等脑受压征象者,或伤道有活动性出血者,优先手术。
②颅脑穿通伤优先于非穿通伤手术,其中脑室伤有大量脑脊液漏及颅后窝伤也应尽早处理。
③同类型伤,先到达者,先作处理。
④危及生命的胸、腹伤优先处理,然后再处理颅脑伤;如同时已有脑疝征象,伤情极重,在良好的麻醉与输血保证下,两方面手术可同时进行。
(3)创伤的分期处理:
①早期处理(伤后72h以内):早期彻底清创应于24h以内完成,但由于近代有效抗生素的发展,对于转送较迟,垂危或其他合并伤需要紧急处理时,脑部的清创可以推迟至72h。一般认为伤后3~8h最易形成创道血肿,故最好在此期或更早期清创。
②延期处理(伤后3~6天):伤口如尚未感染,也可以清创,术后缝合伤口,置橡皮引流,或两端部分缝合或不缝依具体情况而定。伤口若已感染,则可扩大伤口和骨孔,使脓液引流通畅,此时不宜脑内清创,以免感染扩散,待感染局限后晚期清创。
③晚期处理(伤后7天以上):未经处理的晚期伤口感染较重,应先药物控制感染,若创道浅部有碎骨片,妨碍脓液引流,也可以扩大伤口,去除异物,待后择期进一步手术。
④二期处理(再次清创术):颅脑火器伤可由于碎骨片、金属异物的遗留、脑脊液漏及术后血肿等情况进行二次手术。
2、清创术原则与方法
麻醉、术前准备、一般清创原则基本上与平时开放性颅脑损伤的处理相同,在战时,为了减轻术后观察和护理任务,宜多采用局麻或只有短暂的全身麻醉。开颅可用骨窗法和骨瓣法,彻底的颅脑清创术要求修整严重污染或已失活的头皮、肌肉及硬脑膜,摘尽碎骨片,确实止血。对过深难以达到的金属异物不强求在一期清创中摘除。清创术后,颅内压下降,脑组织下塌,脑搏动良好,冲净伤口,缝合修补硬脑膜,缝合头皮,硬脑膜外可置引流1~2天。
对于脑室伤,要求将脑室中的血块及异物彻底清创,充分止血,术毕用含抗生素的生理盐水冲净伤口,对预防感染有一定作用,同时可做脑室引流。摘出的碎骨片数目要与X线平片之数目核对,避免残留骨片形成颅内感染的隐患。新鲜伤道中深藏的磁性金属异物和弹片,可应用磁性导针伸入伤道吸出。颅脑贯通伤出口常较大,出口的皮肤血管也易于损伤,故清创常先从出口区进行。若入口处有脑膨出或血块涌出,则入口清创优先进行。
下列情况硬脑膜不予缝合修补,而需行减压术:
①清创不彻底;
②脑挫裂伤严重,清创后脑组织仍肿胀或膨出;
③已化脓之创伤,清创后仍需伤道引流;
④止血不彻底。
3、术后处理
脑穿通伤清创术后,需定时观察生命体征、意识、瞳孔的变化,观察有无颅内继发出血、脑脊液漏等。加强抗脑水肿、抗感染、抗休克治疗。保持呼吸道通畅,吸氧。躁动、癫痫高热时,酌用镇静药,冬眠药和采用物理方法降温,昏迷瘫痪伤员,定时翻身,预防肺炎,褥疮和泌尿系感染。
预后
穿透伤的病死率在第一次世界大战初期为49.3%~60.7%,后期约为30%,第二次世界大战时降至15%。近年的病死率仍在10%以上。主要死亡原因为:
①脑部重要区域损伤;
②并发颅内血肿;
③合并伤与休克;
④颅内感染等。
近20年来,我国创伤弹道学研究发展很快,对各种投射物的致伤效应、致伤机制、损伤特点、颅脑火器伤的直接损伤、邻近损伤、远隔部位损伤(远达效应)及其对全身影响的认识逐渐深入。采用创伤弹道学理论来指导火器伤的治疗,取得了良好的效果。颅脑火器伤的病死率目前已经降至9.4~9.6%。
火器性颅脑损伤中医治疗
当前疾病暂无相关疗法。 以上提供资料及其内容仅供参考,详细需要咨询医生。
饮食保健
饮食均衡,多吃水果蔬菜等高纤维食物,多吃鸡蛋、大豆等高蛋白质食品,注意饮食清淡,可进行适量的运动,忌烟酒、戒辛辣、咖啡等刺激性食物。
穿透伤的病死率在第一次世界大战初期为49.3%~60.7%,后期约为30%,第二次世界大战时降至15%。病死率仍在10%以上,主要死亡原因为:
①脑部重要区域损伤。
②并发颅内血肿。
③合并伤与休克。
④颅内感染等。
我国创伤弹道学研究发展很快,对各种投射物的致伤效应、致伤机制、损伤特点、颅脑火器伤的直接损伤、邻近损伤、远隔部位损伤(远达效应)及其对全身影响的认识逐渐深入。采用创伤弹道学理论来指导火器伤的治疗,取得了良好的效果。颅脑火器伤的病死率已经降至9.4~9.6%。 当头部伤口大量失血时,可能发生休克。
当污染的异物进入颅内时,可形成颅内感染。穿透颅骨时,可能发生颅骨骨折,脑组织损伤出血时,可并发脑内血肿。
1.颅骨X线平片
对颅脑火器伤应争取在清除表面砂质等污染后常规拍摄颅片,拍片不仅可以明确是盲管伤还是贯通伤,颅内是否留有异物,并了解确切位置,对指导清创手术有重要作用。
2.脑血管造影
对迅速到达医院者并不需要,但对伤后3~8h以上而出现病情恶化或有定侧体征,或需区别血肿和脑水肿时,在无CT设备的情况下,脑血管造影有很大价值,可以提供血肿的部位和大小的信息,晚期颅内压增高者,有助于脑脓肿的诊断,脑血管造影还有助于外伤性颅内动脉瘤的诊断。
3.颅脑CT扫描
CT扫描对颅骨碎片,弹片,创道,颅内积气,颅内血肿,弥漫性脑水肿和脑室扩大等情况的诊断,既正确又迅速,对内科疗效的监护也有特殊价值。
当头部伤口大量失血时,可能发生休克,当污染的异物进入颅内时,可形成颅内感染,穿透颅骨时,可能发生颅骨骨折,脑组织损伤出血时,可并发脑内血肿。