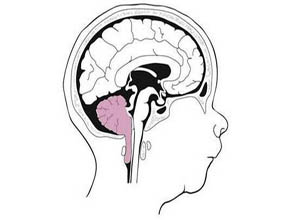
小脑扁桃体下疝畸 形又称Arnold-Chiari畸形,Arnold-Chiari综合征,为后脑先天性发育异常,是胚胎发育异常使延髓下段,四脑室下部疝入椎管的先天 性后脑畸形。小脑扁桃体延长成楔形进入枕骨大孔或颈椎管内,严重者部分下蚓部也疝入椎管内,舌咽、迷走、副,舌下等后组脑神经及上部颈神经根被牵拉下移, 枕骨大孔及颈上段椎管被填塞,脑脊液循环受阻引起脑积水,本病常伴其他颅颈区畸形如脊髓脊膜膨出、颈椎裂和小脑发育不全等。
-
挂什么科:外科 神经外科
-
需做检查:脊柱MRI检查 脊椎平片 颈椎CT检查 腰椎穿刺
-
治疗方法:手术治疗 康复治疗 支持性治疗
-
常用药物:暂无相关信息
-
一般费用:根据不同医院,收费标准不一致,市三甲医院约(10000——50000元)
-
传染性:无传染性
-
治愈周期:2-6周
-
治愈率:80%
-
患病比例:0.002%
-
好发人群:婴幼儿
-
相关症状:
-
相关疾病:
根据病变的严重程度,分为3型:
Ⅰ型是最轻的一型,表现为小脑扁桃体通过枕骨大孔向下疝入椎管内,延髓轻度向前下移位,第四脑室位置正常,常伴颈段脊髓空洞症,颅颈部骨畸形。
Ⅱ型是最常见的一种类型,表现为小脑扁桃体伴或不伴蚓部疝入椎管内,第四脑室变长,下移,某些结构如颅骨,硬膜,中脑,小脑等发育不全,90%有脑积水,常合并脊髓空洞症,神经元移行异常,脊髓脊膜膨出等。
Ⅲ型为最严重的一型,罕见,表现为延髓,小脑蚓部,四脑室及部分小脑半球疝入椎管上段,合并枕部脑膜脑膨出,并有明显头颈部畸形,小脑畸形等。
Chiari重新将之分为4型,他在前3型的基础上又增加第Ⅳ型:即小脑发育不全,但不疝入椎管内,该型不被人们所接受。
小脑扁桃体下疝畸形女性多于男性,Ⅰ型多见于儿童及成人,Ⅱ型多见于婴儿,Ⅲ型常在新生儿期发病,Ⅳ型常于婴儿期发病,据报道从出现症状到入院时间为6周~30年,平均4.5年。
小脑扁桃体下疝畸形最常见的症状为疼痛,一般为枕部,颈部和臂部疼痛,呈烧灼样放射性疼痛,少数为局部性疼痛,通常呈持续性疼痛,颈部活动时往往疼痛加重,其他症状有眩晕,耳鸣,复视,走路不稳及肌无力等。
常见的体征有下肢反射亢进和上肢肌肉萎缩,约50%以上的病人有感觉障碍,上肢常有痛,温觉减退,而下肢则为本体感觉减退,眼球震颤常见,出现率43%,软腭无力伴呛咳者占26.7%,视盘水肿罕见,而有视盘水肿者多同时伴有小脑或桥脑肿瘤,Saez(1976)根据其主要体征不同分为6型,各型表现为:
1.枕骨大孔区受压型 占38.3%,为颅椎结合处病变累及小脑,脑干下部和颈髓,表现为头痛,共济失调,眼球震颤,吞咽困难和运动无力,以及皮质脊髓束,脊髓丘脑束和背侧柱的症状,各种症状综合出现,很难确定哪一结构是主要受累者。
2.发作性颅内压力增高型 占21.7%,其突出的症状是用力时头痛,头痛发作时或头痛后伴有恶心,呕吐,视力模糊和眩晕,神经系统检查正常或仅有轻微和不太明确的定位体征。
3.脊髓中央部受损型 占20%,其症状体征主要归于颈髓内部或中央部病变,表现为肩胛区的痛觉分离性感觉障碍,节段性无力或长束症状,类似脊髓空洞症或髓内肿瘤的临床表现。
4.小脑型 占10%,主要表现为步态,躯干,或肢体的共济失调,眼球震颤,呐吃和皮质脊髓束症。
5.强直型 占6.7%,表现为强直状态,发作性尿失禁,肢体有中重度痉挛,下肢比上肢更明显。
6.球麻痹型 占3.5%,有后组脑神经功能单独受损的表现。
小脑扁桃体下疝畸形Ⅰ型主要表现为枕大孔区受压综合征,即后组脑神经症状,小脑体征,颈神经及颈髓症,颅内压增高和脊髓空洞症等表现,Ⅱ型为出生后可有喂养困难,喘鸣,窒息,可合并精神发育迟缓,进行性脑积水,高颅内压及后组脑神经症状。
(一)发病原因
本病的确切病因尚不清楚,可能发生于胎儿的第3个月,也可能与神经组织过度生长或脑干发育不良及脑室系统-蛛网膜下腔之间脑脊液动力学紊乱有关。
(二)发病机制
对于其发病机制学者们持有不同意见,其中牵引学说是以往最为流行的观点,认为脊柱裂,脊髓脊膜膨出的患者,由于脊髓固定在脊柱裂处,在生长发育过程中,脊柱和脊髓生长速度不同,脊髓不能按正常情况上移,造成脊髓及小脑组织向下牵移,而产生小脑扁桃体下疝。
也有人认为脊髓受牵拉的影响主要局限在腰骶部,胸段以上很少受累,同时脊髓栓系综合征的患者不都合并有小脑扁桃体下疝畸形,故认为脊髓脊膜膨出与小脑扁桃体下疝无关,而是延髓,小脑,脊髓,枕骨和脑的原发性畸形,在发育过程中,后颅窝容积小,脑组织生长过度以致部分脑组织疝出枕骨大孔,小脑扁桃体下疝的同时,延髓也有不同程度的下移,严重者延髓可完全移位到枕骨大孔外,这样造成了延髓背侧屈曲,脑神经,颈神经受牵拉,脊髓受压变扁,疝出的脑组织与脊髓及周围结构粘连,枕骨大孔闭塞,中脑水管或第四脑室中孔粘连闭塞,形成梗阻性脑积水,又可加重小脑扁桃体下疝,正中孔闭塞时可伴有脊髓空洞或其他枕骨大孔畸形。
另外还有人提出脑积水学说,认为小脑扁桃体下疝是由于婴儿脑积水向下压迫所致。
小脑扁桃体延长,经枕骨大孔向颅外疝出是其基本病理改变,严重者疝入上颈段椎管,并伴有延髓和第四脑室同时向下延伸,延髓变长并疝入椎管内,第四脑室下半部也疝入椎管内,也是本畸形的一重要特征,小脑扁桃体常充满小脑延髓池,伴有该部位组织粘连,蛛网膜下腔闭塞,有时形成囊肿,由于小脑延髓池闭塞,第四脑室中孔粘连,或中脑水管粘连闭塞可造成梗阻性脑积水,延髓和上颈髓受压变形扭曲,颈髓向下移位,小脑下牵,使脑神经牵拉变长,上颈神经向外上方向进入椎间孔;可有中脑下移,并可合并桥池,外侧池,环池闭塞等。
诊断
根据发病年龄,临床表现以及辅助检查,小脑扁桃体下疝畸形诊断一般不难,尤其是CT及MRI的临床应用使其诊断变的简单,准确,快速。
鉴别诊断
本病应与颅内占位性病变致小脑扁桃体枕骨大孔疝鉴别:前者扁桃体多呈舌状,并常合并其他畸形,而后者扁桃体多呈锥形,并可同时显示颅内占位性病变的征象,鉴别不难。
枕骨大孔疝:当颅内某一分腔有占位病变,该分腔的压力比邻近分腔的压力要高,于是压力高的部位脑组织向压力低的部分挤压、移位,即是脑疝。枕骨大孔疝又称小脑扁桃体疝,大多发生于颅后窝血肿或占位病变,直接引起幕下颅腔压力严重增高,使小脑扁桃体受挤压,向下疝出;另外多见于小脑幕切迹疝的中、晚期,此时幕上压力增高传到小脑幕下,因而最后也将并发枕骨大孔疝。枕骨大孔疝有急性疝出和慢性疝出两种。
小脑扁桃体下疝畸形西医治疗
1、手术指征
(1)有梗阻性脑积水或颅内压增高者。
(2)有明显神经症状者,例如因脑于受压出现喉鸣、呼吸暂停、紫绀发作、角弓反张、Horner综合征、吞咽反射消失以及小脑功能障碍等。
2、手术目的
手术治疗是为了解除枕大孔和上颈椎对小脑、延髓、第四脑室及该区其他神经结构的压迫,以及在可能的范围内分离枕大孔和上颈髓的蛛网膜粘连,解除神经症状和脑积水。
3、手术方式
手术方式包括枕下开颅上颈椎椎板切除减压或脑脊液分流术。有人认为成人Ⅰ型可行枕下减压术,而Ⅱ型仅作分流术即可。一般作颅后窝充分减压术,即广泛切除枕骨鳞部及第1~3颈椎椎板,切开硬膜并分离粘连,探查第四脑室中孔。对于有梗阻性脑积水手术未能解除者,可行脑脊液分流术。
小脑扁桃体下疝畸形中医治疗
当前疾病暂无相关疗法。
(以上提供资料及其内容仅供参考,详细需要咨询医生。)
食疗保健
患者饮食要遵医嘱给予饮食,饮食要以稀软开始到体内逐步适应后再增加其他饮食,应选用高蛋白、高维生素及容易消化的食物经过合理的营养搭配及适当的烹调,尽可能提高患者食欲,使患者饮食中的营养及能量能满足机体的需要。如木耳,鸡汤,鸽子汤,胡萝卜等等。其次,患者不宜服用对病情不利的食物和刺激性强的食品,如辣椒,烟酒,咖啡,浓茶等。
主要是注意女性孕期,围生期保健防病及不能随意用药,防止先天性畸形儿的出生。
脑脊液检查:腰穿CSF压力较低,压颈实验阳性,脑脊液蛋白含量增高,但很少超过1g/L,腰穿应谨慎,伴颅内高压者禁做。
1.颅椎平片
颅骨及颅椎平面可显示其合并的骨质畸形,如基底凹陷症,寰枕融合,脊柱裂,Klippel-Feil综合征。
2.CT扫描
CT扫描主要通过椎管和脑池造影并结合冠状扫描和矢状重建技术,来显示各种病理改变。
Ⅰ型:CT表现为:①小脑扁桃体向下移位,程度不等地疝入椎管内,轴位像椎管上端脊髓背外侧两卵圆形软组织块影,向上与小脑相延续,脑池造影与冠状位显示更清楚,但应注意,小脑扁桃体低于枕骨大孔3mm以内仍属正常范围,介于3~5mm为界限性异常,5mm以上则为病理状态,②延髓与第四脑室位置正常,但第四脑室可延长,③可伴脑积水(0%~40%),④常合并脊髓空洞症等,约1/3~1/2患者有颅骨脊椎融合畸形。
Ⅱ型:CT表现除有Ⅰ型的表现外,尚有颅骨,硬膜,脑质,脑室与池等改变。
颅骨与硬膜改变:出生时可见颅盖骨缺裂,出生后2~4周或数月内渐消失,小脑在狭小的颅后窝内生长,以至压迫侵蚀斜坡与颞骨岩部,轻者岩部后缘变平或凹陷,内耳道变短,严重者两岩部与斜坡形成一前凸的扇形改变,枕骨大孔增大,大脑镰发育不良或穿孔,以前中2/3最易受累,轴位及冠状位增强扫描见不到完整线状强化的大脑镰或线状强化中断,小脑幕附着于枕骨大孔附近,使颅后窝更为狭小,小脑幕孔扩大,失去正常的“V”形而形成“U”形。
中脑和小脑的改变:四叠体丘突融合,与大部分中脑形成鸟嘴状,并向下垂至小脑半球间,小脑向幕上突出呈宝塔状改变,并使颞叶与枕叶相应移位,小脑包绕脑干生长可突入两脑桥小脑角池,像一个双向生长的肿块,脑桥小脑角池中的小脑影与脑桥腹侧形成“三峰状”改变。
由于大脑镰发育不全,大脑中线区的脑回出现交错对插现象,脑室与脑池异常:第四脑室较小,伸长并下移,正常第四脑室在轴位上应达岩部的上1/3,本病低于此水平,第三脑室轻度扩大,中间块增大,致第三脑室局部不相称狭窄,侧脑室不对称性扩大,枕角大于额角,尾状核头部压迫额角而呈凹形,下方变尖,冠状位显示清楚,透明隔常缺如,颅后窝脑池较小或闭塞,四叠体池扩大,90%有脑积水,常伴中脑水管狭窄或反折,常合并其他畸形,如神经元移行异常,颅底凹陷症,脊髓纵裂等。
Ⅲ型:CT表现为延髓,脑桥,小脑蚓部及小脑半球均下疝进入上颈部椎管,第四脑室常受压,并伴有脑积水,均有明显的颅底凹陷,枕骨大孔扩大及枕下部脑膜脑膨出,疝出的脑质常有继发性营养不良,并有小头畸形。
3.MRI检查
MRI检查为无创伤性检查,可清楚的显示颅后窝结构并能直接观察脊髓空洞,因此,特别适于诊断Arnold-Chiari畸形,与CT相配合可发现其他骨质畸形。
MRI诊断本病Ⅰ型,主要依据小脑扁桃体疝入椎管内,当小脑扁桃体低于枕骨大孔5cm以上则为病态,以正中矢状面T1加权像最适于观察小脑扁桃体的位置和大小,其MRI表现为:①颅底颈椎畸形,基底动脉受压,颈椎与枕骨融合,颈2,颈3部分融合,Klippel-Feil综合征,颈椎隐性脊柱裂,②小脑扁桃体通过枕骨大孔尾端延长,延长至颈1占62%,延长至颈2占25%,延长至颈3占3%,③枕大池缩小,常与硬膜,蛛网膜及脊髓粘连,④合并脊髓空洞症,⑤合并脑积水。
Arnold-Chiari畸形Ⅱ型的MRI表现为:①脊髓向下方移位,上颈部神经根升至其出口水平,②脑干显著延长,延髓突入颈髓管,③小脑发育不良,并向尾端延长,通过枕骨大孔抵达颈1椎弓上缘,④狭窄的小脑舌状突出,通过颈1椎环,从延髓背侧下移至颈2~4水平,甚至抵达胸椎上端,⑤位于颈部的第四脑室部分有不同程度的扩张,有时形成泪点状憩室,在上颈髓背侧突入延髓。
Ⅱ型合并其他神经系统的异常表现为:①颅骨与硬脑膜异常:颅顶骨内面凹陷,斜坡与岩部扇贝样改变,枕大孔增大及颅后窝增大,大脑镰部分缺失或穿孔,小脑幕发育不良,②中脑与小脑异常:顶盖呈烧杯状,小脑呈塔状,脑干与环绕的小脑重叠,小脑缘前置,③脑室与脑池异常:第四脑室延长,下移,变扁,中间块增大,透明隔缺如,侧脑室不对称性扩大,颅后窝脑池受压,④其他异常:脑脊膜膨出,脊髓空洞症,脊髓纵裂,灰质异位,小脑回,大脑导水管狭窄,胼胝体缺如及第四脑室囊肿等。
Arnold-Chiari畸形常合并其他枕骨大孔区畸形和脊髓脊膜膨出缺陷,包括脊髓空洞症,颅骨脊椎融合畸形,基底凹陷症,蛛网膜粘连,硬脑膜束带,颈髓扭结,脑积水等;其他畸形包括多小脑回畸形,灰质异位,脊髓积水,中脑水管的胶质增生或分杈,四叠体beak-like畸形,颅顶骨内面凹陷,脊膜膨出,脊髓纵裂,第四脑室囊肿等。