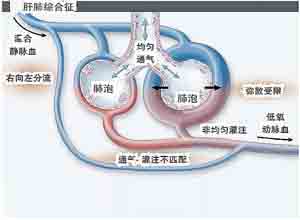
肝肺综合征(hepatic-pulmonary syndrome , HPS)是终末期肝脏病的一种严重并发症 。目前认为肝肺综合征包括三个方面的改变:①基础肝脏病 ;②肺血管扩张; ③动脉血氧合功能障碍所致的严重低氧血症 。临床上以呼吸困难和发绀等低氧血症为突出表现。HPS多见于肝硬化患者 ,如肝炎后肝硬化、酒精性肝硬化、胆汁性肝硬化及其他原因的肝硬化。偶发于其他急、慢性肝病, 如慢性活动性肝炎、急性重症肝炎、非肝硬化性门脉高压、酪氨酸血症 ,α1-抗胰蛋白酶缺乏症和Wilson 病等。
肝肺综合征的临床表现以原发肝病及肺部病变为主要特点。
1.原发肝病的临床表现各种肝病均可发生肝肺综合征,但以慢性肝病最为常见,尤其是各种原因引起的肝硬化如隐源性肝硬化,酒精性肝硬化,肝炎肝硬化,坏死后肝硬化及胆汁性肝硬化等,多数病人(约占80%)以各种肝病的临床表现而就诊,而此时尚缺乏呼吸系统症状,其各种肝病的临床表现由于病因,病程及肝细胞功能损害程度及并发症不同而又有很大差别,其中最常见的临床表现有肝掌,蜘蛛痣,黄疸,肝脾大,腹水,消化道出血,肝功能异常等,但与肝肺综合征之间并无明显相关性,部分临床上肝病相当稳定的患者也可出现肺功能进行性减退的临床表现,有资料显示如在慢性肝病,肝硬化患者出现蜘蛛痣则提示可能有肺血管床的异常改变,甚至有人认为具有蜘蛛痣体征者,全身及肺血管扩张明显,气体交换障碍严重,提示其可能为肺血管扩张的表皮标记。
2.肺功能障碍的临床表现由于本病患者无原发性心肺疾病,多数(80%~90%)患者是在各种肝病的基础上逐渐出现呼吸系统表现,如发绀,呼吸困难,杵状指(趾),直立性缺氧,仰卧呼吸(platypnea)等,其中,进行性呼吸困难是肝肺综合征最常见的肺部症状,Binay等认为发绀是惟一可靠的临床体征,仰卧呼吸,直立性缺氧是本征最具特征性的表现,肺部检查一般无明显阳性体征,少数患者(约16%~20%)可在无各种肝病的临床表现时以运动性呼吸困难为主诉就诊,临床应予以重视,以防误诊,国内高志等曾报道2例肝肺综合征患者以发绀,活动后心慌,气短为主诉就诊的病例,发现同时伴有肝硬化临床表现(如肝掌,蜘蛛痣,肝脾肿大,腹水),利于本病诊断,如肝病患者同时合并其他肺部疾患(如慢支,肺气肿及肺炎,胸腔积液等)可与肝肺综合征同时并存,则可出现明显的呼吸道症状,应注意鉴别,有资料研究表明:肝肺综合征患者从最初出现呼吸困难到明确诊断平均需要2~7年的时间,也有约18%的患者在肝病诊断明确时即已出现呼吸困难。
(1)直立性缺氧(orthodeoxidation):患者由仰卧位改为站立位时PaO2降低>10%。
(2)仰卧呼吸(platypnea):患者由仰卧位改为站立位时出现心慌,胸闷,气短症状,患者回复仰卧位状态上述症状改善,据Krowka报道,约80%~90%的肝肺综合征出现上述两项表现,是由于肝肺综合征患者肺部血管扩张主要分布于中,下肺野,当患者从仰卧位到站立位时,在重力的作用下,中下肺血流增加,加重了低氧血症引起的,虽然上述两项表现不是肝肺综合征所特有,但提示了患者肺内血管系统有明显异常,如各种肝病患者出现上述两项表现,应行进一步检查以便确认。
肝肺综合征多见于肝硬化患者 ,如肝炎后肝硬化、酒精性肝硬化、胆汁性肝硬化及其他原因的肝硬化。偶发于其他急、慢性肝病, 如慢性活动性肝炎、急性重症肝炎、非肝硬化性门脉高压、酪氨酸血症 ,α1-抗胰蛋白酶缺乏症和Wilson 病等。
病理生理
肝肺综合征的实质是肝病时发生的肺内血管扩张和动脉血氧合作用异常所致的低氧血症,动脉性低氧血症是由于血液流经肺脏时血液中的红细胞未得到充分的氧合作用或部分血液根本就没有流经肺泡进行氧合造成的,由于HPS时已排除了原发性心肺疾患,因此红细胞可能通过的异常途径有:经过胸膜和肺门支气管血管而未到达肺泡;在纵隔中血流由于压力较高的门静脉系统直接流入肺静脉,从而绕过了肺脏循环;通过扩张的肺泡毛细血管或肺动-静脉瘘直接流入肺静脉,肺泡毛细血管扩张对低氧血症的形成可能更为重要,现有研究资料显示肝肺综合征的发生至少与全身高动力状态,门静脉高压症,肝性脑病,肝肾综合征及肺动脉高压有关,故其发生的原因也是全身代谢及血流动力学紊乱造成的,同时又参与了全身代谢和血流动力学紊乱的形成,具有重要的病理生理意义。
诊断标准
目前HPS的诊断还没有统一标准,诊断应以临床表现为基础,加以肺血管扩张的影像学证据进行诊断。
Rodriguer-Roisin等于1992年提出了HPS的诊断标准
(1)有慢性肝病存在,可无严重的肝功能不全。
(2)无心肺疾病,胸部X线检查正常或伴有肺基底部结节状阴影。
(3)肺气体交换异常,肺泡-动脉氧梯度增加(≥20kPa),可有低氧血症。
(4)造影剂增强的二维超声心动图和(或)肺灌注扫描,肺血管造影证明存在肺血管扩张和(或)肺内血管短路,直立性缺氧,气短等临床表现是重要参考指标。
鉴别诊断
首先需排除肝病患者原有的心肺疾患,如慢性阻塞性肺气肿,肺部感染,间质肺炎,矽肺等,同时需要排除肝硬化并发肺动脉高压,胸腔积液,继发感染,间质性肺水肿,肺不张,过度换气综合征等,肝肺综合征患者也可同时并发上述疾病,也需要认真,细致的检查,以便于鉴别。
肝肺综合症西医治疗
由于肝肺综合征发病的基础为原有肝脏疾患,其发生的频率及其严重程度多数与患者肝细胞功能相关,但也有在慢性肝病较稳定、肝功能正常的情况下发生肝肺综合征者。且肝功能失代偿后出现的胸、腹水和肺水肿、继发感染等,可加重患者的呼吸功能损害。因此目前在对肝肺综合征的治疗尚缺乏有效措施的情况下,积极有效地治疗肝脏原发疾病是本病治疗的基础。治疗原发病,包括纠正低蛋白血症,消除胸腹水,改善肝功能及处理有关的并发症等,可促进组织氧合,提高动脉血氧饱和度。在此基础上可辅以下列治疗方法。
1、吸氧及高压氧舱:一旦确立诊断,应尽早给予治疗,纠正低氧血症,病情较轻的早期,甚至处于低氧血症临界值(PaO2为8~9kPa)伴有腹水的患者,活动时甚至睡眠状态下其血红蛋白饱和度仍可能小于85%,即需要给氧,可给予2~3L/min,鼻导管给氧,改善低氧血症,随着病情的发展氧流量需逐步增加,必要时气管内给氧,后期病人可使用呼吸机加压给氧或高压氧舱给氧。对于病情较重者单纯氧疗效果并不明显。
2、血管活性药物治疗:血管活性药物治疗是肝肺综合征患者内科治疗研究最多的,但由于其发病机制目前尚未阐明,原发性肝病又难以逆转等诸多因素的影响,因此药物治疗的临床疗效尚难肯定。常用药物有:
(1) 阿米三嗪(烯丙哌三嗪):临床试用药,可通过增加肺血管张力而改变肺通气/血流比例,仅使1例肝肺综合征患者的缺氧症状改善、PaO2上升>1.33kPa(10mmHg)。但在动物实验和慢性阻塞性肺疾患者中应用认为可改善通气/血流比例。
(2)生长抑素及其类似物:该类药物能阻断神经肽对肺血管的扩张作用,并可抑制高血糖素的产生。理论上讲,该药可阻断神经肽对肺血管的扩张作用,也有资料显示奥曲肽可阻断类癌转移综合征的症状。其临床疗效尚需进一步研究证实。
(3)前列腺素抑制药:可抑制肺内前列腺素E2a的合成,减轻后者对肺血管床的扩张作用,提高肺损伤动物的动脉血氧合作用。
(4)环磷酰胺和糖皮质激素:可能对慢性肝病免疫功能异常引起的肺部病变治疗有效。
(5)麻黄碱雾化吸入:麻黄碱可兴奋肺血管α受体,造成支气管黏膜及肺毛细血管收缩,减轻支气管黏膜水肿,使肺内扩张的血管收缩,减少肺内分流,同时兴奋支气管β2受体,扩张支气管,改善通气/血流比值,减轻缺氧。
(6)其他:拟交感神经药物(异丙肾上腺素)、β-受体阻断药(普萘洛尔)等均有改善肝肺综合征患者症状的报道。血管内皮素、雌激素抑制药(Tamoxifen)等从理论上讲可减轻肝硬化病人皮肤蜘蛛痣及肺内血管扩张,改善呼吸系统症状,但仍需进一步研究。
3、肺动脉栓塞治疗:一般认为对于肺血管造影正常或有海绵状血管影像的肝肾综合征患者在肝移植术后肺血管扩张可消失;对于肺血管造影属弥漫性肺血管扩张表现者,因其病变广泛、疗效差,上述两项多不采用此类栓塞治疗,仅对于孤立的、较严重的肺血管扩张或动-静脉交通支采用局部肺血管栓塞疗法,可获得较好疗效。
4、肝移植:有关肝肺综合征采用肝移植治疗的报道正逐年增加,有认为肝移植可以治愈低氧血症,改善症状,也有认为肝移植可加重术后低氧血症,增加病死率,实际上是肝移植手术选择的适应证不同造成的。目前认为肝移植仍然可能是治疗肝肺综合征的根本措施。过去认为严重的低氧血症是肝移植的绝对禁忌证,近年来的研究认为对于肺泡气体弥散功能较好,吸入纯氧有较好反应,能在麻醉过程中安全进行氧合的患者应首选肝移植治疗。肝移植后的暂时性低氧血症可通过应用NO及采用仰卧垂头位和交替侧卧位来纠正。而对于吸入纯氧无反应,肺血管造影显示有直接肺动-静脉交通支、临床缺氧严重的肝肺综合征患者行肝移植术后其缺氧状态也不易改善,疗效有限,甚至增加术中、术后的危险性,则不宜行肝移植治疗。
5、经颈静脉肝内门体分流术(TIPS):HPS的基本病理改变是肺血管异常扩张。肺血管扩张与门静脉压力升高所致的神经、体液因素有关。因此,降低门静脉压力,可改善肺内分流,减少神经和体液因素对肺血管的扩张作用,其增强氧合作用已得到证实。
综上所述,肝肺综合征目前尚无任何确实有效的治疗手段。由于肝肺综合征患者的基本病因是肝细胞功能衰竭,其患者的死亡原因通常也不是肺功能衰竭,多由于消化道出血、肾功能衰竭、肝性脑病、败血症等并发症而死亡。因此我们认为针对原发肝脏疾患的治疗尤为重要。在发生低氧血症的早期给予单纯吸氧或加用药物治疗有效的情况下,可采用保守治疗,如有条件行肝移植是最佳方案。目前普遍认为肝移植是疗效较为肯定、最有前途的方案。如果患者吸氧效果欠佳,经肺动脉造影等检查确诊有肺内局部肺血管扩张或动-静脉瘘者应尽早实行肺动脉栓塞治疗。对于伴有明显门静脉高压症的患者,也可采用TIPS治疗。
肝肺综合症中医治疗
当前疾病暂无相关疗法。
(仅供参考,详细请询问医生)
1、多以清淡食物为主,注意饮食规律。
2、根据医生的建议合理饮食。
3、该疾病对饮食并没有太大的禁忌,合理饮食即可。
治疗原发性肝硬化改善肝损伤或延缓肝硬化的进程,从而减轻低氧血症,降低门脉的压力,从理论上可减少肺内右向左分流,常用β-受体阻滞剂,抗组胺药,钙离子拮抗剂等。避免剧烈和突然快速起立,卧床病人经常变换体位,改善肺局部的气体交换。
1.动脉血气分析:测定静止状及活动状的血气分析有助于发现HPS。发生HPS时 PaO2下降,轻度>10.7kPa(80mmHg),中度8.0~10.7kPa(60~80mmHg),重度<8.0kPa(60mmHg),SaO2下降,1.33kPa(10mmHg);A-aPO2梯度上升2.00~2.67 kPa(15~20mmHg)。A-aPO2较PaO2更灵敏,可作为HPS的主要诊断依据。
2.肺功能测定:可测定肺活量,最大通气量,功能残气量,肺总量,呼吸储备容积,R/T,1s用力呼气容积量,肺一氧化碳弥散量等,在无明显胸,腹水的肝肺综合征患者虽然肺容量及呼气量可基本正常,但仍有较明显的弥散量改变,即使校正血红蛋白后仍明显异常,一般肝病发展到晚期均有肺功能紊乱,可表现为肺呼气量下降,呼吸道阻力增加,气体弥散功能受损等,在肺功能检查发现有呼气阻力增加时应做相应检查;如ɑ-抗胰蛋白酶及表型,以区别肝硬化与肺气肿同时存在。
3.X线检查:一般患者胸片可无明显异常,部分患者可出现双下肺野间质阴影增强,主要表现为:
(1)肺间质纹理增多,增强。
(2)以下肺野为主的弥漫性小粟粒状阴影。
(3)肺动脉扩张。
有人认为肺基底部结节或网状结节阴影是肺内血管扩张的表现,但这种损害在尸体解剖中很难发现,X线检查的这种典型表现呈肺基底部的1.3~1.6mm中等大小结节状或网状结节状阴影表现,在慢性肝病患者中的发生率为5%~13.8%,而在HPS患者中可高达46%~100%,但此种表现有人认为并不具有特异性,也可存在于肺纤维化或肉芽肿性疾病,可通过肺功能测定,血管造影或CT检查等将其区分开。
4.CT:可显示远端血管扩张,并有大量异常的末梢分支,并能排除引起低氧血症的其他原因,如肺气肿或肺纤维化,但上述改变均无特异性,现有人提出利用三维重建螺旋CT进行肺血管影像重建可能是将来确定的热点,在区分肉眼可见的动-静脉异常方面与选择性肺血管造影有相同的准确率。
5.造影剂增强的二维超声心动图:应用造影剂增强的二维超声心动图是证实肺内血管扩张的非侵袭性检查的首选方法,该方法由Hind和Wong等首次应用于肝硬化患者检测肺血管扩张,原理是:搅动生理盐水和靛青绿染料可产生60~90祄的微泡,从周围静脉注入后微泡从右心通过扩张的肺血管时沉积在左心房,正常情况下这些微泡在首次通过毛细血管床(直径8~15祄)时即被吸入肺泡内或被溶解于血液中,不能出现于左心房,该方法依赖微泡在左心房出现的时间区分心内分流和肺内分流,右向左的心内分流可在右心房出现微泡后左心房立即出现微泡,如存在肺内前毛细血管扩张,微气泡则在离开右心房4~6个心动周期后才出现于左心房,方法是给患者静脉注射吲哚氰绿后,微气泡在右心房出现时,二维超声心动图上可产生瞬间回声或云雾状阴影,在右心房出现上述超声变化3~6个心动周期后于左心房也出现同样变化,即提示有肺内血管扩张,阴性结果基本可以排除肝肺综合征的诊断,该方法比动脉血氧分压及肺扫描更敏感,是目前最合适的筛选方法,但缺点是无法确定病变血管的具体部位,也不能评估其分流程度,近期有人应用经食管二维超声心动图更容易检测这种微小气泡,并能确定在支气管中的分布情况,从而用于定位肺内血管扩张是发生在上肺或是下肺。
6.肺血管造影:是一种创伤性诊断技术,虽具有一定的危险性,目前仍认为是确定肺血管改变和定位的金标准,不仅可区别肝肺综合征性低氧血症与肺栓塞所致的低氧血症,还可为肝肺综合征患者选择外科治疗方法提供依据,如果肺血管损害比较孤立则可考虑行选择性肺动脉栓塞或肺叶切除,其肺血管病变可有如下3种表现:Ⅰ型蜘蛛样弥散性扩张,多见肝肺综合征初期,此期对吸纯氧有良好反应;Ⅱ型海绵状动脉扩张,主要位于肺底部,多见于肝肺综合征中期,此期对吸纯氧反应有限;Ⅲ型直接肺动,静脉交通,可见于肺门水平或位于肺底部,呈孤立的蚯蚓状或团状阴影,类似动-静脉畸形,此期临床缺氧严重,发绀明显,对吸纯氧无反应,国内高志等认为肺血管造影的敏感性不如造影增强二维超声心动图及下述的肺扫描检查,也有人将肺血管造影学的类型归纳为如下两型:Ⅰ型弥漫性前毛细血管扩张,造影显示为蜘蛛样或海绵状影像(吸入100%氧可以使PaO2上升),Ⅱ型断续的局部动脉畸形或交通支形成,造影显示为孤立的蚯蚓状或团状影像(吸入100%氧气对PaO2几乎无影响),缺点是肺血管造影不能显示小的周围动静脉畸形,可产生假阴性结果。
7.99m锝标记的巨凝白蛋白肺扫描(99mTc-MAA):本方法的原理同微气泡造影增强的二维超声心动图检查,该方法应用微粒直径大于20祄的巨凝白蛋白,正常情况下不能通过毛细血管网,所有的肺扫描物质都集中在肺的脉管系统,但有肺血管扩张及肺动-静脉分流时则可通过并沉积在肝,脑及肾组织中,应用本方法进行核素扫描,能半定量检测肺内血管扩张及肺内分流程度,并可追踪病情变化,Abrams等认为对伴有原发性肺疾病的肝硬化HPS患者,肺灌注扫描可以评估HPS对低氧血症的影响程度,帮助决定是否采取肝移植作为治疗措施,因为重度原发性肺疾患所致的低氧血症是肝移植的禁忌证,但阴性结果并不能完全排除HPS。
8.静脉导管测压术:可通过肝和肺静脉导管术测量肺静脉压力梯度(HVPG),平均肺动脉压(PAP)和肺毛细血管嵌顿压(PCWP)等,以了解有无肺动脉高压等,Binay等对3例肝肺综合征患者研究显示肺血管阻力(PAR),PCWP值均较气泡造影超声心动图检查阴性者低。
9.病理改变:是诊断HPS最可靠的指标,其基本病理改变为肺血管扩张,表现为弥漫的大量前毛细血管扩张或不连续的动静脉交通支形成,暴发性肝衰竭和终末期慢性肝病患者均已证实存在肺内血管扩张,一类结构变化为紧邻正常肺气体交换单位的前毛细血管扩张,另一类为远离肺气体交换单位的较大动-静脉交通支,血管铸型能够显示异常血管及其相互间的关系和通路,比大体检查及组织光学显微镜下检查仅可以辨别出大的分流和血管瘤更便于发现解剖上存在的异常通路(包括小血管的变化),Fritts等应用放射性核素Kr85溶于水溶性染料中静脉注射,分析动脉血kr85和染料之间的比例可以估算分流的情况,甲基丙烯酸酯可用于更细致的血管铸型研究。
10.其他检查:血生化检查常显示肝功能不全,但其程度与肝肺综合征的发展并不成比例,肝功能检查,蛋白分类,病毒学标志等肝病检查项目,参见有关内容,另外尚可行胃镜等以便发现门静脉高压的存在。
患者可出现:肝掌,肝脾肿大,蜘蛛痣,腹水;由于低氧血症,患者由仰卧改为站立时出现心慌,胸闷,气短。