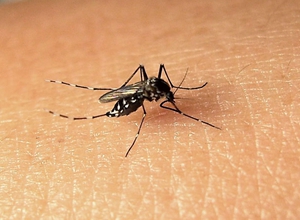
登革热(dengue fever)是由伊蚊传播登革病毒(dengue virus)引起的急性传染病,其特点为急性起病,发热,全身肌肉、骨、关节痛,极度疲乏,皮疹,淋巴结肿大及血液白细胞,血小板减少。患者和隐性感染者为主要传染源。患者在发病1日至发病后3日内传染性最强。少数患者在热退后第3日还可从血液中分离到病毒。此外蝙蝠、猴、鸟类和狗等动物体内可检测到登革病毒抗体,可能为登革病毒的自然宿主,从而有可能成为本病的传染源。
-
挂什么科:传染科
-
需做检查:抗登革病毒IgG抗体 血清免疫球蛋白测定 中和试验 尿常规 出血时间 凝血时间 血常规 血凝抑制试验
-
治疗方法:药物治疗 对症治疗 支持性治疗
-
常用药物:暂无相关信息
-
一般费用:根据不同医院,收费标准不一致,市三甲医院约(10000——30000元)
-
传染性:虫媒传播
-
治愈周期:1-2周
-
治愈率:75%
-
患病比例:0.05%-0.07%(森林工作人员发病率较高)
-
好发人群:无特定人群
-
相关症状:
-
相关疾病:
潜伏期为3~15天,通常为5~8天。
世界卫生组织将登革病毒感染性疾病分为登革热和登革出血热,临床上将登革热分为典型,轻型与重型,登革出血热分为无休克的登革出血热(dengue hemorrhagic fever,DHF)和登革休克综合征(dengue shock syndrome,DSS)。
1、典型(普通型)登革热
(1)发热:通常起病急骤,畏寒或寒战,高热,24~36h内体温升高达39~40℃,多数患者表现为稽留热或弛张热,大部分患者经治疗5~7天后,体温逐渐恢复至正常水平,少数患者于发热3~5天后体温降至正常,1天后再度上升,称为双峰热或马鞍热(saddle fever),发热时常伴较剧烈头痛,眼眶痛,肌肉,骨及关节疼痛,极度乏力,可有恶心,呕吐,腹痛,腹泻或便秘等胃肠道症状,患者于发热期的呼吸,脉搏加快,早期体征有颜面,颈,胸皮肤潮红,眼结合膜充血及浅表淋巴结肿大,恢复期常因显著衰弱而需数周后才能完全恢复正常,儿童病例起病可较缓慢,毒血症状较轻,恢复亦常较快。
(2)皮疹:常于病程的第3~6天出现,多为斑丘疹,可呈麻疹样皮疹,也有猩红热样皮疹,红斑疹及出血性皮疹(瘀点)等,在同一患者身上可同时出现两种或多种皮疹,皮疹多先见于躯干,然后逐渐向四肢,头面部蔓延,最后分布于全身皮肤,皮疹多有痒感,大部分不脱屑,持续3~5天后逐渐消退。
(3)出血:出血多发生于病程的第5~8天,25%~50%的典型病例有不同程度的出血现象,如皮下出血,牙龈出血,鼻出血等,皮肤,黏膜下出血等,出血范围的大小与疾病的严重程度成正相关关系,皮肤或黏膜下出血范围的直径不超过2mm者称为出血点,直径为3~5mm者称为紫癜,直径为5mm以上者称为瘀斑,当出血灶的皮肤明显隆起时称为血肿,可见于严重出血的病例,束臂试验亦称毛细血管脆性试验可用于疑似本病病例检查,检查方法是在前臂屈侧面肘弯下4cm处画一直径为5cm的圆圈,仔细观察圆圈皮肤有无出血点,如果发现出血点则用墨水笔标出,然后用血压计的袖带束于该侧上臂,先测定血压,再使其保持于收缩压与舒张压之间维持8min后解除压力,待皮肤颜色恢复正常(约2min)后,计算圆圈内皮肤出血点的数目,减去原有出血点的数目,若两者之差大于10则为阳性,登革热患者的束臂试验常呈阳性,由于束臂试验有可能使存在严重出血倾向患者的试验前臂出现瘀斑的可能性,因此,本试验不宜过多施行。
(4)其他:约1/4病例有轻度肝大,个别病例可有黄疸,但脾大少见。
2、轻型登革热
症状和体征较典型登革热轻,表现为发热较低,全身疼痛较轻,皮疹稀少或不出疹,无出血倾向,但浅表淋巴结亦常肿大,病程常短于5天,流行期间轻型病例较多,由于其临床表现类似流行性感冒与急性上呼吸道炎,症状较轻,故较易被忽视而漏诊。
3、重型登革热
早期临床表现类似典型登革热,但发热3~5天后病情突然加重,表现为脑膜脑炎,出现剧烈头痛,呕吐,谵妄,狂躁,昏迷,抽搐,大量出汗,血压骤降,颈强直,瞳孔缩小等,此型病情凶险,进展迅速,可于24h内死于中枢性呼吸衰竭。
(一)发病原因
1、传染源:患者和隐性感染者为主要传染源,未发现健康带病毒者,患者在发病前6~8小时至病程第6天,具有明显的病毒血症,可使叮咬伊蚊受染,流行期间,轻型患者数量为典型患者的10倍,隐性感染者为人群的1/3,可能是重要传染源,丛林山区的猴子和城市中某些家畜虽然有感染登革病毒的血清学证据,但作为传染源,尚未能确定。
2、传播媒介:伊蚊,已知12种伊蚊可传播本病,但最主要的是埃及伊蚊和白伊蚊,广东,广西多为白纹伊蚊传播,而雷州半岛,广西沿海,海南省和东南亚地区以埃及伊蚊为主,伊蚊只要与有传染性的液体接触一次,即可获得感染,病毒在蚊体内复制8--14天后即具有传染性,传染期长者可达174日,具有传染性的伊蚊叮咬人体时,即将病毒传播给人,因在捕获伊蚊的卵巢中检出登革病毒颗粒,推测伊蚊可能是病毒的储存宿主。
3、易感人群:在新疫区普遍易感,1980年在广东流行中,最小年龄3个月,最大86岁,但以青壮年发病率最高,在地方性流行区,20岁以上的居民,100%在血清中能检出抗登革病毒的中和抗体,因而发病者多为儿童。
(二)发病机制
登革病毒经伊蚊叮咬进入人体后在毛细血管内皮细胞和单核巨噬细胞系统内复制,然后进入血液循环,形成第一次病毒血症,定位于单核巨噬细胞系统和淋巴组织中的登革病毒继续进行复制,再次释入血流形成第二次病毒血症,并引起临床症状与体征,机体产生的抗登革病毒抗体与登革病毒形成免疫复合物,激活补体系统,导致血管的通透性增加,亦可导致血管水肿和破裂,登革病毒的复制可抑制骨髓中白细胞和血小板的再生,导致白细胞,血小板减少和出血倾向。
病理改变表现为肝,肾,心和脑等器官的退行性变,出现心内膜,心包,胸膜,腹膜,胃肠黏膜,肌肉,皮肤及中枢神经系统不同程度的水肿和出血,皮疹活检可见小血管内皮细胞肿胀,血管周围水肿及单核细胞浸润,瘀斑中有广泛性血管外溢血,脑膜脑炎型患者可见蛛网膜下腔和脑实质灶性出血,脑水肿及脑软化,重型患者可有肝小叶中央灶性坏死及淤胆,小叶性肺炎和间质性肺炎等。
诊断依据
1、流行病学资料:生活在登革热流行区或发病前15天内去过登革热流行区,发病于本病流行季节,发病前3~15天曾有被伊虫叮咬史,特别是当某地于短期间内出现大量发高热的病例时,更应想到本病的可能性。
2、临床特征:突然起病,畏寒,发热,伴全身疼痛,明显乏力,恶心,呕吐,出皮疹,皮下出血,浅表淋巴结肿大,束臂试验阳性。
3、实验室检查:若患者只有符合登革热诊断的流行病学资料和临床表现,而无实验室病原特异性检查的依据,则只可作为疑似病例,若患者在符合“疑似病例”的基础上,再有血清中抗登革病毒IgG抗体阳性,则可作为临床诊断病例,若患者有符合登革热诊断的流行病学资料和临床表现,再加上血清中抗登革病毒 IgM抗体阳性,或双份血清,恢复期特异性IgG抗体滴度比急性期有4倍或更高增长,或在血清中分离出登革病毒,则可明确诊断,成为确诊病例。
鉴别诊断
1、流行性感冒:鼻塞,流涕,咽痛,咳嗽等上呼吸道炎的症状较明显,皮疹少见,无皮肤瘀点,瘀斑。
2、麻疹:咳嗽,流涕,流泪,眼结合膜充血,畏光,以及咽痛,全身乏力常见,在病程的第2~3天,90%以上患者的口腔出现科氏斑,皮疹为斑丘疹,首先见于耳后发际,渐及前额,面,颈,自上而下至胸,腹,背及四肢,2~3天内遍及全身,最后见于手掌与足底。
3、猩红热:急性咽喉炎较明显,表现为咽痛,吞咽痛,局部充血并可有脓性分泌物,颌下及颈淋巴结肿大,触痛,发热24h后开始出疹,始于耳后,颈部及上胸部,然后迅速蔓及全身,皮疹为弥漫充血性针尖大小的丘疹,压之退色,伴有痒感,面部充血而口鼻周围充血不明显,形成口周苍白圈,咽拭子培养可有A群β型溶血性链球菌生长。
4、流行性出血热:亦称肾综合征出血热,患者主要表现为发热,中毒症状,充血,出血,休克,少尿,高血容量综合征,发热,出血,休克与少尿依次出现很常见,休克常于退热时发生,血液白细胞计数增高,异型淋巴细胞常超过10%,血小板减少,尿中出现大量蛋白质和膜状物,血清中可检出抗流行性出血热病毒的IgG,IgM抗体。
5、钩端螺旋体病:病前有疫水接触史,急性发热,眼结膜充血,结膜下出血,腓肠肌疼痛,腹股沟淋巴结肿大,患者走路时腓肠肌疼痛更为显著,体检时腓肠肌压痛较明显,血清中可检出抗钩端螺旋体的IgG,IgM抗体。
6、恙虫病:发病前曾在灌木草丛中工作或坐卧,可于肿大,压痛的淋巴结附近发现特征性焦痂或溃疡,血清变形杆菌凝集试验(外-斐反应)检查,OXK凝集抗体效价达1∶160或以上有诊断意义,血液接种于小鼠腹腔,经饲养7~10天后可分离出恙虫病立克次体。
7、败血症:常有原发性感染灶,如外伤化脓性病灶,肺炎,肠炎等,可出现迁徙性感染病灶,如肺脓肿,肝脓肿,脑脓肿等,血液白细胞及中性粒细胞明显增高,血液培养或感染病灶抽吸物培养可有病原菌生长,若血液培养与感染病灶抽吸物培养有相同的细菌生长则更具明确诊断意义。
8、伤寒:持续发热1周以上,伴全身中毒症状,如表情淡漠,食欲缺乏,腹胀,便秘,相对缓脉,肝,脾大,右下腹压痛等,病程的第2周可于胸腹部皮肤发现颜色淡红,直径为2~5mm,压之退色,数目常在10个以下的玫瑰疹,外周血白细胞数减少,淋巴细胞比例相对增多,嗜酸性粒细胞减少或消失,肥达反应(伤寒杆菌血清凝集反应)中“O”抗体效价可在1∶80以上,“H”抗体效价可在1∶160以上,血液和骨髓培养可有伤寒杆菌生长。
9、疟疾:间歇发作性寒战,高热,大量出汗,贫血和脾大,每次发作过程持续4~8h,间歇发作的周期有一定规律性,间日疟,卵形疟为每隔天发作1次,三日疟为每隔2天发作一次,血液的厚,薄涂片经吉姆萨染色(Giemsa’s stain)后用显微镜油镜检查,发现疟原虫有明确诊断意义。
10、流行性乙型脑炎:高热,头痛,呕吐,意识障碍,抽搐,病理反射征与脑膜刺激征阳性,血液白细胞及中性粒细胞明显增高,脑脊液细胞数轻度增加,压力和蛋白质增高,糖与氯化物正常,血清免疫学检查,特异性IgM抗体阳性有明确诊断意义。
登革热治疗前的注意事项
传染源主要是病人,以发病前1d至发病后5d传染性最强,轻型和隐性感染者可能是重要的传染源。主要传播媒介为埃及伊蚊,其次为白纹伊蚊。蚊虫吸血受染后8-14d才有传染性,再次叮人即可传播疾病。伊蚊受染后终身具传染性,登革热病毒在白纹伊蚊的唾液腺及神经细胞中可大量复制。病毒在蚊体内可经卵传代,故伊蚊又是本病毒的储存宿主。感染后对同型病毒有巩固的免疫力,并可维持多年,对异型病毒也有1年以上的免疫力。流行季节与各地气候、蚊虫繁殖情况有关,广东省为5-10月,海南省为3-10月。
登革热西医治疗
应尽可能做到及早发现、早隔离、早就地治疗患者。目前对本病尚无确切有效的病原治疗药物,主要采取支持及对症治疗措施。
治疗宜采用综合治疗措施,目前尚无特效疗法。高热病人可酌情静脉输液,每日1000-l500ml,但需注意防止输液反应,有输液反应时立即给地塞米松10mg静脉推注,并观察病情变化。登革出血热,有休克、出血等严重症状,需积极处理。休克者应及时补充血容量,可选用右旋糖酐40(低分子右旋糖酐)、平衡盐液、葡萄糖盐水等,首次液体300-500ml快速静脉输入,必要时可输血浆或加用血管活性药。大出血病人应输新鲜血液,上消化道出血者,可服氢氧化铝凝胶、云南白药、西咪替丁(甲氰咪胍)等。对子宫出血者,可用宫缩剂。有脑水肿者,用20%甘露醇250mI和地塞米松10mg静脉推注。抽搐者可用地西泮(安定)缓慢静脉注射。
1、一般及支持治疗:
急性期应卧床休息,给予清淡的流质或半流质饮食,防蚊隔离至病程的第7天。对典型和重型病例应加强护理,注意口腔和皮肤清洁,保持每日有一定的尿量和大便通畅。
2、对症治疗:
(1) 高热应以物理降温为主。对出血症状明显的患者,应避免酒精擦浴。解热镇痛剂对本病退热不理想,且可诱发G-6PD缺乏的患者发生溶血,应谨慎使用。对中毒症状严重的患者,可短期使用小剂量肾上腺皮质激素,如口服强的松5mg3次/日。
(2) 维持水电平衡 对于大汗或腹泻者应鼓励患者口服补液,对频繁呕吐、不能进食或有脱水、血容量不足的患者,应及时静脉输液,但应高度警惕输液反应致使病情加重,及导致脑膜脑炎型病例发生。
(3) 有出血倾向者可选用安络血、止血敏、维生素C及K等止血药物。对大出血病例,应输入新鲜全血或血小板,大剂量维生素K1静脉滴注,口服云南白药等,严重上消化道出血者可口服甲氰咪呱。
(4) 休克病例应快速输液以扩充血容量,并加用血浆和代血浆,合并DIC的患者,不宜输全血,避免血液浓缩。
(5) 脑型病例应及时选用20%甘露醇250~500ml,快速静脉注入,同时静脉滴注地塞米松,以降低颅内压,防止脑疝发生。
(6)降低颅内压:对剧烈头痛、出现颅内高压症的病例应及时应用20%甘露醇注射液250~500ml快速静脉滴注,必要时于6~8h后重复应用。同时静脉滴注地塞米松,10~40mg/d,有助于减轻脑水肿、降低颅内压。对呼吸中枢受抑制的患者,应及时应用人工呼吸机治疗,并作心电图、血压、血氧饱和度和血液酸碱度监测。
(仅供参考,详细请询问医生)
预后
登革热是一种具自限性倾向的传染病,无并发症患者的病程约为10天。本病通常预后良好,病死率约为3/10万。死亡病例多为重型患者,主要致死原因为中枢性呼吸衰竭。
登革热中医治疗
当前疾病暂无相关疗法。
登革热患者宜食
1、急性期卧床休息,给予流质或半流质饮食,如米汤,菜汤,藕粉,蛋花汤,面片等。
2、宜吃富含蛋白质的食品,如瘦肉、鱼虾、动物血、动物肝肾、蛋黄、豆制品以及大枣、绿叶菜、芝麻酱等。
3、给予高维生素、易消化吸收的食物,如新鲜蔬菜、牛奶、肉汤、鸡汤等。
登革热患者忌食
1、忌辛辣刺激调味品,如辣椒、花椒粉、咖哩粉等。
2、忌烟、酒、咖啡。
3、产气的食物如牛奶、豆浆以及含粗纤维多的食物,如芹菜、黄豆芽、洋葱等均不宜食用。
一、预防登革热要处理孳生地、消灭蚊蚴:
1、疏通沟渠、下水道,防止积水,填平洼地、翻盆倒罐清除积水。
2、尽量避免用清水养植植物,对于花瓶等容器,每星期至少清洗、换水一次,勿让花盆底盘留有积水。把所有用过的罐子及瓶子放进有盖的垃圾桶内,摧毁白纹伊蚊孳生地。
二、预防登革热要杀灭成蚊:在住宅、办公室、医院等及其他公共场所可采用药物杀灭成蚊。目前可采用下列几种:
1、敌敌畏:可采用药物稀释喷洒及烟薰,特点是速效,迅速杀死成蚊。对人畜有毒性。使用时须小心,注意安全。
2、三氯杀虫酯(7504):对人畜毒性低,可采用药物稀释喷洒及烟薰,特点是见效慢,但保持时间长,7~10天仍有效。可与敌敌畏混合使用,比例为4:1或3:1,其优点是速效且持续时间长。
3、人工合成除虫菊酯类:其制剂有二氯苯醚菊酯,胺菊酯等,可采用药物稀释喷洒,特点是杀虫效果强,对人畜毒性低。
4、溴氰菊酯:属于触杀药(即接触中毒)可采用药物稀释喷洒,杀虫作用强,对人畜毒性低。
一般常规检查
1、周围血象:登革热患者的白细胞总数起病时即有减少,至出疹期尤为明显,中性粒细胞百分比也见降低,并有明显核左移现象,有异常淋巴细胞,退热后1周血象恢复正常。登革出血热患者的白细胞总数正常或增多,后者见于严重病例及有继发感染者,一般在1万/mm3以上,血小板减少,最低可达1万/mm3以下。
2、尿常规:可有少量蛋白,红细胞,白细胞,有时有管型。
病毒分离取
早期病人血液,接种于白纹伊蚊细胞株(C6/36),分离病毒后须经型特异性中和试验或血凝抑制试验加以鉴定。
血清免疫学检查
取双份血清作补体结合试验,中和试验或血凝抑制试验,以血凝抑制试验的灵敏性较高,而以补结合试验最具特异性,恢复期单份标本补体结合抗体效价达到1∶32以上有诊断意义,双份血清效价递升4倍以上可确诊。
其他
在登革出血热病例中尚可血液浓缩,出,凝血时间延长,血清谷草转氨酶升高,凝血酶原时间延长,电解质紊乱,血白蛋白降低,代谢性酸中毒等,各种凝血因子轻度降低,纤维蛋白原减少,纤维蛋白原降解物轻至中度增加,并数以上的休克病例有DIC表现。
1、急性血管内溶血:最为常见,发生率约为1%,多发生于红细胞内葡萄糖-6-磷酸脱氢酶(glucose-6-phosphatase dehydrogenase,G6PD)缺陷的患者,主要表现为排酱油样小便,贫血,气促,心率加快,尿标本检查无或仅有少量红细胞而潜血试验呈强阳性,值得注意的是当发生急性血管内溶血时,血液中G6PD含量可在正常范围,而于1个月后才出现含量缺陷,这是因为发生急性血管内溶血时,血液中G6PD缺陷的成熟,衰老红细胞已裂解,剩下的是G6PD含量相对较多的年幼红细胞,当其发育成熟,衰老时才逐渐出现G6PD缺陷所致。
2、精神异常:个别患者可并发感染性精神异常,尤其多见于有精神病家族史的患者。
3、心肌炎:严重病例可发生心肌炎,主要表现为心跳,气促,心率增快,可出现心律失常。
4、肝功能损害:轻度肝功能损害常见,主要表现为肝轻度肿大,边缘锐利,质软,肝功能检查出现ALT,AST 和γ-谷氨酰转肽酶(γ-GT)等升高,严重病例可发生总胆红素(TBIL)升高,甚至出现肝肾综合征。
5、尿毒症:多见于登革出血热患者,大量出血或急性血管内溶血可促进尿毒症的发生。
6、急性呼吸窘迫综合征:急性呼吸窘迫综合征(ARDS)可见于重型及登革出血热患者,表现为呼吸急促,窘迫,烦躁,发绀,双肺可闻干,湿性啰音,动脉血气分析,动脉血氧分压(Pa02)<8.0kPa(60mmHg),早期动脉血二氧化碳分压(PaC02)常<4.7kPa(35mmHg),晚期PaCO2则可>6.0kPa(45mmHg)。
7、其他:其他可能发生的并发症包括颅内高压症,急性播散性脑脊髓炎(acute disseminated encephalomyelitis,ADEM),感染性多发性神经根炎(infectious polyradiculitis)和眼葡萄膜炎等。