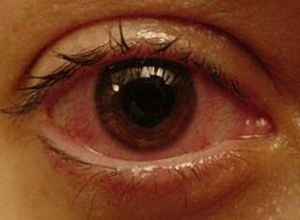
化脓性葡萄膜炎(suppulative uveitis)是由于化脓性细菌或真菌进入眼内引起眼内葡萄膜组织的感染,又称化脓性眼内炎,炎症可以从前部葡萄膜或后部葡萄膜开始,病势异常猛烈,发展迅速,色素膜组织溶解,大量脓性渗出物出现。本病多发生于眼部穿孔性外伤后,及眼内异物伤后,因穿孔性眼外伤及眼内异物之致伤物污染又未及时给以处理,少数病人发生于角膜溃疡穿孔后,也有极少数病人发生于重症败血症,但因此时病人大多处于昏迷或谵妄的状态,故一般无暇顾及眼部情况。罕见的情形也见于内眼手术后。若诊断治疗不及时,可引起眼组织严重破坏,以致视力丧失而眼球萎缩。
-
挂什么科:五官科 眼科
-
需做检查:眼科检查
-
治疗方法:药物治疗 支持性治疗
-
常用药物:暂无相关信息
-
一般费用:根据不同医院,收费标准不一致,市三甲医院约(2000——8000元)
-
传染性:无传染性
-
治愈周期:2-6周
-
治愈率:80%
-
患病比例:0.0009%
-
好发人群:无特定人群
-
相关症状:
-
相关疾病:
1.有眼球穿破伤或眼内异物史,或有内眼手术、角膜溃疡、全身发热败血症等病史;
2.有剧烈眼红痛及眼部刺激症状;
3.视力迅速减退,甚至光定位不确或光感消失;
4.眼睑水肿、痉挛及睁开困难;
5.眼球混合充血、结膜水肿,有脓性分泌物;
6.前房积脓,角膜混浊;
7.玻璃体混浊、积脓,散瞳后呈黄白色;
8.眼压低;
9.眼底一般窥不清。
1.外源性:因眼外伤、眼内手术及角膜溃疡穿孔等因素细菌直接进入眼内,手术引起的眼内炎,常见革兰阴性菌的绿脓杆菌引起,但外伤由真菌、厌氧菌和多种微生物致病者比术后感染更为常见,一般情况下在术后24~48小时出现炎症。若术后常规结膜下注射抗生素和皮质类固醇,眼内炎可延至术后2~5天出现。若术后24~48小时疼痛加剧的患者,应考虑为毒性较大的微生物感染,真菌性眼内炎出现症状为手术后或伤后2~3周内。
2.内源性:内源性(或转移性)感染性眼内炎多以真菌感染为特征,是经血流到达眼部的感染引起,致病菌可来自远处的感染灶或全身性败血症,通常起病隐匿,进展迟缓。
诊断依据:
1.剧烈眼红痛,视力极差。
2.混合性充血、前房炎症反应重伴前房纤维素渗出和前房积脓、玻璃体积脓、低眼压。
3.超声波检查可见玻璃体积脓、视网膜脱离,有时可见眼内异物。
4.房水和玻璃体细菌培养。
鉴别诊断:常需与眼前节毒性反应综合征、全葡萄膜炎、白塞病等鉴别。
【治疗】
1. 玻璃体腔内注射抗生素:常用抗生素有万古霉素(1mg/0.1mL)和丁胺卡那霉素(0.4mg/0.1mL)玻璃体腔内注射。为减轻氨基糖苷类药物毒性,可使用头孢他啶(2.25mg/0.1mL)或头孢曲松(2mg/0.1mL)代替。真菌感染可使用二性霉素B 0.01mg玻璃体腔内注射
2.激素治疗:局部和在感染控制下全身使用激素,应用目的是减少炎症渗出及肉芽组织的形成。但其缺点可以削减抗生素的抑菌作用,还能降低抗生素穿透眼组织的能力。
3. 抗生素全身应用:诊断一旦确立,应立即应用有效的抗生素,使眼内特别是玻璃体脉络膜和视网膜达到应有的治疗浓度,并且采用两种以上抗生素,联合应用,能提高抗炎效果。常用药物有青霉素、新青霉素Ⅱ、先锋霉素静脉滴注或肌内注射。庆大霉素肌内注射或静脉滴注,每日1~2次。羧苄西林10~15g溶于300ml生理盐水中,每日1次静脉滴注。二性霉素B对真菌性眼内炎可作首选药物。
4.抗生素及激素局部频点眼(1次/小时)或结膜下注射。此外,每位患者均应用局部睫状肌麻痹剂。
5.手术治疗:早期可抽取房水和/或玻璃体进行细菌培养,根据培养结果调整抗生素使用。玻璃体腔内注射抗生素效果不佳者,应尽早进行玻璃体切除,并联合抗生素和激素进行玻璃体注射,若炎症不能控制,且视力丧失时,可行眼内容摘除术。
1. 玻璃体腔内注射抗生素:常用抗生素有万古霉素(1mg/0.1mL)和丁胺卡那霉素(0.4mg/0.1mL)玻璃体腔内注射。为减轻氨基糖苷类药物毒性,可使用头孢他啶(2.25mg/0.1mL)或头孢曲松(2mg/0.1mL)代替。真菌感染可使用二性霉素B 0.01mg玻璃体腔内注射
2.激素治疗:局部和在感染控制下全身使用激素,应用目的是减少炎症渗出及肉芽组织的形成。但其缺点可以削减抗生素的抑菌作用,还能降低抗生素穿透眼组织的能力。
3. 抗生素全身应用:诊断一旦确立,应立即应用有效的抗生素,使眼内特别是玻璃体脉络膜和视网膜达到应有的治疗浓度,并且采用两种以上抗生素,联合应用,能提高抗炎效果。常用药物有青霉素、新青霉素Ⅱ、先锋霉素静脉滴注或肌内注射。庆大霉素肌内注射或静脉滴注,每日1~2次。羧苄西林10~15g溶于300ml生理盐水中,每日1次静脉滴注。二性霉素B对真菌性眼内炎可作首选药物。
4.抗生素及激素局部频点眼(1次/小时)或结膜下注射。此外,每位患者均应用局部睫状肌麻痹剂。
5.手术治疗:早期可抽取房水和/或玻璃体进行细菌培养,根据培养结果调整抗生素使用。玻璃体腔内注射抗生素效果不佳者,应尽早进行玻璃体切除,并联合抗生素和激素进行玻璃体注射,若炎症不能控制,且视力丧失时,可行眼内容摘除术。
化脓性葡萄膜炎西医治疗
1、抗生素全身应用:诊断一旦确立,应立即应用有效的抗生素,使眼内特别是玻璃体脉络膜和视网膜达到应有的治疗浓度,并且采用两种以上抗生素,联合应用,能提高抗炎效果。常用药物有:青霉素、新青霉素Ⅱ、先峰霉素静脉滴注或肌肉注射。庆大霉素,肌肉注射或静脉滴注,每日1~2次。羧苄青霉素10~15g溶于300ml生理盐水中,每日1次静脉滴注。二性霉素B对霉菌性眼内炎可作首选药物。
2、激素治疗:应用目的是减少炎症渗出及肉芽组织的形成。但其缺点可以削减抗生素的抑菌作用,还能降低抗生素穿透眼组织的能力。
3、玻璃体内注射抗生素:常用抗生素有:先峰霉素Ⅱ0.25mg或庆大霉素200u玻璃体注射。庆大霉素200u,加氟美松0.4mg;庆大霉素100u,加先锋霉素Ⅱ0.25mg。二性霉素B0.01mg等玻璃体内注射。
4、抗生素及激素局部点眼或结膜下注射。
5、手术治疗:前房有大量渗出物时可行前房冲洗并注入抗生素。眼内炎应迟早进行进行玻璃体切除,并联合抗生素和激素进行玻璃体切除,并联合抗生素和激素进行玻璃体注射,若炎症不能控制,且视力丧失时,可行眼内容摘除术。
化脓性葡萄膜炎中医治疗
当前疾病暂无相关疗法。
食疗保健(以下资料仅供参考 ,详细情况询问医生)
1、银花菊花茶:银花50克,菊花50克,绿茶20克。上药混合共为粗末,用纱布分装成袋,每袋15克。每次1包,代茶饮用。可清凉解热、疏风明目。用于头眼胀痛、目睛红赤者。
2、蔓荆子粥:蔓荆子15克,粳米50克。将蔓荆子捣碎,加水500毫升,浸泡后煎取汁,入粳米煮粥,空腹食用。每日1剂。可辛凉解散,用于目赤头痛者。
3、青葙子茶:青葙子15克,绿茶5克。将青葙子和绿茶置于纱布袋中,沸水泡10分钟饮用。每日1剂。可祛风热、清肝火、适用于目赤肿痛者。
本病发展很快,极为凶险,可以很快引起失明及眼球萎缩,及时诊治非常重要,对于穿孔性眼外伤,尤其是眼球刺伤或异物进入眼球内且致伤物污染严重时如未得到及时救治,就有可能出现化脓性眼内炎,在1~2天内就可能导致不可逆的失明,而且炎症向外扩散可致全眼球炎,甚至到颅内形成海绵窦血栓。因此,对于穿孔性眼外伤及眼内异物伤的患者,要及时去医院就诊,给以清洗伤口,缝合伤口,取出异物及给以抗菌素预防感染治疗,当然预防眼外伤的发生及做内眼手术时加强器械消毒及无菌观念是预防本病的关键。
超声波检查可见玻璃体积脓、视网膜脱离,有时可见眼内异物。
1.对于一般化脓性眼内炎的诊断,以检查框限A为主;
2.为了寻找全身的病源或为瞭解视功能状况时,检查框限可包括“A”,“B”及“C”。
严重者可发展成为全眼球炎,本病多发生于眼部穿孔性外伤后,及眼内异物伤后,因穿孔性眼外伤及眼内异物之致伤物污染又未及时给以处理,少数病人发生于角膜溃疡穿孔后,也有极少数病人发生于重症败血症。