
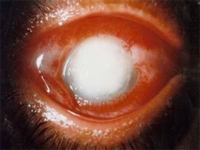
有时角膜穿孔后愈合不完全而形成角膜瘘。在破溃处白斑之中央,出现一小而深黑色的隆起,同时前房消失,眼球变软。这时眼球立即发生代偿作用,增加房水产量以便维持眼球的正常硬度。如果这一隆起被新生的薄膜所封闭,则增加的房水产量必将使眼内压逐渐升高而引起继发性青光眼。如果眼压继续增高,可引起急性青光眼发作症状,而使这一层薄膜突破,症状随即消失,眼球复又变软。但是,不久后瘘孔再被新生薄膜所封闭,眼压复又增高。如此反复重演,终则由于猛烈细菌的感染,而发生眼内炎、全眼球脓炎或眼内出血,最后眼球萎缩。也有因为眼球长期变软、角膜变平、晶状体混浊,甚至发生视网膜脱离而告结束。
角膜瘘并非一瘘管,乃是一疏松组织嵌在角膜破孔内,房水从裂缝渗出。角膜瘘最容易发生在瞳孔边缘嵌顿在角膜穿孔区域内的患者。房水经常沿瞳孔缘外渗,上皮细胞不易进行修复。由此可知,角膜瘘的主要病征为角膜表面有深黑色之隆起、前房消失和眼球变软等现象。此外,还可用荧光染色证明。
1、外因: 外因所致的角膜感染大多要具备两个条件:
a、角膜上皮细胞的损伤、脱落。
b、同时合并感染。只有在这两个条件都具备的情况下,才容易发生感染性角膜溃疡。
2、内因: 指来自全身的内因性疾患。
角膜没有血管,所以急性传染病不易侵及角膜。可是角膜组织却参予全身的免疫反应,尽管其免疫反应的程度较其他组织的为低,但是正因为它没有血管,新陈代谢较为迟缓,才使这种免疫反应变化持续经久,角膜在较长时间内处于一种敏感状态,以致容易发生变态反应性疾患,如泡性角膜炎等。
3、由邻近组织蔓延所致,由于胚胎学上的同源关系以及解剖学上的连续性,蔓延到角膜上皮层的疾患多来自结膜,如严重的结膜炎多合并浅层角膜炎。
1、病史:角膜常伴有植物性、泥土等外伤史,眼部及全身长期应用糖皮质激素及广谱抗生素史。
2、典型的临床表现:主要是眼部的典型体征。
3、根据实验室检查及组织病理学检查结果可助于诊断。
重症的FK,特别是镰刀菌性角膜炎,由于发病急骤,常合并有前房积脓及角膜穿孔,经常被误诊为铜绿假单胞菌性角膜溃疡,主要鉴别是前者具有典型的菌丝苔被病灶,后者溃疡呈淡绿色,表面湿润而有光泽(由黏性坏死组织及分泌物构成),边缘光滑,与正常角膜之间有浸润水肿区。此外,本病与单纯疱疹病毒引起的坏死性角膜炎(necrotic keratitis)和棘阿米巴性角膜炎晚期盘状基质脓肿的临床表现非常酷似,可以通过病史及实验室诊断加以鉴别。
通常还需要和细菌性角膜炎、病毒性角膜炎鉴别。
眼角膜外伤及药物的滥用是真菌性角膜炎发病的主要相关因素;避免眼角膜外伤,禁止滥用抗生素及皮质类固醇等激素类药物,对于长期局部需要应用激素的患者应做好监测,是预防本病的关键。平时在生活中也要注意保护好眼睛,避免过度视力疲劳。 用眼应以不觉疲倦为度,并注意正确的用眼姿势,距离、光源是否充足等。