支气管结核(bronchial tuberculosis),又称支气管内膜结核(endobronchial tuberculosis,EBTB),是指发生在气管、支气管粘膜和粘膜下层的结核病。成人EBTB最常见的感染途径是肺内病灶中结核分支杆菌直接植入支气管粘膜,其次肺内病灶也可通过支气管周围组织侵及支气管粘膜;结核分支杆菌也能经血行播散和淋巴引流首先侵袭支气管粘膜下层,然后累及粘膜层。儿童EBTB多因邻近纵隔淋巴结核侵蚀支气管,引起结核性支气管炎。原发性支气管结核极少见。
成人EBTB最常见的感染途径是肺内病灶中结核分支杆菌直接植入支气管粘膜,其次肺内病灶也可通过支气管周围组织侵及支气管粘膜;结核分支杆菌也能经血行播散和淋巴引流首先侵袭支气管粘膜下层,然后累及粘膜层。儿童EBTB多因邻近纵隔淋巴结核侵蚀支气管,引起结核性支气管炎。
以上结合有肺泡病灶的相对容易诊断,难以发现和诊断的是单纯支气管内膜结核,因影像学没有特殊改变而难以诊断。
常有胸闷、胸痛、剧烈的激性咳嗽或血性痰等症状。
成人EBTB最常见的感染途径是肺内病灶中结核分支杆菌直接植入支气管粘膜,其次肺内病灶也可通过支气管周围组织侵及支气管粘膜;结核分支杆菌也能经血行播散和淋巴引流首先侵袭支气管粘膜下层,然后累及粘膜层。儿童EBTB多因邻近纵隔淋巴结核侵蚀支气管,引起结核性支气管炎。
发病机制
1、管道播散:为最常见,时由局部病灶或空洞内的结核菌,经支气管引流时,直接侵入支气管黏膜,或经黏膜腺管口侵入支气管壁。
2、邻近病灶蔓延:肺内病灶中的结核菌直接蔓延附近的支气管,支气管结核的病因是支气管旁淋巴结的干酪病变压迫、腐蚀、穿透邻近的支气管壁,蔓延至支气管。
3、血行播散:在急慢性血行播散时,支气管结核的病因可能有支气管粘膜下层的结核播散,但极少见。
非结核分枝杆菌感染相对少见,有报道在美国等结核杆菌防治较好的地区鸟型分枝杆菌感染比率明显为高。
诊断要点
综合近年文献,提出有下列情况应考虑EBTB的可能:
⑴出现原因不明刺激性咳嗽,反复痰血、呼吸困难、喘鸣和胸部不适。
⑵有下列影像学改变者:
①出现变化较快的肺不张、局限性肺气肿。
②一侧或两侧肺反复出现支气管播散病灶。
③时大时小的张力性空洞或空洞内有气液平面。
④肺内无明显病灶,但痰抗酸染色阳性。
⑤多部位支气管损害,管腔狭窄、扭曲、变形。周围无明显软组织块影。
⑶纤支镜检查对确诊EBTB有决定性作用。
鉴别诊断
EBTB缺乏明显病灶时需与变应性咳嗽、气喘等病症鉴别。
支气管结核西医治疗
1.全身治疗
与肺结核治疗相同,绝大部分病例在化疗3个月后痰菌培养阴转,疗程以12~18个月为宜。有个别报道在以下两个方面使用激素得到认可:⑴对结核分支杆菌呈超敏状态者;⑵儿童纵隔淋巴结核引起的结核性支气管炎,激素治疗组疗效明显优于对照组。给药方法为头6 d,泼尼松龙由5 mg。kg-1。d-1减至1 mg。kg-1。d-1,以后20 d维持1 mg。kg-1。d-1,并在6周内逐渐减药并停药。另一种给药方法是在头2周给予泼尼松龙2 mg。kg-1。d-1,以后在2~3个月逐渐减药并停用。在炎症早期激素可消退炎症,改善通气。但激素可能无法预防和消除支气管纤维性狭窄的形成和发展。
2.局部治疗
雾化吸入抗结核药物已广泛用于EBTB辅助治疗,应用价值得到肯定。MiKi等将确诊的34例EBTB分成全身治疗组和全身治疗加异烟肼(INH)200 mg/d雾化吸入组,发现尽管两组痰菌培养(+)持续时间无明显差别,但在减轻支气管狭窄和改善呼吸道症状上,雾化吸入组明显优于对照组。
经纤支镜局部治疗多有报道。⑴病变支气管药物灌注多为先将分泌物吸尽,生理盐水冲洗吸出后,注入异烟肼0.3 g、氧氟沙星0.2 g、阿米卡星0.2 g,生理盐水5 ml(1次/周),3个月痰菌阴转率81%,对照组仅34%。⑵病变支气管粘膜定点注药主要用异烟肼0.2~0.3 g,阿米卡星0.2 g或链霉素1.0 g。多为1次/周,8~16次不等。对充血水肿、增殖结节型病变疗效可达95%左右。⑶其它气管内治疗:包括Nd-YAG激光治疗,高频电刀治疗,冷冻治疗,微波治疗和管腔内安置支撑架及球囊扩张治疗大气道狭窄等。上述气管内治疗报道较少,病例数有限,临床经验不多,难以客观全面地评价其应用价值。
近年有报道采用体外紫外线血液辐射疗法辅助治疗结核性支气管炎。经治疗后患者痰结核分支杆菌数量明显减少,红细胞沉降率恢复正常。认为该法能加强治疗作用。
3.手术治疗
EBTB的手术适应证是:
⑴气管狭窄合并严重呼吸困难,有窒息先兆者。
⑵气管、支气管疤痕狭窄超过管腔周径2/3者,并合并反复感染,或有毁损肺和支气管扩张者。
⑶支气管狭窄合并远端肺结核,有顽固性呼吸道症状,抗结核治疗无效者。
手术时机选择很严格。有学者提出术前胸片肺内无活动性病变,纤支镜检查支气管粘膜无充血水肿等改变是手术必要条件,指征是否过严值得商榷。非急诊手术应在抗结核治疗6个月后进行。
手术方法应根据病变的具体情况选择。叶以下支气管阻塞、狭窄、远端肺组织病变广泛,有不可逆并发症者,袖式肺叶切除是首选方式,主支气管狭窄原则上尽可能做肺叶切除术+支气管成形术;双侧主支气管狭窄最好做支气管成形术,单纯支气管内膜结核、结核性淋巴支气管瘘也常做支气管成形术;主支气管病变广泛、严重,同侧各肺叶开口明显狭窄,肺内有病灶者,只要健侧肺功能允许,主张做一侧全肺切除并清除肺门、纵隔肿大干酪淋巴结。外科手术是安全的,主张术后应继续抗结核治疗9~12个月,防止复发和再狭窄。
支气管结核中医治疗
可以适当辅助调理体质。
高蛋白
结核病对蛋白质的消耗多,且蛋白质是修补组织的重要营养素,有益于病灶的愈合和病体康复。结核病患者每日蛋白质摄入量应为每公斤体重1.2~1.5克,每天的总摄入量为80~100克,其中优质蛋白质如肉类、水产品、蛋、乳及大豆制品应占总蛋白质摄入量的50%以上,同时,多选食牛奶及奶制品,牛奶中含酪蛋白和钙量多(每100毫升含钙104~130毫克),而且质好,吸收率高,更益于结核病灶钙化和愈合。
高维生素
应重点补充维生素A、B、C、D。维生素A能增强机体免疫力;维生素D能促进钙吸收;维生素C有利于病灶愈合和血红蛋白合成;B族维生素可加快机体内各个代谢过程,有改善食欲的作用。新鲜蔬菜和水果是维生素的主要来源。乳、蛋、内脏等含维生素A丰富;酵母、花生、豆类、瘦肉等含维生素B6。日光浴或户外活动是增进维生素D的好办法。
高膳食纤维和水
足够的膳食纤维和水是维持酸碱平衡,大便通畅,防止毒素吸收的必要措施。新鲜蔬菜、水果以及粗粮含膳食纤维丰富。
1、重点是全社会提高对肺结核的认识,早发现、早治疗排菌型肺结核病人,减少结核杆菌接触的可能性。
2、养成不随地吐痰的良好卫生习惯。对结核病患者的痰要焚烧或药物消毒。
3、要定时进行体格检查,做到早发现、早隔离、早治疗。除此之外,还要按时给婴幼儿接种卡介苗,以使肌体产生免疫力,减少结核病的发生。
4、发现有低热、盗汗、干咳嗽、痰中带血、乏力、饮食减少等症状要及时到医院检查。确诊结核病以后,要立即进行治疗,同时还要注意增加营养,以增强体质。
1.细菌学检查
常规痰抗酸染色镜检阳性率4.3%~68.8%,多数报道在30%以下。痰结核分支杆菌培养阳性率10.7%~100%,儿童胃液结核分支杆菌培养阳性率较高。细菌学检查阳性率不高的原因可能是多方面的,如引流支气管不通畅、含有结核分支杆菌的坏死物不易排出体外或毛刷不易刷到结核性分泌物、痰含菌量少、病灶为粘膜下浸润、增殖病灶处于相对静止状态、病例选择和检测方法不同等。近年有人提出在纤支镜直视下用直径2 mm硅胶管深入病变的亚亚段细支气管吸取分泌物做厚涂片检查,阳性率可达20.8%。采用毛刷涂片,支气管冲洗液涂片培养,术后痰涂片均是痰细菌学检查的良好补充。不同采样标本,不同检测方法联合应用可提高EBTB的阳性检出率。
2.组织、细胞学检查
经纤支镜支气管内采样做组织、细胞学检查是诊断EBTB最重要的手段,对细菌学检查阴性的EBTB诊断价值更大。EBTB常见的镜下表现为粘膜肥厚狭窄(43%)、充血水肿(20.6%)、糜烂溃疡(18.2%)、疤痕狭窄(18.2%),不同程度的狭窄可达90%以上。但肉眼观察无法做出正确诊断。组织病理学改变主要是干酪样、非干酪样肉芽肿,有类上皮细胞、淋巴细胞浸润。典型改变仅占36%,艾滋病(AIDS)合并EBTB者缺乏结核性肉芽肿的特征性改变。EBTB细胞学特征是坏死较为彻底,坏死物水分少,含脂多,易干燥呈颗粒状。结核结节周围无游离的纤毛柱状细胞,纤毛柱状细胞排列仍有极性,游离缘清晰,柱状结构存在,核呈桑椹样排列。上述特征不同于肿瘤凝固性坏死和异物型多核巨细胞。有作者报告,746例行支气管冲洗液细胞形态学检查,23例确诊为EBTB,其中仅1例抗酸染色阳性,认为细胞学检查阳性率并不低于细菌学检查,在一定程度上可弥补细菌学检出率低的不足。
3.聚合酶链反应
(PCR)及免疫学技术:有关报道不太多。吴雪琼等报道了83份结核性支气管肺泡灌洗液(BALF)PCR、涂片和培养结果,三种方法阳性率分别为56.6%、20.5%和25.3%,26份非结核性BALF pCR检查均阴性,认为PCR有很好的诊断价值。陈章等检测了62例EBTB的BALF中结核抗体、术后涂片、刷检及活检阳性率分别为85.7%、46.6%、45.8%和30.9%,认为BALF结核抗体检测阳性率高可能与灌洗液回收量大、接近病灶、抗体含量相对较高有关。检测组织标本中结核分支杆菌DNA是先进的技术方法,应用前景看好。胡敏等采用聚合酶链原位扩增法检测肺石蜡切片中结核分支杆菌DNA,阳性区域有杆、棒状或点状深蓝色小体存在,30例标本中24例阳性,而常规抗酸染色仅5例阳性。马路等用巢式聚合酶链反应(NPCR)检测活组织中结核分支杆菌DNA,该法用内引物和第二次放大时循环次数少,结果减少背景带增加了特异性。最后产物以内引物特异性为基础放大,克服了污染。110例标本中阳性率达76%,明显高于组织病理学的13%、刷检涂片的19%、术后痰检的22%和培养的15%。43例确诊为肺癌者,NPCR无一例阳性。对于胸片正常,痰菌阴性,组织学未见典型结核改变的EBTB颇有诊断价值。
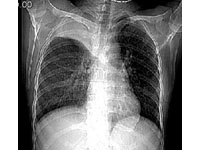
4.影像学检查
EBTB的X线胸片表现各异,与支气管、肺、胸膜和纵隔病变密切相关。肺斑片状浸润影占29%~41%,肺不张28%~49%,肺实变36%,肺内非活动性病灶13%~33%,空洞26%,肺门影增大8%~15.8%,胸液5.3%,毁损肺5.2%,胸片未见异常者3%~40%。靳二虎等提出EBTB的CT特征是⑴两肺上叶、中、舌叶是结核好发部位;⑵受累支气管病变广泛,74%为多支受累;⑶有支气管狭窄、管壁增厚、梗阻;⑷78%有肺结核,有肺门淋巴结肿大;⑸多数支气管引流的肺叶、段近端肺门层面无肿大及局部外突。增强扫描显示有淋巴结环状强化或实变不张的肺组织中无肺门肿块,更支持本病的诊断。Moon等认为CT表现取决于病期,活动性病变时,气道管壁不规则增厚,而慢性纤维性病变时,气道为光滑性狭窄和轻度管壁增厚,动态观察无明显变化。
5、近年认为血淋巴细胞激活试验(TSpot)有较好的特异性,对体内活动性结核病有较好的敏感性。
1、支气管狭窄:受累的支气管粘膜充血、水肿、结节性改变导致狭窄,晚期则有支气管管腔瘢痕性狭窄乃至闭塞;
2、肺不张:支气管闭塞后即导致肺不张。
3、肺部反复感染:因支气管引流不畅,肺部容易反复继发感染。
4、其他还有支气管外压迫、淋巴结支气管瘘等。