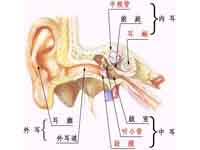
耳硬化症是一种病因尚未明确的疾病,与遗传、种族、代谢紊乱及内分泌障碍有关,病理表现为多形的骨病,骨迷路发生反复的局限性骨质吸收,并被血管丰富的海绵状新生骨质替代,继而血管减少,骨质沉着形成骨质硬化病灶,故称“耳硬化”。当侵犯卵园窗时,可引起镫骨固定,失去传音功能,出现听力进行性减退。耳硬化症的发病率与人种有很大关系,白种人发病率高,黑种人发病率最低,黄种人介于两者之间。发病年龄以中青年较多,好发年龄20-40岁。手术治疗是提高听力最有效的措施,镫骨手术为现代耳显微外科首选手术方式 ,具体手术方式包括CO2激光镫骨切除术、piston人工镫骨术,半规管开窗术等。不适于或者不愿接受手术患者可以酌情选配适宜的助听器。
1、听力减退:双耳不对称性渐进性听力下降是本病的主要症状。初期听力减退轻微,进展缓慢,逐渐加重。
2、耳鸣:约20%-80%的病人伴有耳鸣。耳鸣多为低频性、持续性或间歇性。
3、韦氏误听现象:患者在嘈杂环境中听辨能力反而较安静环境听力为好,这种现象称为韦氏误听。
4、眩晕:少数病人在头部活动时出现短暂的轻度眩晕。
遗传因素(40%):
近年许多学者认为,耳硬化是常染色体显性遗传疾病。临床流行病学调查提示,此病的发生与否并非取决于单纯显性遗传和低表达基因,而主要同一个少见的具有多个基因成分的显性大基因有关,基因表达受年龄、性别、激素等因素的影响有所不同。目前已知1个耳硬化症基因,定位在常染色体15q25-q26区段,用多点连锁分析,连锁值为3.4。进一步连锁分析将其具体定位于远中心粒点(FES)和近中心粒点(D15S657)之间,即,15号染色体长臂的一个 14.5cm(centimorgan)片段可能包含耳硬化基因。
种族因素(20%):
耳硬化症的发病率与人种有很大关系,白种人发病率高,黑人发病率最低,黄种人介于两者之间。发病年龄以中青年较多。
其他因素(30%):
迷路骨壳的营养障碍、内分泌的影响可能为本病发生的有关因素。
病理过程
病理组织学改变可累及骨迷路骨壁的骨外膜层、内生软骨层和骨内膜层,病理过程主要有三个特征:①骨质局灶性吸收与破坏:骨迷路微血管扩张,血管增多,破骨细胞活跃,骨质发生反复局灶性破坏与吸收。②海绵样骨组织形成:骨髓间隙扩大,骨质减少,形成海绵状新骨。③骨质沉着与骨质硬化:血管间隙减少,骨质沉着,原纤维呈编织状结构,形成骨质致密、硬化的新骨。耳硬化症的病理过程并非依一定顺序发展,上述3个主要特征可在一个病灶内同时或反复交替出现。
对病史、家族史、主要症状、临床体征与听力学检查结果进行综合分析,典型病例可确诊。
鉴别诊断
镫骨性耳硬化需与听骨链中断、先天性听骨链固定或畸形、粘连性中耳炎、分泌性中耳炎以及不伴鼓膜穿孔的鼓室硬化症等中耳病变鉴别。耳蜗性耳硬化需与听神经瘤、梅尼埃病以及其他原因引起的感音神经性聋鉴别。
耳硬化症西医治疗
治疗原则
1、本病致病原因不明,治疗目的只是恢复听力,不能根治。
2、手术治疗是提高听力最有效的措施,镫骨撼动术近期疗效较好,但硬化源不能控制,远期疗效差,目前已很少使用。内耳开窗术也能提高听力,但远期效果差,有可能出现感音性聋。目前普遍采用的是镫骨部分或全部切除,然后安装人工镫骨,手术在显微镜下进行,需要一定的设备条件和技术水平。
3、不能手术者可配助听器。
用药原则
本病以手术治疗为主,药物治疗仅为手术后防治感染。
可分为手术疗法、药物防治和选配助听器,应视病人具体情况酌定。
1、手术疗法
(1)镫骨手术:对固定的镫骨进行直接处理,以求改善患者听力,防止病情继续发展。适用于气导听力损失30dB以上,气骨导差距15dB以上的13~80 岁的耳硬化症病人.手术方式包括镫骨撼动术、镫骨提高术、镫骨全切除术、镫骨部分切除术、CO2激光镫骨部分切除术、人工镫骨术。替代镫骨的膺复物常用聚四氟乙烯、特氟隆活塞、硅胶、自体残留镫骨、同种听骨等。覆盖前庭窗常用颞肌筋膜、骨膜、软骨膜、脂肪、自体静脉和结缔组织等。
(2)内耳开窗术:因一般开窗于外半规管,故也称外半规管开窗术,即在外半规管开一小窗口,使声波经此窗传人内耳。适用于镫骨手术有困难的患者如面神经畸形、镫骨动脉残留、前庭窗硬化灶过于广泛等。
2、药物防治 尚无对耳硬化症病灶有肯定治疗与预防作用的药物。但国内外都在进行这方面的探索。目前处于试用观察阶段的药物有氟化钠疗法(氟化钠肠衣片20mg.每日2 次;同时口服葡萄糖酸钙0.5,维生素D40万单位,每日3次),硫酸软骨素疗法(硫酸软骨素片600mg,每日2次)等,据报道对耳硬化症有一定防治作用。
3、选配助听器 不适于或不愿接受手术、药物治疗者,可根据病人听力损失情况酌情选配适宜的助听器。
耳硬化症中医治疗
当前疾病暂无相关疗法。
以上提供资料及其内容仅供参考,详细需要咨询医生。
避免头部外伤、过度疲劳、戒除烟酒。
具体发病原因不明, 与遗传、种族、代谢紊乱、内分泌障碍关系密切,有家族史的情况需要注意出现听力下降是要进行耳硬化症的相关检查。外伤、过度疲劳、烟酒过度、妊娠可致耳硬化症患者听力出现显著加剧,应注意避免。
1、临床检查 :外耳道多较宽大,鼓膜正常,活动良好。有时可在鼓膜后上象限透见鼓岬骨膜显著充血而变红的区域,此现象称Schwartze征(Schwartze's sign),为临床耳硬化特征之一。
2、听力学检查
(1)音叉试验:Rinne试验256Hz阴性、512Hz阳性提示早期听力损伤,256Hz、512Hz均为阴性则表明听力损害加重;Weber试验偏向病侧或耳聋较重侧;Schwabach试验骨导延长;Gelle试验阴性可能提示镫骨底板硬化固定,对本病诊断有较大意义。
(2)纯音测听:骨导听力曲线可在1000Hz或2000Hz区呈“V”形下降,称卡哈切迹(Carhart'snotch),提示镫骨底板固定,亦为耳硬化症特征之一。听力曲线视镫骨固定程度和病灶范围而异,早期为传导性聋,中期为混合性聋,晚期为混合性聋或感音神经性聋。
(3)声导抗测试:鼓室曲线As型、正常A型、振幅降低或呈双相曲线,镫骨肌反射阈值提高或消失。
(4)耳声发射检查:DPOAE幅值降低或引不出反射。
(5)听性脑干反应测听: I波、V波潜伏期延长或阈值提高。
3、影像学检查 颞骨X线平片无中耳乳突病变,CT扫描及MRI可观察到前庭窗、圆窗、骨迷路和内听道壁的硬化灶。
病变好发部位为前庭窗和蜗窗边缘,引起前庭窗镫骨足板固定出现传导性耳聋,进行性发展可以累及整个骨迷路甚至引起听神经的病变出现混合性耳聋。