特发性黄斑裂孔是指眼部无明显相关的原发病变,如屈光不正,眼外伤及其他玻璃体视网膜病变而自行发生的黄斑裂孔,最为常见。
1.症状
本病起病隐匿,病程进展缓慢,有时在另一眼被遮盖时才被发现,早期可无症状,随着病情的发展,不同期的临床表现有所不同,常见症状包括视力下降,视物变形等,视力常降至0.05~0.5不等,平均为0.1,用Amsler方格表可查出视物变形及中心暗点。
视功能受影响的原因包括以下几个方面:
(1)黄斑裂孔处无视网膜感光细胞。
(2)黄斑裂孔周围视网膜浅脱离。
(3)黄斑裂孔周围囊样水肿。
(4)黄斑裂孔周围视网膜感光细胞凋亡。
2.眼底检查
特发性黄斑裂孔的眼部改变主要在眼底黄斑部,多数病例伴随玻璃体不完全或完全性后脱离,此外,由于多发生于老龄人群,常有不同程度的晶状体混浊或晶状体核硬化。
IMH不同时期的眼底表现各有特点,早期裂孔未形成时仅见黄斑区有黄色斑点和黄色环,有时可见玻璃体牵引和视网膜前膜存在,病情进展后形成黄斑裂孔,检眼镜下呈现基底为暗红色的圆形孔洞,也可为半月形或马蹄形,直径不等,但多为1/4~1/2PD,若伴有裂孔周围囊样水肿,可表现为孔缘出现晕环,晚期有玻璃体后脱离或伴有游离盖。
(一)发病原因
特发性黄斑裂孔无明显可查的病因,排除眼底本身的疾患而出现的黄斑裂孔,占黄斑孔的大部分,在此类患者中,心血管病的发病率高,因此认为黄斑裂孔的发病可能与脉络膜缺血有关,另外发现在用雌激素治疗或者行子宫切除术后的患者,黄斑裂孔的发病率高,因此认为性激素可能与黄斑裂孔的发病有关,近年强调玻璃体表面玻璃体黄斑牵拉在黄斑裂孔的重要性,认为玻璃体的浓缩和凝聚,对黄斑中心凹切线方向的牵引,在黄斑裂孔形成中起重要作用。
(二)发病机制
1.玻璃体前后和切线方向牵拉的作用
20世纪70年代至80年代初,许多学者开始注意到黄斑裂孔形成与黄斑区玻璃体视网膜关系异常有关,目前认为该病与玻璃体的牵引有密切的关系,正常生理情况下玻璃体皮质与黄斑区视网膜紧密连接,当眼球运动时,玻璃体运动牵引黄斑部,在病理情况下玻璃体发生浓缩,收缩时,对黄斑部的牵引更为明显,长时间的牵引导致视网膜水肿,变性,最后形成裂孔,当时认为,玻璃体对视网膜的前后牵拉是IMH形成的主要原因,玻璃体后脱离(posterior vitreous detachment,PVD)在IMH的形成中起着重要作用,在此后的很长一段时间里许多学者都支持这种学说。
但是,1988年Gass等在对大样本IMH分析时发现只有12%的患者发生PVD,从而推测玻璃体对视网膜的前后牵拉不是IMH形成的主要原因,相反,PVD的发生对在一定程度上阻止了IMH的进一步发展,Gass通过生物显微镜及眼底荧光血管造影对1组不同时期,症状明显的病例进行长期随访观察后指出:黄斑中心凹表面的玻璃体后皮质发生皱缩并产生切线方向牵拉是导致黄斑裂孔形成的重要原因,并根据观察结果将IMH分为4期,Guyer和Green认为玻璃体对黄斑的切线牵拉造成黄斑裂孔,可能机制有三:眼内液体的流动,玻璃体皮质细胞的重新构形及细胞膜性成分对玻璃体内表面形成牵拉;细胞成分沿玻璃体皮质内表面的增生有助于牵拉的形成;玻璃体皮质内细胞聚集及纤维的重新排列,收缩造成牵拉,以后不断有学者观察到“切线牵拉”现象,并发现除了玻璃体皮质外,视网膜表面增生组织也参与这一过程。
随着对IMH认识的不断深入,最近越来越多的临床观察表明玻璃体后脱离时产生的前后牵拉在IMH的发生发展中也起作用,一些学者采用OCT,超声和HRT对IMH玻璃体视网膜界面进行了详细的研究,Kim等对Ⅱ期IMH进行了观察,认为Ⅱ期孔进展到Ⅲ或Ⅳ期孔的过程中,除单纯的玻璃体切线向牵拉以外,其他的斜向和前后牵拉力也起重要作用,Chan等应用OCT观察了IMH对侧眼的情况,发现对侧眼存在严重的玻璃体视网膜界面异常者最终也发生全层黄斑裂孔,这些研究也证明玻璃体牵拉在裂孔形成中的作用,Johnson利用高分辨超声对黄斑玻璃体界面的观察表明黄斑前的局限性玻璃体脱离是IMH形成的始动因素,推测黄斑中心凹周围的玻璃体后脱离可对中心凹施加向前方向的拉力,眼球运动时可对中心凹施加局部动态的牵拉从而导致中心凹裂开,Bishop采用RTA研究了Ⅲ,Ⅳ期IMH的形态,提出玻璃体后皮质牵拉形成的向前拉力是IMH形成的始动因素,而切向牵拉力则在裂孔的扩大中起重要作用,因此从目前的研究结果来看,对于IMH的发生和发展而言,玻璃体的前后牵拉和切向牵引两者均起作用。
2.内界膜的作用
在不断的研究中发现仍有一些问题用Gass关于IMH发病机制的理论不能全部解释,这些现象提示除玻璃体的作用以外,其他的因素也可能在IMH的发生和发展过程中扮演重要的角色,IMH伴发黄斑前膜的发生率超过65%,在Ⅳ期孔的黄斑前膜的发生率(76.9%)明显高于Ⅲ期孔(24.6%),认为黄斑前膜继发于裂孔形成,对于裂孔的进一步扩大产生影响,在术中联合剥除黄斑前膜后,裂孔的愈合率比单纯玻璃体切除更高,联合剥除黄斑裂孔旁的视网膜内界膜,使IMH手术后的闭合率达到95%~100%,因此在IMH的发展过程中,除玻璃体对视网膜的牵拉作用外,视网膜前膜内界膜也参与了IMH的发展过程,它的作用至少包括了:
(1)充当了视网膜表面增生组织的支架。
(2)内界膜自身的内在的离心性张力参与了裂孔的扩大过程。
3.眼压的作用
视网膜和内界膜组织为弹性组织,易受压力影响发生伸展,为明确眼压对IMH的形成和发展的影响,曾采用猴眼进行动物实验,采用YAG激光切开猴眼黄斑区神经上皮层,制作黄斑裂孔模型,然后提高眼压至40~50mmHg,每天1h,眼压升高2个月后,黄斑裂孔较对照组明显扩大,推测眼压也可能参与了IMH的形成和发展,但有待进一步证实。
诊断
经详细的眼底检查,尤其是在裂隙灯下用前置镜观察,多能确立诊断,OCT的出现为黄斑裂孔的诊断及鉴别诊断,提供了更客观,准确的依据,成为黄斑裂孔诊断及鉴别诊断的金标准。
鉴别诊断
1.黄斑全层裂孔
黄区裂孔边缘锐利,裂隙灯下前置镜下光切线中断或错位,嘱患者注视光线可察觉光线中断现象,孔周有晕轮或局限性视网膜脱离,孔底可有黄白色小点,典型患者可见一半透明的盖膜,与局部增厚的玻璃体后皮质界面粘连,OCT图像中表现为黄斑区视网膜神经上皮光带全层缺损(有盖或无盖)。
2.黄斑板层裂孔
裂孔边缘清晰,在裂隙灯下前置镜下光切线变细,但未见中断或错位现象,患者不觉光线有中断现象,孔周也没有晕轮,仅有明亮反光,OCT图像中表现为黄斑区视网膜神经上皮光带部分缺损。
3.黄斑假孔
视网膜前膜形成可使视网膜增厚,并向中心堆积,在检眼镜或眼底彩照下颇像黄斑裂孔,但在OCT图像上表现为中心凹呈陡峭的形态,视网膜神经上皮层光带完整。
4.黄斑囊样变性
当小的囊腔破裂形成大的囊腔时,检眼镜下可有类似黄斑裂孔的改变,但OCT图像可清晰显示完整的视网膜组织及囊腔形成。
特发性黄斑裂孔西医治疗
1、治疗
1995年,Gass根据一些病理组织检查和玻璃体切割术后视力得到良好恢复的现象指出,黄斑裂孔的发生是从中心凹视网膜最薄弱的区域开始裂开,在玻璃体皮质牵引作用下离心性收缩的结果,而大部分病例均无视网膜组织的缺失,即Ⅱ期黄斑孔被牵引离心性收缩扩大,一般在400~600µm基本稳定。如早期成功地解除玻璃体牵引,光感受器组织重新向心性聚缩,视功能便会有较大程度的恢复和提高。但是也有学者提出不同的看法。1997年Ezra在对18例裂孔前区盖膜样物质的病理组织学检查中,发现7例有光感受器组织成分,说明在玻璃体突然的牵拉过程中可能有将视网膜组织撕脱下来的情况。此外在裂孔边缘,往往有神经上皮的浅层脱离和水肿,进而发生变性坏死。因此手术治疗的目的不仅在于解除玻璃体牵引,防止裂孔进一步扩大,还可以促进裂孔边缘解剖复位,保存和恢复视锥细胞的功能。
手术目的及时机:
特发性黄斑裂孔一旦发生,对视力损害严重,随着发病年限的延长,裂孔会发展扩大,而且10%~20%为双眼患病,因此目前多主张及时进行手术干预。IMH手术疗效在手术解剖成功率不断提高的情况下,视功能恢复效果由于裂孔分期和裂孔发生后持续时间的不同而有显著差别。从理论上讲,越早手术效果越好,但手术的选择取决于以下几个方面:①手术医生的技术水平;②手术设备;③患者症状、视力下降程度、视力要求、是否伴随眼部其他疾病、对侧眼情况等及患者对本病的认识程度。过去,由于对本病的认识不足及手术仪器设备的限制,多数采用保守治疗,手术治疗只在视力很差的患者(视力低于0.1)进行。近5年来,随着玻璃体手术技术的逐步提高,仪器设备的不断更新,对该病发生机制的认识提高,其手术适应证也不断扩大。目前特发性黄斑裂孔的手术治疗并无统一标准,一般Ⅱ~Ⅳ期孔患者均为手术对象。部分学者甚至提出对Ⅰ期裂孔进行玻璃体手术,及早解除玻璃体的牵拉,以预防黄斑裂孔的发生,即所谓的黄斑裂孔前期手术。但在此期手术风险大,必须与患者充分沟通,慎重选择。
2、预后
手术治疗特发性黄斑裂孔的预后一般较好。影响预后的因素包括术前已经存在的黄斑部不可逆损害、明显的视力下降和(或)视物变形等症状的出现及持续时间、是否存在黄斑囊样水肿、裂孔大小、有无晶状体损伤、手术过程中有无视网膜损伤、病程长短以及有无术后并发症等。
特发性黄斑裂孔中医治疗
暂无可参资料。
日常保健
日常饮食无特殊要求,术后饮食遵医嘱。
健康教育
本病暂无有效预防措施,早发现早诊断是本病防治的关键。
1.眼底荧光血管造影检查
眼底荧光血管造影能清晰地显示黄斑区毛细血管拱环的形态,已发生病变的小血管的变形,扭曲现象,以及来自病变区域的异常强荧光,荧光遮蔽或点状,不规则状的荧光渗漏。
在特发性黄斑裂孔早期,眼底表现仅中心凹变浅,黄斑区黄色斑点,尚未出现色素上皮改变,这时荧光血管造影一般无明显异常改变,如病变进一步发展则可发现因RPE损害造成的窗样透见荧光,如孔周脱离明显,还可见中心强荧光外的环状弱荧光区。
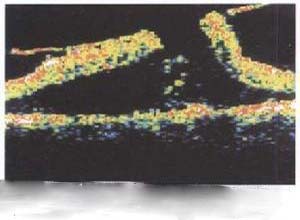
2.光学相干断层扫描检查
OCT检查对特发性黄斑裂孔的观察非常直观,确切,可以提供黄斑裂孔及其深部的视网膜切面特征,分析黄斑裂孔的位置,形态,大小,视网膜及玻璃体的关系,确定是否存在黄斑囊样水肿,黄斑区浅脱离及菲薄透明的黄斑前膜,并可清晰鉴别全层孔,板层孔或假性黄斑孔,对于单眼IMH患者,OCT检查还可以用于评价对侧眼形成MH的风险,在一项研究中发现21%的患者对侧眼存在玻璃体黄斑异常。
Ⅰ期黄斑裂孔显示正常黄斑中心凹消失,其下方出现一低反射区域,黄斑内层组织未见破裂,中心凹区域可见玻璃体牵引,Ⅱ期IMH的OCT图像显示视网膜内表面破裂并伴小的,全层视网膜组织缺失,Ⅲ期黄斑裂孔显示为界限清楚的中心凹全层视网膜缺损,视网膜神经上皮层的边缘厚度增加,伴有光反射的下降以及视网膜内的水肿,有时可见裂孔前假性孔盖的高回声,Ⅳ期显示为全层黄斑裂孔伴玻璃体从黄斑和视盘完全脱离,OCT的出现和应用进一步证实和完善了Gass对IMH的分期,并对判断手术指征有重要指导意义。
3.功能检查
视野检查作为一种心理物理学检查方法,通过对黄斑阈值的测定,可以较准确地反映黄斑部疾病的早期改变,利用自动视野计,能够根据黄斑病变范围进行相应的区域性光敏感度分析。
早期特发性黄斑裂孔可无视野异常,晚期多数存在不同程度的光敏感度下降,可能与视敏度差,视网膜水肿,光感受器排列紊乱,黄斑前膜遮挡,血管渗漏等有关,利用光敏感度的变化及光阈值的波动,可以对特发性黄斑裂孔的进展及手术效果进行视功能评价。
测定黄斑功能常选用的视觉电生理检查包括明视视网膜电图,暗视红光和明视红光视网膜电图,闪烁光视网膜电图,局部视网膜电图(local macular electroretinogram),多焦视网膜电图(multifocal electroretinogram,mERG),视觉诱发电位等,其中mERG检查具有客观,准确,定位,定量的特点,能够更加精确,敏感,快速地测定后极部视网膜23°范围内的视功能,特发性黄斑裂孔对全视网膜电活动影响不大,早期的视觉电生理检查一般无明显异常,晚期可出现不同程度的波幅降低,而多焦ERG的改变较为明显,表现为黄斑区细胞功能普遍降低,中心凹反应明显下降或消失,作为评价视功能的客观和较敏感的指标,对分析病情进展和手术效果有重要意义。
黄斑裂孔周围的囊样水肿,视网膜前膜形成,但发生视网膜脱离的机会很少。