在我国,疟疾的发病区域相当广泛,间日疟、恶性疟或三日疟均可在不同地区发生,在北纬25度以南为高度流行区,由于各地防疟机构建立及群防群治工作的开展,目前我国高度流行区已基本控制,发病率已显著降低。疟疾性肾病主要临床表现为高血压、蛋白尿、血尿和水肿,4 种疟疾均可并发此症,但以叁日疟较多见。
-
挂什么科:传染科
-
需做检查:骨髓细菌培养 免疫电泳 血凝试验 环卵沉淀试验 酶联免疫吸附试验 免疫学检测 涂片
-
治疗方法:药物治疗 支持性治疗
-
常用药物:暂无相关信息
-
一般费用:根据不同医院,收费标准不一致,市三甲医院约(1000——3000元)
-
传染性:接触传播
-
治愈周期:30天
-
治愈率:10%
-
患病比例:0.001%
-
好发人群:无特发人群
-
相关症状:
-
相关疾病:
1、疟疾性肾病主要临床表现为高血压,蛋白尿,血尿和水肿,4种疟疾均可并发此症,但以三日疟较多见。
2、疟疾所致的急性肾功能衰竭患者,可有高热,大量出汗,摄入水量不足导致有效血容量降低,继而代偿性交感神经活性增高,儿茶酚胺分泌增加,肾血管强烈收缩,导致肾血流量明显降低,则可引起或加重肾功能不全。
3、疟疾所致的慢性进行性肾损害,主要临床表现为肾病综合征,大部分患者在1年内死亡,死亡率较高(约13%),通常为三日疟并发肾病综合征,多见于儿童,在三日疟病情控制后3周内出现典型肾性水肿,甚至产生胸腔积液,腹水,伴有肝,脾大及贫血,在水肿消退后,可持续存在蛋白尿及出现肾功能损害和高血压,少数为急进性肾功能衰竭。
(一)发病原因
人类对几种人体疟原虫普遍易感,疟原虫感染是本病的惟一诱因,人们发现同一时期内疟疾流行区肾脏病发病率远高于非流行区,近年来临床和组织学研究,在患者肾小球内免疫复合物中有疟原虫抗原物质,进一步证实了疟疾是产生肾脏病的重要病因。
(二)发病机制
疟疾产生的肾损害可分为急性肾功能衰竭,急性可逆性肾损害和慢性进行性肾损害三类,急性肾功能衰竭是恶性疟的严重并发症之一,其发生率约为0.45%,其发病与急性血管内溶血,血容量减少,血液粘滞度增高及弥漫性血管内凝血等因素有关,而后二者则与免疫反应有密切的关联。
1.急性肾功能衰竭
疟疾引起的急性肾功能衰竭,其病理变化主要为远端肾小管变性和坏死,管腔内有血红蛋白管型及颗粒管型,肾间质水肿,恶性疟急性肾功能衰竭常为非少尿型,因此临床上易被忽视,常见的原因是急性血管内溶血(黑尿热,black water fever),常见于恶性疟疾,先天性葡萄糖-6-磷酸脱氢酶(G-6-PD)缺乏是重要因素,疟原虫毒素释出及应用抗疟药(如奎宁与伯氨喹啉),解热镇痛药等均为诱因,严重时患者可出现急性肾功能衰竭。
2.急性可逆性肾损害
在免疫荧光下,可见IgM(为主),IgG及C3在基膜内皮下及系膜区沉积,电镜下见电子致密沉积物,部分可找到疟原虫抗原,有人发现恶性疟抗原植入后,继而循环抗体与之结合,并在原位形成免疫复合物,说明在人类和实验动物的肾损害是由免疫复合物引起的,大多数疟疾患者中该类型肾损害(如蛋白尿,肾小球肾炎和肾病综合征等)对抗疟治疗有效。
肾活检见肾小球系膜增厚,内皮细胞增殖及肥大,基膜不规则增厚。
3.慢性进行性肾损害
疟疾所引起的慢性进行性肾损害,亦可在肾组织中检出疟原虫抗原,20世纪60年代已证实其肾损害是由于疟原虫感染诱发的免疫异常反应,导致免疫复合物性肾炎,近年来认为三日疟肾病可能属自身免疫反应,早期是由循环中的三日疟抗原形成免疫复合物,或由于抗原植入肾小管毛细血管壁,与抗体相结合在原位形成免疫复合物,产生了肾脏的初期损害,进而被破坏的肾组织组织蛋白又可作为自身抗原,促使自身抗体的生成,再引起免疫复合物肾炎,三日疟流行区居民血清抗核抗体与三日疟原虫抗核抗体有交叉免疫反应。
诊断
1.疟疾的诊断
人体4种疟疾在临床表现,病程经过,对药物反应等方面有许多共性,又各有一定的特殊性,因此,诊断应明确患者的疟疾种类,临床诊断要点为:
(1)多数病例在发热前有时间长短不一的寒战或畏寒。
(2)体温在短时间内迅速上升,持续数小时,然后很快下降,继而有不同程度的出汗,每隔2~4h测量体温1次,分析体温曲线,则可发现夜间的体温往往降至正常或在常温以下。
(3)发作有定时性,发热期与无热期交迭出现,且有一定的规律性。
(4)病人在发作间歇期除疲劳,无力和略感不适外,一般感觉良好。
(5)发病多见于中午前后和下午,夜间开始发作者较少。
(6)临床症状一次比一次严重,经多次发作后,又渐次减轻,有“自愈”的趋势。
(7)有溶血性贫血的临床表现,其程度与发作次数相符。
(8)脾大,其程度与病程相关,部分病例同时见肝大。
婴幼儿,恶性疟,以及新感染病例发作最初一,二次,临床症状常不典型,此外,一些有较高免疫力的病人,血中带有大量原虫,临床症状却不明显或完全没有,尤须参照体检和实验室检查方能确定诊断,如实验室检查能在周围血中查到疟原虫本病即可确诊。
2.疟疾性肾病的诊断 疟疾在发作过程中并发肾小球肾炎,急性肾衰竭或肾病综合征,一般认为属免疫病理现象,为第Ⅲ型变态反应,疟疾急性期引起的肾病是一时性的可逆性病变,患者可有溶血性贫血,黄疸,腰酸,尿频,尿急等,尿检查可见尿色酱红或呈酱油色,长期未愈的部分患者,可出现肾病综合征,疟疾肾病以恶性疟和三日疟患者较常见,结合临床疟疾的诊断,以及肾病的临床表现,实验室检查综合分析可明确诊断。
鉴别诊断
临床表现典型的疟疾,诊断不难,对于占1/3以上的所谓非典型病例,须与以发热,脾大和肝大为特点的其他疾病相鉴别,以免贻误治疗,扩散疟疾,或忽视了与疟疾并存的其他疾病。
1.急性血吸虫病 有血吸虫病流行区的疫水接触史和尾蚴皮炎史,常见腹泻和黏血便等消化系统症状和干咳等,与疟疾不同的是肝大者占的90%以上,以左叶较显著,白细胞数增加,嗜酸粒细胞增多,尾蚴膜反应,环卵沉淀试验或大便孵化阳性。
2.丝虫病 多数有既往发作史,白细胞和嗜酸粒细胞增多,无贫血和脾大,血微比蚴多为阳性。
3.黑热病 有黑热病流行区居住史,发热一般不规则,后期可发展为全血细胞减少,有鼻出血或齿龈出血等症,肝脾大,骨髓穿刺可查到利杜体。
4.阿米巴肝脓肿 肝脏明显肿大和疼痛,无脾大,热型不规则,白细胞显著增多,以中性粒细胞为主,超声波及X线检查可发现脓肿。
5.伤寒 发热呈稽留热,有玫瑰疹,腹胀等胃肠道症状和其他全身中毒症状等,血,骨髓,大便等细菌培养和伤寒血清凝集反应阳性。
6.败血症 体温不规则,白细胞及中性粒细胞显著增多,一般可发现感染原因,血或骨髓细菌培养阳性。
7.布氏菌病 发热呈周期性,一般症状不重,以后可见一系列神经症状,可进行皮内和血清学试验。
8.钩端螺旋体病 体温多呈持续热或弛张热,有上眼结膜充血,腓肠肌痛,淋巴结肿痛,皮肤黏膜出血,肝功能损害和肺部症状等,可进行血清免疫学试验和检查钩端螺旋体确诊,青霉素有效。
9.急性肾盂肾炎 发热不规则,有腰酸,尿频,尿急及尿痛等,尿检查见红,白细胞及蛋白,细菌培养阳性,但无原发病疟疾的临床症状和病史,可资鉴别。
疟疾肾病西医治疗
疟疾性肾病绝大多数是可预防的,治疗则应以原发病为主。
1、氯喹
应用氯喹可控制疟疾发作,口服首剂1.0g,第2~3天各服0.75g,总量为2.5g,需长期治疗者,维持剂量≤0.25/d为宜。静滴首剂 1.5g,第2~3天各服0.5g。恶性疟伴急性肾功能衰竭者,应在抗疟治疗的同时,使用低分子右旋糖酐、双嘧达莫(潘生丁)或少量肝素,降低血液黏滞 度,防止血栓形成。已发生急性肾功能衰竭者宜早期进行腹腔透析。
2、青蒿素(Artemisinin)
是我国自主研制的抗疟疾药物,是从中药青蒿(菊科植物黄花蒿)中提取的一种倍半萜内酯药物,属高效、速效抗疟药。对各型疟原虫的红细胞内期无性生殖 裂殖体有迅速而强大的杀灭作用。与氯喹无交叉耐药性。其作用与干扰原虫的表膜-线粒体功能有关。该药毒性低、安全,主要用于耐氯喹的恶性疟患者,最大的不 足是其复发率较高。首剂可口服1.0g,6~8h再服0.5g,第2天和第3天各0.5g,也可用其衍生物如蒿甲醚,肌内注射,首剂0.2g,第2~4天 减半,总量0.6g,或青蒿琥酯(青蒿酯),首剂0.2g,静脉缓注,第2~3天各0.1g。
3、伯氨喹
能防止疟疾复发及传播。口服26.4mg/d(相当盐基15mg),连服14天,或口服39.6mg/d(相当盐基22.5mg),连服8天。服用 该药前3天,应先用氯喹。对G-6-PD缺乏的患者,应禁用伯氨喹等药物,以防止出现黑尿热,导致严重的肾损害。一旦发生黑尿热,应改用氯喹或青蒿素、蒿 甲醚。
4、疟所致的急性肾损害,虽属增殖性肾炎但对抗疟治疗有良好的反应。一般在抗疟治疗后1月左右,肾小球肾炎消退,尿液恢复正常。
但抗疟治疗终归无法彻底消除肾损害。对高度选择性蛋白尿的患者使用皮质激素有效,故对选择性蛋白尿病人可采用皮质激素治疗,部分病人病情可缓解;也有采用环磷酰胺或硫唑嘌呤治疗获得缓解的。而非选择性蛋白尿患者对皮质激素效果不佳。
预后
1、一般病例(单纯急性感染)的预后可因疟原虫种类和病人免疫状态以及有无并发症等而有很大差别,但在无严重合并症的单纯急性感染,不论间日疟或恶性疟病例,经过抗疟药治疗后,一般均可安全而迅速的控制发作。
2、凶险型病例的预后 疟疾凶险型发作主要见于无免疫力的恶性疟病例,常见者为进入疫区的外来人口及高疟区的儿童,在恶性疟暴发流行时,当地各年龄居民均可发生。上述病例常因延误诊治而导致病例恶化。随着医学的发展及凶险型疟疾认识和治疗水平的不断提高,某些原属于凶险型疟疾范围的临床表现,实际并不凶险,例如胃肠型疟疾是凶险疟疾中最常见的一种,但预后绝大多数良好。脑型疟是凶险型疟疾最常见的临床表现,国外报道接受治疗病人的病死率为22%。.疟所致的急性肾损害,可随原发病的变化而有不同的转归。
疟疾肾病中医治疗
当前疾病暂无相关疗法。 以上提供资料及其内容仅供参考,详细需要咨询医生。
饮食保健
1、饮食上应注意清淡,多以菜粥、面条汤等容易消化吸收的食物为佳。
2、可多食新鲜的水果和蔬菜,以保证维生素的摄入量。 3、给予流质或半流质的食物,如各种粥类、米汤等。1.积极治疗传染源。常用的药物主要有羟基喹哌、乙胺嘧啶、磷酸咯啶等。另外常山、青蒿、柴胡等中药治疟的效果也很好。以上这些药物要根据疟原虫的 种类和病情的轻重由医生来对症使用,剂量和用法一般人不易掌握,千万不要自己乱吃。除此之外,还要对患者进行休止期治疗,即对上一年患过疟疾的人,再用伯 氨喹啉治疗,给予8天剂,以防止复发。
2.彻底消灭按蚊。主要措施是搞好环境卫生,包括清除污水,改革稻田灌溉法,发展池塘、稻田养鱼业,室内、畜棚经常喷洒杀蚊药等。
3.搞好个人防护。包括搞好个人卫生,夏天不在室外露宿,睡觉时最好要挂蚊帐;白天外出,要在身体裸露部分涂些避蚊油膏等,以避免蚊叮。
4.提高人群抗病力 疟疾疫苗接种有可能降低本病的发病率和病死率,但由于疟原虫抗原的多样性,给疫苗研制带来较大困难。目前研制的主要是子孢子蛋白和基因疫苗,尚未能供现场应用。
疟疾疫苗、艾滋病疫苗与结核病疫苗已成为全球优先发展的三大疫苗。我国自主研制的“重组疟疾疫苗”已获得国家药品监督局及世界卫生组织的批准,进入 临床试验。化学药物预防是目前较常应用的措施。对高疟区的健康人群及外来人群可酌情选用。随着各型疟疾的有效预防和治疗,疟疾所致的肾损害将随之得以控 制。
1.血中病原体检查
人体四种疟原虫只有恶性疟一种在周围血内仅见环状体和配子体,且在发作期检出机会较多,发作间歇期多数原虫进入内脏毛细血管,如当时配子体尚未出现,则血检可能暂呈阴性,因此恶性疟在发作期间查血最为适宜;其余3种疟疾的血检不受时间限制,无论在发作期及间歇期均可见到原虫,故对临床症状酷似疟疾,血检原虫阴性者,应坚持连续几天检查,一天查血2次,细致地按规定检查厚血膜,其功率高于薄血膜很多倍,凡是疟疾,最终定能在周围血中查到疟原虫,从患者耳垂或指尖刺取血液涂片,染色,镜检,迄今仍是最可靠的确诊疟疾方法,如发现红内期疟原虫即可确诊。
鉴于镜检法的准确性受到血中原虫密度,制片和染色技术,服药后原虫变形或密度下降,以及镜检经验等因素的影响,近年来对传统的血检法有了一些改进,其一为用含有抗凝剂和吖啶橙的毛细管,取病人60μl血,加一个浮器离心后,疟原虫浓集在红细胞上层和白细胞下层,由于管中央有浮器存在,把上述两层细胞和疟原虫推向管壁,可以直接在荧光显微镜下检查发现荧光的疟原虫,此法有浓缩作用,可提高敏感度,其二是用0.5%~1.0%皂素溶液代替普通水溶血,然后以吉氏液染色后镜检,优点是以皂素处理过的厚血膜底板清晰,无红细胞残骸和血小板干扰,有助于疟原虫检出。
2.免疫学检测
检测疟原虫抗原和抗体,主要方法有琼脂糖扩散试验,对流免疫电泳,酶联免疫吸附试验,直接荧光或酶免疫染色法等;可查出原虫血症者,可用于临床诊断,流行病学调查,追溯传染源,考核疗效及借助测定流行区人群抗体水平的高低,来推断疟疾的流行趋势;过筛供血者以预防疟疾输血感染,以及考核抗疟措施的效果等,此外对多次发作又未查明原因者,检测疟疾抗体有助于诊断,检测抗体的方法较常用的有间接荧光抗体试验,间接血凝试验,酶联免疫吸附试验等。
3.核酸探针检测
目前国内外已有几种不同的核酸探针用于疟原虫的检测,由于其独特的高特异性,敏感性可高于镜检,认为核酸探针技术非常有希望替代常规的显微镜检查,且可在短时间内成批处理大量样本,已被认为可以定量及估算疟原虫血症水平,是疟疾流行病学调查及评价抗疟措施效果很有潜力的诊断工具。
4.PCR检测
在各种疟疾检测方法中,PCR方法的敏感性和特异性是最高的,为进一步提高PCR技术的敏感性和特异性,以及便于在实际工作中推广,又进行了巢式PCR(nested PCR),PCR-ELISA等方法的研究,除能够直接检测抗凝血样中的疟原虫外,PCR检测滤纸干血滴上的疟原虫技术也已成熟,从而便于以PCR技术监测边远地区的疟疾,由于它对实验技术和条件的要求较高,从而限制了其在现场的应用,就目前多数疟区的条件,现场采血后,尚要回到具有较好条件的实验室做进一步的分析处理。
5.Dipstick方法
此方法诊断疟疾的敏感性(84.2%~93.9%)和特异性(81.1%~99.5%)均较高;且具有操作简便,快速稳定,易学的特点,但应用Dipstick方法也有一定的局限性,用此法难以检出尚处于潜伏期或血中仅含有成熟配子体的恶性疟原虫。
6.急性肾损害时由于远端肾小管变性和坏死,检查可见管腔内有血红蛋白管型及颗粒管型,肾间质水肿,患者可有大量蛋白尿及红,白细胞尿和管型尿,多数为非选择性蛋白尿,血清白蛋白降低,α2球蛋白增高,胆固醇增高,C3降低等肾小球肾炎和肾病综合征等表现;患者还可有血液黏滞度增高症状,是因为含疟原虫的红细胞表面有纤维蛋白沉着,使其相互粘连成团状,引起微循环障碍,最终出现肾功能衰竭及弥漫性血管内凝血(DIC)。
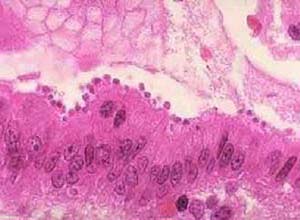
急性可逆性肾损害肾活检见肾小球系膜增厚,内皮细胞增殖及肥大,基膜不规则增厚,在免疫荧光下,可见IgM(为主),IgG及C3在基膜内皮下及系膜区沉积,电镜下见电子致密沉积物,部分可找到疟原虫抗原。
三日疟肾脏的病理改变,以肾小球毛细血管壁局灶性(约30%)或弥漫性增厚,毛细血管襻周围及系膜细胞内呈节段性硬化(30%~75%)为主,基膜增厚,部分病例有少量新月体形成,病变进行性发展为整个肾小球硬化(约占75%),并继发肾小管萎缩,其特征为毛细血管壁增厚,管腔狭窄及闭塞,肾小管萎缩及显著间质浸润。
免疫荧光镜检主要在系膜区有IgM沉积,另外,有少量IgG,C3,偶可发现IgA,免疫球蛋白多在发病后1周出现,持续时间长达半年,近年认为沉积物颗粒粗细与IgG亚型有关,粗糙颗粒常含有IgG3,细小颗粒常含有IgG2,电镜下见到肾小球内皮下有基膜样物质沉积,基膜内有电子致密沉积物(electron-dense deposits)。
1.黑尿热 这是恶性疟病人突然发生的急性溶血,伴血红蛋白尿和高热的一种严重并发症,多见于反复发作而不规则服用奎宁的恶性疟病例。
2.疟疾性肾病 以高血压,蛋白尿,血尿和水肿为主要临床表现,4种疟疾均可并发此症,但以三日疟较多见。
3.脾大,肝大,血细胞变化,假性急腹症等也是常见并发症。