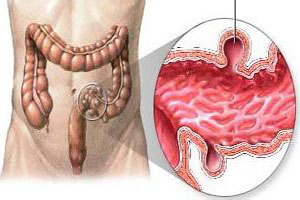
结肠憩室是指结肠黏膜经肠壁环行肌层的缺损处疝出而形成的憩室样病变,可发生在肠道的任何部位,最好发的部位是结肠,其次是十二指肠。典型憩室炎症状有腹痛、发热、恶心、呕吐、腹胀、便秘、腹泻。由于乙状结肠是憩室最常见部位,腹痛多在下腹部尤其是左下腹部,也可在下腹中线处或依憩室部位表现在右下腹部疼痛程度轻重不一,依炎症程度而异。
约90%憩室病人若不合并憩室炎时常无临床症状,仅在因其他消化系统疾病进行影像学检查时偶然发现,或可能有很轻微的症状并不具有特征性,常未引起病人注意,有时也可能仅当作消化道炎症处理而未考虑到本病的诊断,典型憩室炎症状有腹痛,发热,恶心,呕吐,腹胀,便秘,腹泻,由于乙状结肠是憩室最常见部位,腹痛多在下腹部尤其是左下腹部,也可在下腹中线处或依憩室部位表现在右下腹部疼痛程度轻重不一,依炎症程度而异,体检时可在局部发现肌紧张压痛,有时也可触及炎性包块等,与阑尾炎相似,因此有人称之为”左侧阑尾炎”,有时病人可表现右下腹痛,则更要注意与阑尾炎区别开,结肠镜可看到肠黏膜充血,水肿等变化,腹平片可见到一段肠襻充血,称哨兵襻,钡灌肠检查可能显示肠管呈节段性痉挛,黏膜水肿,固定直至肠腔狭窄等,但是有人认为急性炎症期多不适宜行结肠镜检查,以免加重病情引起肠管破裂,有时乙状结肠较长肠段的痉挛不易与梗阻型结肠癌鉴别,此时多主张行纤维结肠镜检,典型憩室炎根据症状体征诊断,而老年人,激素依赖和免疫缺陷病人反应迟钝,症状不典型。
在结肠,结肠带之间的肠壁靠环肌保持张力,因此血管进入肠壁处便构成了环肌上的缺损,成为所说的薄弱环节。结肠运动功能紊乱引起的肠腔内高压状态和肠壁上的结构缺损,肠腔内潜在的薄弱部位在血管进入结肠壁的地方易形成憩室。
胶原纤维改变(15%)结肠环形肌内的胶原纤维呈交叉分布,使结肠壁保持张力,随着年龄增大,结肠腔内部位的胶原纤维变细,弹性蛋白纤维作用减弱,结肠壁的弹性和张力降低。因此,最狭窄、最肥厚的乙状结肠是憩室的好发部位。
其他因素(15%)暂时性的肠梗阻,便秘,肠痉挛,药物(服阿片时肠内压可高达12kPa)都可使肠内压增高引发该病。
发病机制
结肠憩室壁的构成包括疝出的结肠黏膜及覆盖的浆膜,而不含肌层,因此实际上是一个假性憩室,其口径不一,可自数毫米至数厘米不等,憩室与肠腔常藉一狭细的孔隙相通,肠内容物及气体也可进入憩室而不易排出,因此常因引流不畅继发憩室炎,以及周围炎,穿孔,腹膜炎,腹腔脓肿,肠瘘以及出血等严重的并发症,炎症可根据其病程长短病情表现呈急性,慢性等不同类别,而随炎症的发展又可由于肠壁及周围组织水肿,增厚,纤维化等病理变化继发肠腔狭窄,并导致不同程度的肠梗阻。
诊断标准
对于老年,肥胖,平素有便秘,结肠炎或经常服用药物引起慢性肠道功能紊乱者,可根据上述临床表现想到憩室症的诊断,个别诊断有困难者可通过一些影像学手段协助明确诊断,同时应该与以下疾病进行鉴别。
1.憩室病和憩室炎:憩室炎应有发热,腹膜刺激征,白细胞增高,钡剂灌肠和CT检查有助于确诊。
2.结肠癌:两病年龄相似,临床表现部分重叠,都可引起肠梗阻,出血,穿孔,瘘管形成,钡剂灌肠有助于鉴别,黏膜不规则,肠腔充盈缺损系癌的放射学特征,结肠镜检查及黏膜活检对确诊结肠癌有决定性意义。
3.溃疡性结肠炎:发热,白细胞增高,腹痛,便血是溃疡性结肠炎的特征,内镜及X线发现黏膜呈弥漫性炎症,水肿,充血,黏膜下血管不能透见,病情重者可见糜烂,溃疡,假性息肉,溃疡间残存黏膜萎缩,管腔平滑变硬,肠腔变窄,结肠袋消失等。
4.缺血性结肠炎:广泛的血管硬化及憩室病是老年人常见病,两病可同时发生。
鉴别诊断
临床应与结肠炎,肠道易激综合征和结肠癌相鉴别。
老年人结肠憩室西医治疗
对结肠憩室症的治疗方案一部分取决于病人的症状。
1.伴有憩室炎性疼痛的治疗:推论其疼痛主要源自结肠的痉挛或过度的节段收缩而非炎症本身。过去对此类病人常给予少渣饮食,但目前多趋向于给病人吃通便的食物3周直至症状缓解,治疗无效者可加服解痉药,也有人主张试行乙状结肠环肌切开术,据报道90%无效。还有人主张重症者试行乙状结肠切除术。
2.无合并症的憩室炎:主张保守治疗。包括:选用高纤维饮食、消炎止痛(不用吗啡)4~5天。给麦糠治疗者半数可望症状缓解,1/3可能还有轻微症状,复发者5%~10%。重症者需住院治疗,应让肠道休息,抗感染,防止和减少并发症。禁食,腹胀呕吐者应放置鼻导管,小肠梗阻应留胃管,静脉补液,维持液体量、尿量、电解质、酸碱平衡和能量的摄入,抗生素应针对革兰需氧大肠埃希菌和厌氧脆弱拟杆菌,如氨基苷类、头孢替坦等,也可用头孢三代和B-内酰胺酶抑制剂,抗生素维持7~10天。
3.有合并症的憩室炎
(1)外科治疗:以下情况需紧急手术。憩室脓肿穿破所致的弥漫性腹膜炎、憩室炎在抗生素治疗的情况下症状仍进行性加重形成脓肿、肠梗阻、脓毒败血症、继发结肠膀胱瘘,抗生素治疗无效。急诊手术危险较大,特别老年人伴心肺功能减退者。治疗憩室炎有多种手术方法。一期方法是憩室病进行择期手术,二期方法即先行切除受累肠段,随后闭合结肠瘘。三期方法即先进行横结肠造瘘术和盆腔引流术,然后再切除受累肠段、最后闭合结肠瘘,现此法已少用。具体如下:
①腹膜炎:若表现为局限性者仍以严密观察下行非手术治疗为主。若炎症弥漫或已形成脓肿则应予积极手术治疗,术中患病段肠管仅为发炎,多不常规进行右半结肠造瘘术而是腹腔冲洗脓液引流。若有肠穿孔时过去常行横结肠造瘘术,但因其发生率高达10%~30%,左半结肠内含有大量粪便仍可能经穿孔处漏出。目前有人主张探查后如明确找到穿孔病变处,行一期结肠切除吻合术(年老体弱者除外)。
②瘘:病人可能因乙状结肠与膀胱阴道穹隆或小肠襻粘连而成瘘。自发性粪瘘病人可表现为慢性病容、下腹压痛、间断性腹泻、气尿和阴道排粪等,这种瘘管常不能自行愈合,即使同时作结肠造瘘大多数病人应行乙状结肠切除术一期吻合,并同时修补受累脏器、瘘口。
③出血:如为大量出血经非手术治疗无效时,可先行动脉造影进行定位后,如果病人情况允许可行一期出血肠段切除吻合术或肠切除与肠造瘘分期手术。
④腹腔脓肿:经非手术治疗无效者可予手术引流加近端结肠造瘘术。
(2)择优方案:饮食治疗,消炎止痛。
(3)康复治疗:定期复查,如有合并症则进一步治疗,同时对病人进行健康教育。
预后
并发症发生率为5%,死亡率1/1万。
老年人结肠憩室中医治疗
当前疾病暂无相关疗法。
(以上提供资料及其内容仅供参考,详细需要咨询医生。)
选用高纤维饮食,如麦糠治疗,避免可能引起肠内压增高的因素。
1.预防措施
一级预防:即病因预防,对可能引起肠内压增高的因素要及时处理,如暂时性的肠梗阻,便秘,痉挛,药物等,要及时解除梗阻,通畅粪便,缓解肠痉挛,避免服用阿片等药物。
二级预防:对憩室症状的早期识别,早期诊断为二级预防,典型憩室炎根据症状体征诊断,而老年人,激素依赖和免疫缺陷病人反应迟钝,症状不典型,可行结肠镜,腹平片或钡灌肠检查。
三级预防:憩室多发生在老年人,对其康复,并发症的预防,为三级预防。
2.危险因素及干预措施
(1)危险因素:暂时性的肠梗阻,便秘,肠痉挛,药物都可使肠内压增高,黏膜可以通过肠壁上的薄弱处疝出。
(2)干预措施:选用高纤维饮食,如麦糠治疗,避免可能引起肠内压增高的因素。
3.社会干预
对病人进行健康教育,改变饮食习惯及不良生活习惯。
憩室膀胱瘘时,尿中可出现大量红,白细胞,血中白细胞升高。
1.乙状结肠镜:除可直接观察肠腔内壁黏膜的表现外,还可采取活组织进行病理检查,判断憩室有无炎症,出血,排除其他大肠疾患,但如肠道准备不满意,或操作者经验不足,则易造成漏诊,而如注气过多或肠镜不甚进入憩室腔,则有穿孔可能。
2.纤维结肠镜:使用的适应证同乙状结肠镜,但因其损伤小,观察范围大,故有逐渐代替乙状结肠镜检的趋势。
3.动脉造影:用于憩室炎出血病人的诊断。
4.B超:可用于观察憩室炎合并穿孔或脓肿包块形成时,有助于明确定位和定性。
结肠憩室炎的主要并发症有:
①穿孔:病人表现为左侧局限性腹膜炎,弥漫性腹膜炎或腹腔脓肿。
②出血:多由憩室基底部血管的炎症反应而致小量出血,年老,合并动脉硬化病人虽然憩室炎并不严重也可能引起大出血,10%~30%憩室病患者合并肠出血,是3%~5%老年人致命下消化道出血最常见原因。
③瘘:是结肠憩室炎波及周围内脏或慢性穿孔的结果,脓肿破溃可在小肠,子宫,阴道,膀胱之间形成内瘘或与腹壁之间形成外瘘,若结肠与膀胱,输尿管相通时常可引起排尿困难,气尿及泌尿系感染等特征性表现,结肠镜检能与溃疡,肉芽肿,结肠炎和癌症相鉴别。
④肠梗阻:通常是亚急性或慢性憩室炎由肠腔狭小造成的纤维缩窄的结果,病人常有反复发作性左下腹痛及进行性加剧的便秘表现,此外,还可因急性炎症和脓肿形成时堵塞肠腔而引起急性结肠梗阻或由于发炎的结肠与一段小肠粘连而表现为急性小肠梗阻。