结核病是一个古老的传染病,新石器时期人的骨骼中已发现结核病变。公元前460年对此就有较详尽的临床描述。我国成书于春秋战国时期的巨著《黄帝内经》中就有了详尽的记载,1882年Koch发现了结核杆菌(M.tuberculosis),为结核病的诊断、治疗,预防提供了可靠的依据。
-
挂什么科:五官科 眼科
-
需做检查:核磁共振成像(MRI) CT检查
-
治疗方法:药物治疗 支持性治疗
-
常用药物:暂无相关信息
-
一般费用:根据不同医院,收费标准不一致,市三甲医院约(5000——10000元)
-
传染性:体液传播
-
治愈周期:3个月
-
治愈率:60%
-
患病比例:0.005%
-
好发人群:无特殊人群
-
相关症状:
-
相关疾病:
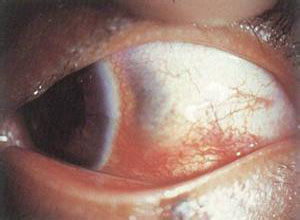
结核病可累及除晶状体以外的所有眼组织,结核病眼部表现的发生率为0.5%~1.4%,眼睑,结膜,泪器等都可由结核杆菌感染形成原发灶,但很少见,一般继发于身体其他部位的结核性病灶,眼部感染后的组织反应分为增生性与渗出性2类,2类不同反应与机体是否发生过结核感染有关,在未曾发生过感染的病例中,主要发生以增生性反应为主的慢性进行性炎症,已发生过感染者具有对结核菌或其毒性蛋白的免疫反应性,若再次感染则引起急性非特异性渗出性炎症,每一类改变在病程发展中所产生的组织损害程度与结核菌数量,毒力及组织的免疫状态和机体抵抗力有关。
眼睑结核是由眼睑皮肤损伤的直接 感染或体内结核病灶的播散所致,初起为大小不等的硬化性结节,以后发生干酪样变,表面溃烂穿孔,形成瘘管,经久不愈,溃疡愈合后形成瘢痕性睑外翻,结膜结核以青年女性多见,单眼,表现为结核球,结核样狼疮,疱疹性结核性角膜炎等,早期症状轻微,仅眼部不适,病情加重时可有结膜充血,畏光,流泪等,角膜结核年轻女性为多,易复发,多继发于邻近组织,临床表现类似于匐行性角膜溃疡的结核性角膜溃疡,基质角膜炎,泡性角膜炎,深层中央性角膜炎,结核性葡萄膜炎是内因性葡萄膜炎之一,表现为结核性前葡萄膜炎,结核性脉络膜炎,慢性结核性葡萄膜炎等,视网膜结核多数因体内其他部位的结核病灶的结核杆菌经血液循环至视网膜而感染或邻近组织蔓延到视网膜,男性多见,主要表现为结核结节,结核性视网膜炎和视网膜静脉周围炎,若反复出血,可导致增生性玻璃体视网膜病变或继发性视网膜脱离,眼眶结核中以结核性眼眶骨膜炎比较常见,局部皮肤形成溃疡,骨质破坏,瘘管形成,皮肤与眶骨膜粘连等。
1.巩膜炎
巩膜炎患者结核病发生率1.92%,由肺结核扩散至血液的结核杆菌直接侵犯巩膜或由直接损伤引起的局部感染或邻近组织如角膜,结膜或虹膜病变扩散引起巩膜炎。
2.结节性前巩膜炎
早期为结节性前巩膜炎,症状有:几乎全部患者都有眼红,流泪,畏光,结膜囊分泌物,60%的患者有剧烈的眼痛,疼痛沿三叉神经分支放射,患者常因疼痛不能入睡,并有不同程度的视力下降,体征主要有深层巩膜局限性炎性结节,紫红色,不能推动,而且疼痛拒按,结节与其上表层组织分界清楚,结节顶起结膜及其血管,结节可为单发或多发,浸润性结节也可围绕角巩膜缘蔓延相连,形成环状巩膜炎,巩膜血管无移动性,表层血管扭曲,扩张并被结节顶起。
3.坏死性前巩膜炎
若治疗不及时,结节性前巩膜炎可发展成坏死性前巩膜炎,极具有破坏性,眼痛加剧,大多数患者都有明显的视力下降,60%的患者发生并发症,病变开始巩膜呈局限性炎性浸润,最具有特征性的表现是巩膜表面局限性片状无血管区,病灶可局限亦可进一步发展成大面积坏死,可损及全部前巩膜,病灶周缘巩膜水肿,表层巩膜血管迂曲,扩张,移位,病变经治疗消退后巩膜菲薄,透明状,葡萄膜暴露,除非较长时间高眼压,一般不形成葡萄肿。
4.后巩膜炎
结核性后巩膜炎是眼科最易漏诊的可治疾病之一,多见于女性,后巩膜炎发病率占巩膜炎的2%~12%,因在前巩膜炎严重时后巩膜炎受累易被忽略,患过原发性后巩膜炎或前巩膜炎向后扩展的眼球占43%~62%,其中前后巩膜炎同时存在的占1/2。
后巩膜炎最常见的症状有眼红,疼痛,视力减退,但有许多人没有症状,或仅有这些症状中的一种,病变早期,在视力受损以前,持续性眼痛是一个有价值的症状,疼痛轻重不等,有的很轻,有的极度痛苦,常与巩膜受累程度成正比,可能主诉眼球本身痛,但更独特的是疼痛涉及眉部,颞部及颧骨部,视力下降有时是惟一的重要表现,最常见原因是渗出性视网膜脱离,巩膜肿块所致的黄斑变性,黄斑囊样水肿及视神经炎等,有些患者因近视减轻或远视增加而引起的视力疲劳是由于巩膜弥漫性变厚导致眼轴缩短之故。
后巩膜炎的主要体征有:穹窿部表层巩膜血管扩张充血是前巩膜同时受累的表现,重症病例有眼球突出,上睑下垂和眼睑水肿,炎症常扩散到眼外肌和眼眶,可产生眼球转动疼痛,眼球运动受限及复视,其原因是眼外肌炎症,这些合并症在一起称巩膜周围炎(periscleritis),巩膜筋膜囊炎(scleral tenonitis)和急性前部眼眶炎性假瘤。
5.巩膜外层炎
结核杆菌可侵犯表层巩膜,导致单纯性巩膜外层炎或结节性巩膜外层炎,巩膜外层炎起病突然,眼红,有较轻的疼痛,偶有畏光,流泪,视力不受影响,单纯性或结节性巩膜外层炎体征的共同点是水肿或浸润全部位于表层巩膜组织内;而巩膜本身并未累及,表层巩膜组织浅层血管丛充血显著,深层血管丛充血很轻,结膜的血管也有一定程度的充血,单纯性巩膜外层炎的表层巩膜浅层组织充血明显,表层巩膜浅层血管虽迂曲扩张,仍保持为放射状,充血颜色从淡红色到火红色,但不呈紫红色,水肿的深度及血管丛的变化,用裂隙灯窄光极易辨认,病变局限于某一象限者占69%,范围广泛者占31%,1/3患者眼球压痛,结节性巩膜外层炎水肿与浸润局限,结节位于表层巩膜组织中,被充血包围,在巩膜上可以移动,该处巩膜未受水肿累及,巩膜血管丛在结节深部,清楚可见,保持正常状态,结节多为单发,圆形或椭圆形,直径2~3mm,有40%的患者眼球有压痛。
6.免疫介导性巩膜炎
免疫介导性结核性巩膜炎(immune-mediated tuberculous scleritis),常伴有基质性或泡性角膜炎或泡性角结膜炎,由对结核杆菌细胞壁蛋白组成成分的一系列免疫反应引起,偶尔可发生巩膜外层炎,发病机制与对这些抗原高度敏感的Ⅳ型免疫反应有关,免疫介导性结核性巩膜炎常和全身活动性结核病变相关联,巩膜切片组织形态学显示无抗酸杆菌的活动性肉芽肿,结核性基质性角膜炎(tuberculous interstitial keratitis)单侧,向边缘呈扇形发展,仅影响表层和中层基质组织,表现为有表层新生血管的结节浸润,临床经过时间久,遗留有角膜的瘢痕,与侵犯深层基质的梅毒性基质性角膜炎(luetic interstitial keratitis)不同,泡性角结膜炎(phluctenular keratoconjunctivitis)可发展成角膜缘球结膜和角膜的小泡,演变为结节,产生变性而愈合,角膜小泡向中心扩展,生成瘢痕和新生血管,不受其特征性网状结构的限制,从中央至边缘逐步愈合,结膜小泡愈合后不产生瘢痕。
结核杆菌属于分枝杆菌,为专一细胞内寄生菌,与其他分枝杆菌有共同的特征和染色特性,主要分为人,牛,鸟,鼠等型,在人类疾病中以人型最常见。
发病机制:结核杆菌最常侵及的部位是肺尖部,但肺下叶和其他任何区域都可受累,大部分病例是数月或1年前获得的活动性结核,而不是结核杆菌的再感染或首次感染,结核感染的基本变化为变态反应,渗出反应和增生反应,由于机体抵抗力的强弱和过敏程度的不同,使病情向好转和恶化两方面演变,好转的表现是病灶的吸收,甚至完全消失以及硬结和钙化,恶化的表现为病灶的浸润进展和溶解与扩散,肺结核可向远端器官扩散,如通过淋巴或血液传播至眼部,产生巩膜炎或巩膜外层炎,结核性巩膜炎可由结核杆菌直接侵犯巩膜或对结核菌蛋白(tuberculoprotein)的免疫反应引起。
结核病可通过痰,尿,眼组织和其他体液Ziehl-Neelsen染色表现为抗酸杆菌及37℃以下作Löwenstein-Jensen培养找到结核杆菌而确定诊断,皮内试验和胸片有助于诊断,因培养需几周后才呈阳性,只要在眼组织和痰中发现抗酸杆菌可做出全身结核的推测性诊断,必要时可作诊断性治疗,Jackson的方案为乙胺丁醇400mg,2次/d;异烟肼300mg,1次/d;利福平600mg,1次/d或维生素B6(pyridoxine)50mg,1次/d,治疗6个月,若症状和体征改善可做出诊断,结核性巩膜炎的确诊需活检,巩膜组织内发现抗酸杆菌,但痰及其他体液内没有是局限结核病的特点,免疫介导性结核性巩膜炎的诊断大多数很难成立或不可能确诊,取决于伴随的眼部表现和通过阳性PPD试验,胸部X线和痰培养阳性,确定既往或现有的全身结核病。
结核性巩膜炎西医治疗
(一)治疗
一经确诊为结核性巩膜炎,必须及时治疗。随着抗结核药物的临床和药理进展,对结核治疗的观点不断更新与发展。目前最初治疗的常规药物治疗方案采用英国医学研究委员会推荐的6个月短程治疗。短程治疗最初1~3个月除用异烟肼和利福平外,可加用第3种药乙胺丁醇、链霉素或吡嗪酰胺(pyrazinamide),以防止可能发生的耐异烟肼和利福平的结核杆菌感染。在治疗的2个月加用的第3种药物常选用吡嗪酰胺,之后用异烟肼加利福平继续治疗剩下的4个月。当患者为耐异烟肼或耐利福平的高危组时,在最初治疗的2个月建议使用4种药物治疗方案(异烟肼+利福平+吡嗪酰胺+链霉素)。链霉素用药前宜作皮肤过敏试验。随后根据药物敏感性,服用2种或3种药物4个月。短程疗法有明显的优点,药物用量少,治疗监护所需时间短;另一优点是病菌转阴更快。
糖皮质激素对所选择的患者可能是有益的辅助治疗药物。这类药物对重症患者可获得引人注目的转机。对于尽管经适当的药物治疗,但仍发热、厌食和衰弱的患者可迅速退热,并可以减少渗出,以保护视功能。后巩膜炎经球后注射糖皮质激素能使巩膜炎症得以缓解,对于减轻疼痛甚为有效。前部结膜下注射糖皮质激素,可致巩膜穿孔,应禁忌。但全身或局部应用糖皮质激素有时可使感染加重。糖皮质激素应尽可能局部应用或口服泼尼松5~20mg,1次/d,上午8∶00顿服。待炎症控制后缓慢减量渐停,短程、最好不超过3~4周。免疫介导性结核性巩膜炎的治疗包括局部、逐渐减量的糖皮质激素和如果有结核性活动性病变的全身抗结核药物应用。
其他方法:包括散瞳,改善患者的营养条件和生活环境;增强机体抵抗力,给予支持性药物如维生素、钙剂、中药等。对抑制炎症,保护视功能有一定作用,应配合使用。
(二)预后
及时药物治疗对控制病情有利。
结核性巩膜炎中医治疗
当前疾病暂无相关疗法。
根据不同的症状,有不同情况的饮食要求,具体询问医生,针对具体的病症制定不同的饮食标准。
卡介苗接种:结核病是由结核杆菌引起的慢性消耗性传染病,治疗要从整体出发,使用抗结核病药物同时必须增加机体抵抗力,加强营养,可补给患者充足热和营养素,满足结核病灶修复需要,增强机体抵抗力。
另外还需补充充足的维生素,维生素A增强机体免疫力,维生素D促进钙吸收,维生素C有利于病灶愈合和血红蛋白合成,B族维生素有改善食欲的作用。新鲜蔬菜水果也是维生素的主要来源。此外乳、蛋、内脏等食品含维生素A丰富,花生、豆类、瘦肉等富含维生素B。
1.病原学检查
目前有几种快速诊断结核病的革新性方法,最有希望的是:
①采用酶联免疫吸附法(enzyme-linked immunosorbent assay,ELISA),以抗体敏感性颗粒检测特异性抗原。
②采用探针及聚合酶链反应(polymerase chain reation,PCR)。
③采用色谱计及色谱法证实结核硬脂酸的存在,此法对液体如脑脊液(CSF)检测尤其有用。
2.病理学检查
巩膜切片表现为多核巨细胞和特征性含有抗酸杆菌的干酪样肉芽肿。
3.超声扫描检查
B超可见眼球后部巩膜变厚,隆起,突向玻璃体腔以及球后水肿;可见因后巩膜炎所致脉络膜视网膜脱离,球后水肿围绕视神经则可见“T”形体征,A超显示眼球壁后部增厚,表现高大的“穗”状回声。
4.CT,MRI检查
CT扫描显示后部的眼环增厚,也可见视神经与眼球连接处增粗,眼球突出,球后水肿同时可见,注射增强剂 可使影像更清晰,MRI扫描也显示后部眼球壁增厚,呈长T1,T2信号,增强扫描可以强化,通过加权像信号强弱可以区分脉络膜,视网膜,对诊断后巩膜炎很有价值。
5.FFA 可显示视网膜色素上皮脱离,渗出性视网膜脱离,视盘水肿,黄斑囊样水肿,在渗出性视网膜脱离早期表现为斑驳状脉络膜背景荧光,中期出现弥散的多个针尖大小的强光区,晚期视网膜液体显色,脉络膜皱褶表现为荧光和弱荧光区的条纹状,视网膜条纹不能显示荧光,后巩膜炎的FFA是非特异性的。
结核性巩膜炎的眼底表现:
①视网膜下肿块:局限于巩膜肿胀区,边界清楚,可引起脉络膜隆起,肿块颜色与毗邻的正常视网膜上皮一样呈橘红色,肿块处脉络膜血管正常,具有正常的棋盘格外观,肿块常被同心脉络膜皱褶或视网膜条纹包绕,有些肿块表面可出现弥散的局部黄白色斑点。
②脉络膜皱褶或视网膜条纹:表现为局限于后极部明暗相间的线样改变,颞侧多见,极少超出赤道部,常水平环绕在视网膜下肿块的周围,也可垂直排列,或斜,或不规则排列,产生的原因可能是由于巩膜脉络膜增厚,使Bruch膜和视网膜色素上皮隆起所致。
③视盘水肿,黄斑囊样水肿:巩膜和脉络膜炎症可引起视盘炎,尤其邻近视神经部位的后巩膜炎易导致视盘水肿,视盘炎,同样,巩膜和脉络膜的炎症扩散到视网膜,可引起黄斑囊样水肿,这种患者通常没有渗出性视网膜脱离。
④环形脉络膜脱离和视网膜脱离:后巩膜炎侵及脉络膜引起液体渗出,可发生环形脉络膜脱离和(或)多发性视网膜色素上皮脱离,和(或)渗出性视网膜脱离,发生环形脉络膜脱离时,可使虹膜-晶状体隔前移,阻塞房角,引起急性闭角性青光眼,脉络膜炎可致多发性视网膜色素上皮脱离或破坏视网膜色素上皮的细胞之间的紧密连接,导致渗出性视网膜脱离,位于后极部时发生黄斑部脱离或局限于外周呈球状,形成泡状视网膜脱离。