弥漫性食管痉挛是一种食管运动性失调的疾病,是一种少见的食管运动障碍,可引起咽下困难和胸痛病变主要位于食管中下段,表现为正常的食管推进性蠕动消失,为强烈的非推进持续收缩取代,致使食管呈螺旋状或串珠状收缩。
多数病人无症状,仅在食管X线钡餐造影和食管测压检查时发现有异常表现,称之为无症状性弥漫性食管痉挛,病情较轻者也可无明显症状,但在痉挛发作时多有症状,表现为胸骨后疼痛或下咽困难,或二者均有,下咽困难症状程度不同,部分病人因进食冷饮,碳酸盐性饮料,半固体食物如肉或软糖而诱发,并受情绪及心理因素影响,一般无反胃或呕吐。
1.胸骨后疼痛 胸骨后疼痛是本病主要症状,由食管痉挛引起,疼痛程度因人而异,表现轻重不一,自轻度不适至严重痉挛性疼痛或剧烈绞痛,可放射至颈部,肩胛,上肢,与心绞痛症状相似,但发作时查心电图及心肌酶谱无异常改变,而含服硝酸甘油(glyceryl trinitrate)或用镇静剂后疼痛可缓解,疼痛特点有:
①发作时间可长达1~2h或半天,与体力活动无关;
②除主诉外,一般无特殊的阳性体征;
③与情绪波动有关,有时被诊断为神经痛;
④症状能持续多年,可自动发生或在餐间发作,缓慢或突然发生,或呈间歇性发作,亦可在夜间发作而使病人惊醒;⑤异常食管收缩时伴有胸痛,但有无胸痛并不影响本病的诊断。
2.吞咽困难 吞咽困难是本病另一主要症状,其典型特点是吞咽任何食物均有困难,包括下咽液体及固体食物,而且易受情绪影响,吞咽困难的另一个特点是症状可缓慢或突然发生,或间歇性发作,无进行性加重,症状发生时不一定伴有胸痛,其临床表现轻重程度不一,有的病人可无此症状,或症状甚轻微,仅感觉到食物停留在胸骨后某部或有往返感觉;而有的病人则在进食时表现为严重的吞咽困难,并有明显的吞咽痛,有时冷食冷饮可加重症状;有时一个食团可阻塞于食管达数分钟至数小时,食物似停滞于食管中段,需于餐后饮水才能缓解症状。
3.反胃 食管内滞留的大量食物及唾液可反流口中(不呈酸性),甚至引起吸入性肺炎,食管痉挛性疼痛症状可因反胃而缓解。
4.食管外表现
(1)神经精神表现:精神因素在本病的发生和发展中起重要作用,如过度劳累,情绪紧张等,均可干扰大脑皮层高级神经的正常活动,影响植物神经功能,进而引起本病,一般来说,病人多有精神症状,常有神经质性格。
(2)心脏表现:弥漫性食管痉挛病人除心绞痛样胸痛外,可在吞咽时发生晕厥,称为吞咽性晕厥或食管性晕厥,是食物性团块扩张痉挛的食管,引起血管迷走神经反射,产生窦性心动过缓或结性心律所致,使用阿托品(atropine)治疗可使其缓解。
(3)呼吸道表现:少见,个别严重吞咽困难者亦可发生呛咳和吸入性肺炎。
(4)全身表现:有些病人因惧怕吞咽困难和疼痛而有畏食情绪,可导致营养不良及体重下降,一般无呕吐症状。
5.儿童弥漫性食管痉挛 儿童弥漫性食管痉挛临床表现可呈多样性,年纪稍长者多为吞咽困难和胸骨后疼痛;婴儿则表现为食管反流症状,诸如误吸,呼吸暂停及肺炎反复发生;少数患儿易烦躁,或有阵发性变换体位现象,一些智力低下的儿童易合并弥漫性食管痉挛。
(一)发病原因
食管的功能是借助食管括约肌屏障及食管本身的蠕动性收缩将食物送入胃内,并制止胃肠内容物反流到食管,食管运动功能障碍可由食管收缩不良或食管括约肌功能不正常,或二者均不正常造成,如果食管蠕动太弱则不能传递食团,而蠕动太强或蠕动持续时间延长,则会发生吞咽疼痛及吞咽困难,食管括约肌功能异常亦可产生类似症状,即如果括约肌弛缓不良可妨碍食团传递,如果括约肌张力低下,收缩不全会发生胃食管反流。
食管功能异常可分为原发性和继发性2种,原发性者包括贲门失弛缓症,弥漫性食管痉挛等;继发性者则是由于全身疾病引起,弥漫性食管痉挛的性质大多属于原发性食管运动功能障碍,其发病原因不明。
有作者提出弥漫性食管痉挛是一独立性疾病,是继发于神经病变的结果,即所谓“神经肌源学说”,认为食管运动功能的障碍源于迷走神经食管支的变性或纤维断裂,而神经节无变性,有的作者认为弥漫性食管痉挛与贲门失弛缓症的病因可能相同,因为有3%~5%的弥漫性食管痉挛可进展为贲门失弛缓症,故指出弥漫性食管痉挛可能是贲门失弛缓症形成过程的一个过渡期,Narducci等(1985)曾报道胡桃夹食管可转变为弥漫性食管痉挛,Ingelfinge(1967)也曾报道弥漫性食管痉挛的病人最后转化为贲门失弛缓症,强力型贲门失弛缓症可以是贲门失弛缓症与弥漫性食管痉挛的共同表现形式,可见这些食管运动障碍之间关系密切。
另有一些作者提出弥漫性食管痉挛可能是多原因所致的综合征,比如精神因素可导致本病(如有精神创伤史者常于情绪激动后发病,典型病人常有神经质性格,症状可能与情绪紧张有关),其他因素如胃食管反流,食管腐蚀性损害,冷饮冷食等刺激食管黏膜及对促胃液素敏感等均可诱发食管痉挛,有时某些药物,如多潘立酮(domperidone)也能诱发弥漫性食管痉挛。
(二)发病机制
病变主要侵及食管中,下段,以食管远端距食管下端括约肌5~10cm处最易发生,而食管近端基本正常,食管肌层包括纵行肌,环行肌层与黏膜肌层均有肥厚,尤其以环形肌更明显,肌层可厚达2cm,有的病人可无食管肌层肥厚,组织学检查显示Auerbach神经丛尚存在,有局灶性慢性炎性细胞浸润,电镜检查则显示支配食管的迷走神经食管支变性或神经纤维断裂,胶原增加和线粒体断裂,与贲门失弛缓症不同之处是其神经节细胞的数目并不减少。
病史中的胸痛和间歇性咽下困难是可疑线索,体格检查无阳性发现,内镜检查主要是用来排除其他疾病,确诊有赖X线检查和测压检查。
鉴别诊断
1.心绞痛 心绞痛与弥漫性食管痉挛的主要鉴别点。
2.贲门失弛缓症 贲门失弛缓症也有吞咽困难,胸骨后疼痛和反胃等,贲门失弛缓症的特征是食管下端括约肌高压及吞咽时食管下端括约肌不能松弛,X线检查可见食管下端呈鸟嘴状狭窄,其上段食管扩张等,贲门失弛缓症与弥漫性食管痉挛的主要鉴别点。
3.胡桃夹食管 胡桃夹食管(nutcracker esophagus)或称超挤压(supersqueezer)食管,以食管蠕动性收缩过强和(或)收缩时间延长,引起心绞痛样胸痛发作为特点,该病病因亦不清,与弥漫性食管痉挛同属于原发性食管运动障碍性疾病,其与胃食管反流和弥漫性食管痉挛的关系尚待进一步研究阐明,有作者认为该病为弥漫性食管痉挛的前兆,鉴别诊断有一定难度,胡桃夹食管经食管压力测定可明确诊断,其胸痛发作时的食管测压特征为:
①多发生于食管下段的高振幅,蠕动性收缩,食管下段1/3平均收缩振幅可超过16.0kPa(120mmHg),或峰值超过26.7kPa(200mmHg),或蠕动性收缩时间超过6s。
②其食管下端括约肌功能正常,进餐时可松弛,有正常的Ⅰ期食管蠕动波,而无症状期食管压力可正常,胡桃夹食管与弥漫性食管痉挛的主要鉴别特点见。
4.硬皮病引起的食管损害 硬皮病是皮肤及各系统以胶原纤维硬化为特征的一种自身免疫性疾病,结合典型的皮肤改变,食管X线钡餐造影检查显示食管蠕动减弱,食管测压异常,食管下端括约肌张力异常降低等,易与本病鉴别。
弥漫性食管痉挛西医治疗
首先,应使病人意识到本病为良疾病并可通过积极预防减少发病。注意避免情绪激动、紧张诱因,调节饮食习惯,免食过冷、过热等刺激性强的食物,细嚼慢咽。在疼痛或不适发作时,可选用镇静药物,钙通道阻滞剂,硝酸甘油等对抗焦虑、松弛括约肌。缓解症状;抗胆碱药物疗效多不肯定。症状较顽固的病人可考虑行内镜下气囊扩张术,或施行食管下段纵行肌层切开术。并发于其它疾病者应同时行原发病的治疗。
1.一般性治疗
(1)心理治疗:病人常有心理障碍,应予以治疗。可向病人讲明疾病的良性性质,解除心理包袱,保持良好心态,避免进食时情绪激动等。适当的镇静剂有时对防止发作有效。
(2)饮食治疗:避免诱发症状发作的饮食,如冷、酸性或碱性食物等,放慢进餐速度也可减少痉挛的发作。
(3)生物反馈疗法:有作者报道少数病人应用生物反馈(biofeeclback)治疗有效。方法是使病人进行双重吞咽,用第2次吞咽对Ⅰ期食管蠕动波的抑制作用来减少可能的食管痉挛。
2.药物治疗
(1)抗胆碱能药物:静脉注射抗胆碱能药物可缓解痉挛症状,但口服几乎毫无疗效。常用的药物有阿托品(atropine)、东莨菪碱(hyoscine)、山莨菪碱(anisodamine)等。
(2)钙离子通道阻断药:舌下含服或口服钙离子通道阻断药能明显地抑制食管壁的收缩压力,减少食管收缩频率而不影响收缩振幅,也可减轻症状,中止胸痛发作。常用的药物有维拉帕米(verapamil)、硝苯地平(nifedipine)、地尔硫卓(dihiazem)等。
(3)亚硝酸盐:从理论上讲亚硝酸盐可松弛食管平滑肌,对解除食管痉挛有效,但其临床应用效果尚有争议。方法为舌下含服硝酸甘油或硝酸异山梨酯(isosor bide dinitrate)等。可间断或规则用药,一般餐前应用效果好。
(4)抗焦虑药:有时应用镇静剂或安眠药可以缓解由于食管异常收缩产生的胸痛,但不降低食管压力,对精神紧张引起的食管源性胸痛有明显疗效。
(5)其他药物:肼屈嗪(肼酞嗪)(hydralazine)能制止氯贝胆碱(bethanechol chloride)引起的食管痉挛和疼痛;普萘洛尔(propranolol)能减少肌肉收缩频率,或可有益。
3.食管扩张疗法 有人主张对于症状严重而内科药物治疗效果不明显者,可采用器械和气囊扩张食管。食管气囊扩张治疗可以改善食管的通过功能、缓解吞咽困难症状而减轻食管源性胸痛,少数病人可以恢复正常食管蠕动。可用治疗贲门失弛缓症所使用的扩张器进行扩张,有时需要反复扩张多次才能获得或维持疗效。但其总的疗效不如贲门失弛缓症的扩张治疗效果。
4.手术治疗 Lortat-Jacob(1950)首先提出对于经内科保守治疗无效的弥漫性食管痉挛病人,可应用食管肌层切开术(eophagomyotomy)进行治疗。此后其他作者也报道用食管肌层切开术治疗本病获得成功。肌层切开术后的效果优于食管扩张术,但疗效不如贲门失弛缓症的Heller手术。
手术方法与治疗贲门失弛缓症时所采用的Heller手术相同。纵行切开增厚的食管肌层,切开范围自食管胃接合部向上,至术前测压所测定异常收缩开始的位置,该部位多在主动脉弓或更高水平。因为手术破坏了食管下括约肌结构,因此有人主张加做抗反流手术,如BerlseyⅣ手术或Nissen手术。手术若不切开食管下端括约肌,不必施行抗反流手术。围手术期处理与贲门失弛缓症相同。
手术结果是否满意与病人的选择有关。一般来说,病史较长,症状严重,食管影像学检查及测压结果明显异常,术中可见有明显食管肌层肥厚者,疗效相对较好。总的来说,手术治疗的疗效优于扩张疗法。
弥漫性食管痉挛中医治疗
当前疾病暂无相关疗法。 (仅供参考,详细请询问医生)
宜清淡为主,多吃蔬果,合理搭配膳食,注意营养充足。
注意避免情绪激动,紧张诱因,调节饮食习惯,免食过冷,过热等刺激性强的食物,细嚼慢咽,养成良好的饮食习惯,进食宜慢,避免寒冷及稠厚食物。
弥漫性食管痉挛的确诊有赖于影像学检查和食管测压检查,其他检查无特异性。
1.X线检查
食管钡餐造影 此项检查为常规检查项目,也是诊断本病的重要方法之一,食管钡餐造影检查的典型表现为食管呈节段性收缩,一般应做多轴照片观察,左侧位片中可见到食管壁增厚的征象,但其敏感性和特异性不高,约50%可误诊为贲门失弛缓症或其他疾病。
有一过性食管痉挛的病人在钡餐造影检查时可无阳性发现,有临床症状时可见节段性痉挛多发生于食管中段,呈数个较深的环形对称收缩,食管边缘光滑,柔软,黏膜正常,肌注解痉剂后可缓解,弥漫性痉挛多发生于食管中下段。
对可疑病例,可应用冷或酸化的钡餐,或用食物加钡剂检查以诱发痉挛出现,X线检查的意义还在于除外食管的器质性疾病(如恶性肿瘤等)引起的痉挛。
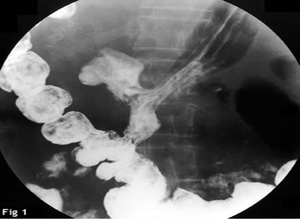
弥漫性食管痉挛的X线影像可有如下特征:①吞钡后显示食管下段蠕动减弱,管腔呈被动性舒张,钡剂以重力流动形式通过,②有时食管下1/3或下半段表现为普遍狭窄,狭窄段较长,而食管上1/3或上半段有蠕动性收缩,并以正常方式向下传播,直达贲门,③症状轻微者可表现为从食管下半部轻度波浪状收缩至明显对称性节段性收缩,并伴有食管纵轴方向的缩短,这些收缩波为无推动功能的第3收缩波,④X线数字胃肠机连续观察及动态回放研究可见食管第3收缩波的出现,偶可见有正常蠕动将钡剂排出,但出现第3强收缩波时,可将钡剂逆行推向食管上段,即钡剂有时可正常通过食管,而有时则分离,钡剂向食管蠕动的逆行方向移动,⑤症状严重者可表现为食管中,下2/3或全食管强烈的非推进性的不对称性收缩,致使食管影像成串珠状或螺旋状狭窄,走行弯曲略显僵硬,把食管腔分割为多个假性憩室样改变,有时与多发性憩室难以鉴别(图3),⑥有的病例可见有真性憩室或食管裂孔疝,食管腔大小正常而无扩张,有的病人一次食管钡餐造影检查无异常X线征象,但其后食管痉挛症状可反复出现。
(2)CT扫描: CT可发现食管痉挛有食管壁增厚,光滑,对称,收缩为环食管壁周径,位于食管远端1/3处,食管周围脂肪层正常。
2.食管测压及pH监测 本病的诊断首选食管测压(esophageal manometry),测压时饮水亦能诱发出异常食管痉挛,典型的特征是食管中下段非推进性和反复发作的高振幅,长时间收缩波型(图4),但临床上仅60%弥漫性食管痉挛病人有典型表现,40%为其他类型的食管收缩异常。
本病食管测压的特征为:①同期收缩(simultaneous contraction):即食管上,中,下段同时收缩,测压仪上各点都出现正向波,有作者提出同期收缩至少占30%吞咽动作引起的食管收缩者可作为本病的诊断标准,②重复收缩(repetitive contraction):即一次吞咽后引起3次以上的收缩,病人一般做吞咽动作时至少有30%的食管异常反应,即同时或反复有高振幅收缩和异常时相,这是食管痉挛的基础,③高振幅非推动性收缩:一般指振幅超过24.0kPa(180mmHg)以上的收缩波,反复高振幅收缩是本病的典型表现,平均食管收缩时相达7.5s以上,曾以此作为本病的诊断标准,但临床上符合此标准者较少,④食管原有蠕动收缩仍存在,收缩波可通过食管全长,也可从食管中段开始为不协调的压力波所替代,蠕动波中断或向食管远端传播过缓亦为本病的特点,⑤食管下端括约肌松弛功能正常,食管测压时其压力可保持正常;也有少数病人的食管下端括约肌松弛功能受损,食管测压时表现为食管静息压升高,为排除胃食管反流造成的食管痉挛及疼痛,可作24h食管pH监测。
24h食管pH监测可识别胃食管反流引起的食管痉挛与胸痛。
3.食管内镜检查 食管内镜检查主要用于排除食管器质性病变,无临床症状时内镜检查可无阳性发现,黏膜正常,镜体通过无阻力;如病人临床症状明显,则检查时内镜可能无法探入,需用镇静剂或在全麻下进行检查。
4.酸灌注试验(Bernsteins test) 能诱发食管痉挛和胸痛,临床用于测定食管对酸的敏感性,以鉴别食管源性胸痛和心绞痛;心电图检查可无明显异常,进行这些检查项目有助于诊断和鉴别诊断。
注意饮食,调节情绪,积极治疗,一般无特殊并发症。
1.反食 食管内滞留的大量食物和唾液反流至口中,但不呈酸性,部分可引起吸入性肺炎。
2.其他 由于食管与心脏有共同的神经支配,所以食管运动失调可引起心脏的改变,除前述的心绞痛样胸痛外,还可伴有心律失常,如窦性心动过缓或交界性心律等,甚至发生食管性晕厥,可能与迷走神经反射有关。