外层渗出性视网膜病变(external exudative retinopathy)或外层出血性视网膜病变(external hemorrhagic retinopathy)又称为Coats病、视网膜毛细血管扩张症(retinal telangiectasis)。1908年首先由Coats报道,当时将本病分为3种类型:1型 不伴有血管改变的渗出性视网膜病变;2型伴有血管异常和出血的渗出性视网膜病变;3型有血管瘤和动静脉交通。后来认为第3种类型是一独立血管病,应称为von Hippel病,故不再包括于Coats病一类内。1956年Reese发现患者是从视网膜毛细血管扩张发展成典型的Coats病,所以称本病为视网膜毛细血管扩张症。
本病并不太常见,大约占同期住院病人的0.08%。好发于儿童和青少年,男女之比为13∶1。年龄范围为1~34岁,平均年龄5.9岁,12岁以下者占97.62%。
通常侵犯单眼,偶为双侧。病程缓慢,呈进行性,破坏性很强,预后不良。早期不易察觉,直到视力显著减退,现出白瞳症或失用性外斜时才被注意。晚期可并发虹膜睫状体炎、继发性青光眼、视网膜脱离、眼球萎缩而失明。
-
挂什么科:五官科 眼科
-
需做检查:血管造影 眼底荧光血管造影
-
治疗方法:药物治疗 支持性治疗
-
常用药物:暂无相关信息
-
一般费用:根据不同医院,收费标准不一致,市三甲医院约(1000——3000元)
-
传染性:无传染性
-
治愈周期:1-2个月
-
治愈率:0.001%
-
患病比例:0.3%
-
好发人群:大多见于男性青少年
-
相关症状:
-
相关疾病:
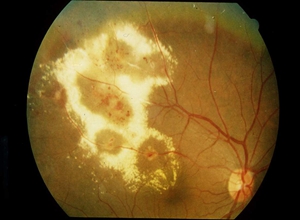
早期无自觉症状,由于多为单眼,又多发生在儿童和青少年,故常不为患者自己发觉,直至视力显著下降或瞳孔出现黄白色反射,或眼球外斜始引起注意。眼底典型的改变为视网膜渗出和血管异常。早期视盘正常,黄斑可正常或受侵犯。病变开始可出现于眼底任何位置,但以颞侧,尤其围绕视盘和黄斑附近为最常见。可局限于1、2个象限,或遍及整个眼底。渗出为白色或黄白色,点状或融合成片,常排列成边界不齐的条状,或呈半环状或环状,则称为环状视网膜病变(circinate retinopathy)。渗出位于视网膜深层的视网膜血管后面,也可部分遮盖血管。有的渗出隆起可高达数个屈光度,故又称为外层渗出性视网膜病变。在渗出的附近常见点状发亮的胆固醇结晶小体及点状和片状出血。偶可见色素沉着。病变区的血管显著异常,动静脉均可受损,尤以小动脉明显。病变主要发生在血管第2或第3小分支,血管扩张迂曲,管壁呈瘤样、梭形或豆状血管瘤,或排列呈串珠状。血管也可呈花圈状、螺旋状或纽结状迂曲。并可伴有新生血管和血管间交通支。病变位于黄斑区附近者可侵犯黄斑,产生黄斑水肿,或有星芒状渗出,重者晚期黄斑形成机化瘢痕。
随着病情的发展,视盘可有充血,玻璃体有点状混浊。大血管扩张充血,血管瘤加多,病变区扩大。晚期,大块渗出增多可占据整个眼底,同时引起视网膜球形脱离,脱离范围可占据眼底1~2个象限或影响全视网膜,颜色呈黄白色稍发暗或带暗绿色,在脱离的视网膜上血管有异常改变,或在未脱离的视网膜上发现血管瘤等异常损害。有时在疾病发展过程中发生视网膜血管大出血,如血液入玻璃体,则导致玻璃体混浊。有的病例大块渗出使视网膜高度隆起至晶状体后囊,出现白色瞳孔,酷似视网膜母细胞瘤。最后视网膜下和视网膜内渗出机化,被瘢痕组织代替。玻璃体也因出血机化,产生增殖性玻璃体视网膜病变。
本病发展较慢、病程较长,可长达数年或更久。也有患者病情进展较快,1,2年后即发生视网膜全脱离。但有部分患者可以静止,病情并不恶化。故病变的进展速度和是否静止于某一阶段主要与视网膜血管异常的程度和范围有明显关系。
1.发病原因:病因不明,曾有人认为本病可能为炎症,但炎症来源一直未能确定。也有人设想与梅毒、结核、弓形虫病及其他炎症有关,但绝大多数患者找不到感染源。成年患者的病因则比较复杂,除有先天血管异常因素外,可能还有其他原因,如有的患者曾有葡萄膜炎,同时胆固醇增高而患本病,推测炎症可能为其诱因。也有人发现本病患者类固醇物质分泌量超过正常,糖耐量曲线延长,表明肾上腺皮质功能亢进,故认为本病可能与内分泌失调和代谢障碍有关。
本病是一种视网膜血管异常,血管内皮细胞屏障作用丧失,以致血浆大量渗出于视网膜神经上皮层下,导致视网膜广泛脱离的视网膜病变,但这种视网膜血管异常是先天性的还是后天性的,是原发性的还是继发性的,到目前为止,尚无定论。
2.临床病理观察:该病的主要病理改变是视网膜全脱离及广泛的结构破坏,视网膜血管扩张,大量的类脂质渗出。在视网膜下的渗出中典型地含有胆固醇结晶空隙和许多泡沫细胞。
文献中,有关本病的组织学检查,大多为晚期病例。Trpathi及Ashton(1971)曾对一例早期典型病例的组织标本进行了电子显微镜检查,观察到血管内皮细胞有空泡、变性,严重者内皮细胞层完全消失,管壁仅由血浆及纤维层构成,外围有神经胶质。
晚期病例的光镜下检查,视网膜广泛脱离;视网膜变性、萎缩,结构全被破坏;视网膜深层有大小不等的囊腔,囊腔内及脱离的视网膜下充满出血及蛋白性渗出液;有的还有钙化斑块,色素游离,数量不等的泡沫细胞和胆固醇结晶,视网膜血管扩张,管壁增厚,玻璃样变性,PAS染色显示血管内皮下基底膜增厚,内皮细胞增生变性,血管闭塞,亦可见到内细胞脱落,甚至全部消失。血液外溢,血管仅有轮廓,视网膜内外层均有新生血管,血管周围有淋巴细胞,大单核细胞等炎性细胞浸润,玻璃体内有蛋白性渗出液及少量淋巴细胞、大单核细胞,部分标本中还可见到出血和胆固醇结晶空隙。脉络膜与视网膜粘连处和机化结缔组织团块附近有明显的慢性炎性细胞浸润,结缔组织团块位于视网膜脉络膜间,大小不等,视网膜色素上皮增生,进入结缔组织团块中,部分病例可有钙化或骨化,有时还可见到胆固醇结晶空隙及异物巨细胞反应。
在有继发性青光眼的病例,眼球前节组织标本上,可见虹膜周边前粘连;虹膜面覆盖纤维血管膜:角膜上皮基底层水肿。
3.发病机制:迄今不明,多数作者认为儿童和青少年Coats病系因先天视网膜小血管异常所致,即使眼底未见明显血管异常,但荧光血管造影或病理组织学检查都能发现血管的改变,毛细血管扩张和小动脉,小静脉损害,血管壁有玻璃样变,内皮细胞下有黏多糖物质沉积,致管壁增厚,管腔变窄,血流缓慢,血管闭塞,由于血管壁屏障受损,导致动脉瘤和微血管瘤形成,致浆液渗出和出血,出现大块状渗出。
根据出现原因不明的异常血管扩张、扭曲、微血管瘤或血管串珠样改变,FFA显示异常明显渗漏,即可诊断。
本病与视网膜母细胞瘤,早产儿视网膜病变,转移性眼内炎等发生于儿童期并出现白瞳症的眼病鉴别,其中,与视网膜母细胞瘤的鉴别,特别重要,如果将视网膜母细胞瘤误诊为Coats病,则可延误视网膜母细胞瘤的治疗而危及患儿生命。
1.视网膜母细胞瘤:较易与Coats病混淆,常有因Coats病误认为肿瘤而摘除眼球者。其鉴别诊断要点见下表:
Coats病
视网膜母细胞瘤
年龄
平均年龄5.9岁,绝大部分12岁以下
多在3岁以前
眼别
多为单眼
约20%-30&为双眼
病理
网膜及网膜下有渗出、出血、机化结缔组织、胆固醇结晶空隙和泡沫细胞
肿瘤呈类菊花形排列
病程
发展较慢
发展较快
玻璃体混浊
较少,小点状
较多,灰白色片状或块状
眼底
视网膜有大块黄白色渗出、出血、胆固醇结晶,血管扩张呈血管瘤样改变
视网膜呈灰白色隆起,有卫星样结节,出血少,有钙质沉着,肿瘤隆起处血管扩张
X线
钙化点少见
钙化点多见
超声
无实质性肿瘤波型
常见实质性肿瘤波型
2.早产儿视网膜病变:晚期出现白色瞳孔应与Coats病鉴别,但本病多为双眼发病,多见于早产儿曾接受氧气治疗者。
3.转移性眼内炎:常继发于全身急性感染病,特别是肺部感染,眼前节常有不同程度炎症表现,如角膜后壁沉着、房水闪光阳性、瞳孔缩小等葡萄膜炎体征。
4.老年黄斑变性:对极少数Coats病的老年患者应与黄斑变性鉴别,后者病变恒在黄斑区,可有反复出血和大块渗出,但视网膜血管无瘤样改变。
5.糖尿病性视网膜病变:有时有环状渗出及微血管瘤,但糖尿病性者常为双眼发病,且有全身性糖尿病的病史、症状和体征。
此外,视网膜中央静脉阻塞、糖尿病视网膜病变等,有时也能见到与Coats病极其相似的检验镜下所见(大片黄白色渗出、微血管瘤、胆固醇结晶),拟称为Coats病样反应。
外层渗出性视网膜病变西医治疗
由于病因不明,目前尚无特效治疗,早期病例应用光凝疗法效果较好。激光光凝及透热凝固术对病变范围局限的早期病例,封闭其病变血管后,使视网膜水肿及渗出逐渐吸收有一定作用,但远期疗效如何尚难肯定。晚期已有视网膜广泛脱离者,有人曾用视网膜下放液加透热电凝和巩膜缩短,据说可使病变静止。
1.光凝疗法:可利用激光治疗,对早期病例效果较好。光凝视网膜血管病变区可使异常血管闭塞,渗出减少,病变区为脉络膜视网膜瘢痕代替。用光凝治疗后大多数病例病情停止进行,保留部分视力。
2.冷冻疗法:可单独使用或与激光合并使用,有一定效果。
3.透热凝固术:在缺乏激光设备时可试用巩膜表面透热凝固术于相应病变区,部分病例有效。
4.手术治疗:病变重者,如果有前膜形成和视网膜脱离可作玻璃体切割术和视网膜切开去除视网膜下渗出,保留部分视网膜功能和视力。
5.其他治疗:肾上腺皮质激素,效果不确切,可减轻水肿,使病情暂时缓解,不能控制病情进展。以往有用X线照射,疗效也不确实。对本病的并发症如继发性青光眼或白内障等,可根据具体病情考虑手术对症治疗。
外层渗出性视网膜病变中医治疗
当前疾病暂无相关疗法。
1、饮食上应注意清淡,多以菜粥、面条汤等容易消化吸收的食物为佳。
2、可多食新鲜的水果和蔬菜,以保证维生素的摄入量。 3、给予流质或半流质的食物,如各种粥类、米汤等。本病早期不易发觉,多数患者在出现视力显著减退,白瞳或已出现外斜,甚至继发青光眼时才来就医,可惜已为时太晚了,因此,对儿童及青少年应定期体检,检查视力,尤其散瞳检查眼底,以便早期发现、早期进行治疗。目前较一致的看法是早期氩激光治疗有效,有的病例可保持较好视力。
1.眼底荧光血管造影:典型表现为血管改变,病变区小动脉和小静脉扩张迂曲,尤以小动脉为重,管壁呈现囊样扩张,或呈串珠状动脉瘤,表现为圆点状强荧光。有的病例动脉瘤少,如Coats病第1型;有的动脉瘤多,如Coats病第2型。毛细血管高度扩张迂曲,有微动脉瘤形成。有些患者视网膜小静脉闭塞和毛细血管闭塞,形成岛状或大片状无灌注区。在动脉瘤和无灌注区附近可见动静脉短路,该处血流缓慢。病变区附近可有新生血管形成,其末端常呈毛刷状强荧光,并有荧光素渗漏。病变区的渗出可因荧光素染色呈现片状强荧光。如有大片出血则有荧光遮蔽影像。黄斑受损者可呈现不完全的或完全的花瓣状或蜂房样荧光素渗漏。
2.CT表现为患侧眼球壁增厚,玻璃体后方可见新月形、"V"形高密度区,无强化、不伴钙化斑,眼球大小正常,视神经粗细正常,有临床诊断及鉴别诊断价值。
3.病理学检查:无论青年或老年患者,其病理改变基本相同,视网膜血管扩张,血管壁增厚,玻璃样变,血管周围有慢性炎性细胞浸润,主要为淋巴细胞和大单核细胞,血管内皮细胞增生变性,使血管变窄甚至闭塞。内膜下有PAS染色阳性的黏多糖沉积,有的血管内皮细胞脱落,甚至消失,失去屏障功能,且血液外溢。有的病例可有新生血管形成,视网膜早期有水肿,蛋白渗出液和出血位于视网膜外层,可引起部分或全部视网膜脱离,脱离的视网膜下充满蛋白渗出液和出血。有大量泡沫细胞和胆固醇结晶空隙以及吞噬脂质的巨噬细胞,早期病例视网膜色素上皮尚正常,脉络膜可有慢性炎性细胞浸润,晚期视网膜渗出被结缔组织代替,位于视网膜内和视网膜与脉络膜之间。瘢痕组织中有空腔出现,其中填满各种碎屑,如出血后残留的色素、玻璃样物质、巨细胞、胆固醇或其他结晶、钙粒等,视网膜色素上皮增生,变性和脱落,最后血管和视网膜有大量退行性变,血管硬化,视网膜完全为增殖纤维和胶质组织代替。
4.其他:对于成人患者可进行血胆固醇检查,可发现类固醇物质分泌量超过正常;糖耐量试验可发现糖耐量曲线延长,有辅助诊断意义。
在黄斑受损之前进行激光治疗,视力可保存或增进。晚期可并发虹膜睫状体炎、并发性白内障、继发性青光眼、视网膜脱离、增殖性玻璃体视网膜病变,最终眼球萎缩失明。