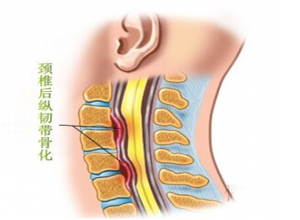
颈椎后纵韧带骨化症是指因颈椎的后纵韧带发生骨化,从而压迫脊髓和神经根,产生肢体的感觉和运动障碍及内脏植物神经功能紊乱的疾患。颈椎后纵韧带骨化症的发生与发展一般均较缓慢,因此患者早期可不出现任何临床症状,但当骨化块增厚增宽到一定程度引起颈椎椎管狭窄时,或是病变进程较快及遇有外伤时,或后纵韧带骨化虽不严重但伴有发育性椎管狭窄症时,则可造成对脊髓或脊髓血管的压迫,因而患者多在中年以后出现症状。
-
挂什么科:外科 骨外科
-
需做检查:肌电图 颈部MRI检查 颈椎CT检查
-
治疗方法:支持性治疗 康复治疗
-
常用药物:暂无相关信息
-
一般费用:根据不同医院,收费标准不一致,市三甲医院约(5000——10000元)
-
传染性:无传染性
-
治愈周期:3个月
-
治愈率:60%
-
患病比例:0.003%
-
好发人群:无特定人群
-
相关症状:
-
相关疾病:
1.一般概况
颈椎后纵韧带骨化症的发生与发展一般均较缓慢,因此患者早期可不出现任何临床症状,但当骨化块增厚增宽到一定程度引起颈椎椎管狭窄时,或是病变进程较快及遇有外伤时,或后纵韧带骨化虽不严重但伴有发育性椎管狭窄症时,则可造成对脊髓或脊髓血管的压迫,因而患者多在中年以后出现症状。
2.颈部症状
病变早期,患者颈部可由无痛而逐渐出现轻度酸痛及不适;颈椎活动大多正常或有轻度受限,以头颈后伸受限为明显;当被动活动超出其正常活动范围时,可引起颈部疼痛或酸胀感。
3.神经症状
主要是脊髓压迫症状,其特点是不同程度的,可有间歇期的,慢性进行性,痉挛性四肢瘫痪,一般先从下肢开始渐而出现上肢症状,少数病例亦可先出现上肢症状或四肢同时发病。
(1)上肢症状:主要是一侧或双侧手部或臂部肌力减弱,并又出现麻木,无力及手部活动灵活性减退,严重者不能拿笔,持筷或捏取细小物品;患者握力大多减退,肌肉呈中度或轻度萎缩,尤以大,小鱼际为明显,检查时可发现有痛觉障碍;霍夫曼征多为阳性。
(2)下肢症状:主要表现为双下肢无力,抬举困难,拖地而行或步态颤抖不稳,有踩棉花感,内收肌痉挛明显者,行路呈剪式步态,同时可有双下肢麻木,无力及痉挛,严重者不能自行起坐及翻身,完全瘫于床上,下肢肌张力增高,腱反射亢进或活跃,髌阵挛阳性,病理反射多为阳性,可有深感觉及浅感觉减退。
(3)其他症状:主要是尿道括约肌功能障碍,表现为排尿困难或小便失禁;排便功能亦多低下,每3~5天一次,常有便秘及腹胀,患者胸腹部可有束带感,并易于查出痛觉障碍平面,腹壁反射及提睾反射减弱或消失。
4.后纵韧带骨化症脊髓受累程度的分型
脊髓及脊神经根受累的程度不一,甚至可毫无改变,临床上一般是根据神经组织受累的程度不同而分为以下五型。
(1)脊髓横断瘫痪型:指脊髓受累水平以下运动及感觉功能呈横断性障碍,这是后纵韧带骨化症中常见的也是较为严重的类型,其症状包括四肢麻木,运动障碍,手指精巧活动受限,步行困难及排尿失控等表现。
(2)布朗(Brown-Sequard)征:表现为一侧运动麻痹而对侧感觉障碍,此在后纵韧带骨化症中较为常见,但在临床上所遇到的典型病例较少,大多为症状互相交叉发展,并逐渐过渡到症状日益明显的典型表现。
(3)袜套样麻痹型:手与足的指,趾部感觉异常(麻木,异物感),并伴有手足的运动障碍等,呈套状,此乃由于脊髓的外周部分受到自外向内的压迫所致,亦是临床上常见的类型。
(4)脊髓中央管型:后纵韧带骨化症患者在受到外伤时,比正常人更容易发生瘫痪,其中包括脊髓中央管损伤,表现为手部严重瘫痪,而足部却几乎没有症状,或仅有轻度运动障碍。
(5)神经根型:严格地说,此型患者在临床上是很少遇到的,如患者有颈项部疼痛或一侧上肢疼痛,则需考虑为神经根的损害。
我国有文献报道,颈椎后纵韧带骨化患者中有15.6%合并糖尿病,日本学者报道,颈椎后纵韧带骨化患者中合并糖尿病者占12.4%,而糖耐量试验异常者达28.4%,糖尿病患者后纵韧带骨化的发生率也较正常人高。
创伤因素(10%):有人在临床观察中发现,喜欢弯曲脊柱的人易发生后纵韧带骨化,因而表明后纵韧带骨化与脊柱的动静力学负荷有关,颈椎活动量较大时,易引起后纵韧带附着部的损伤而发生反应性骨化,尤其是当颈椎反复做前屈动作时,由于反复使后纵韧带受到牵拉而引起后纵韧带损伤,并导致骨化的发生。
其他因素(5%):主要是钙代谢异常学说和遗传学说,前者是因有人发现在甲状旁腺功能低下和家族性血磷酸盐低下性佝偻病(familial hypophosphatemic rickets)患者中,常出现钙代谢异常及后纵韧带骨化现象,因此推测二者相关,后者则主要是由于有人发现在后纵韧带骨化症患者的二级亲属中,后纵韧带骨化的发生率高达30%,明显超过一般人群的发生率。
椎间盘变性因素
日本学者铃木及寺山等人认为:椎间盘变性后发生后突,后纵韧带所受的应力增大,在其周围组织的变性修复过程中,引起局部组织的增生,钙盐沉积而导致骨化,亦有学者如滨田等人认为:连续性后纵韧带骨化的椎间盘变性程度较轻,而间断性者骨化的椎间盘变性则较重,因此,他认为连续型后纵韧带骨化系全身因素所致,与椎间盘变性无关,而间断型后纵韧带骨化则是由椎间盘变性所致。
全身骨质肥厚因素
许多学者发现,在颈椎后纵韧带骨化症的患者中,约占23.9%的病例合并有脊椎特发性弥漫性肥大性关节炎,6.8%合并黄韧带骨化,2%合并强直性脊柱炎,因此推测其与全身骨关节处肥厚性改变相关。
通过影像学检查,不难与症状相似的疾病。
颈椎的所有疾患都应是本病需要鉴别的对象,如脊髓型颈椎病,颈椎椎间盘突出症,颈髓肿瘤和脊髓变性性疾患等。
1.脊髓型颈椎病
颈椎后纵韧带骨化症首先要与脊髓型颈椎病鉴别,两者不仅症状相似,发病年龄也相仿,不能不予以充分注意,在颈椎病病例中,X线平片上常常可见有两个以上椎间隙的狭窄,尤其是在颈4~5,颈5~6及颈6~7水平处更明显,另外,下位颈椎椎管的矢状径也常不小于1.2cm,还有,在颈椎屈,伸时,经常可见到上位椎体的后缘对于下位椎体椎弓根有向前及向后滑动的倾向(梯形变),当然也应注意是否同时伴有OPLL的存在,当椎管狭窄与OPLL并存并伴有脊髓病变时,两者之间几乎无法鉴别,从临床症状看,颈椎病的进展更为缓慢,疼痛较轻,患者的患病意识也很轻微。
2.颈椎间盘突出症
这是由于椎间盘病变引起脊髓与神经根症状的疾病,通常因剧烈的身体活动,急速的颈椎屈曲以及打喷嚏而诱发,也有的是由于飞机的迅速下降而致发病的,好发年龄较OPLL为轻,大多在30~50岁之间,不少患者因剧烈疼痛而夜间不能入睡,如在MRI图像上见到髓核突出,诊断就很容易了。
3.颈髓肿瘤
颈髓肿瘤可见于各个年龄组,包括50~60岁者也常可发生,故对其进行鉴别也很重要,颈段硬膜下脊髓外肿瘤的特点是慢性进行性的双侧上下肢瘫痪,亦可伴有手部及躯干部疼痛,X线平片上可见两侧椎弓间距离增大,椎弓本身也给人一种脆弱的感觉,从CT片上看,颈髓肿瘤患者的椎弓菲薄化征也不少见,造影与MRI检查可以明确地显示出肿瘤的形态,在60岁以上的患者中,脊髓硬膜外肿瘤大多是转移性瘤,故伴有剧烈的颈部疼痛,在X线平片与CT片上均显示骨质破坏,此外,在做骨放射性核素扫描检查的同时,尚需请其他科室共同寻找肿瘤的原发灶。
4.脊髓变性性疾病
脊髓变性的病例也可有某种程度的颈椎增生及部分后纵韧带骨化存在,但其具有双侧上下肢肌力明显低下等特点,肌萎缩性侧索硬化症的早期即有此种表现,此外,脊髓变性性疾患一般没有感觉障碍,即使有感觉障碍也非常轻微;但肌肉萎缩,肌无力等症状则呈进展性,此时应辅以肌电图及肌肉活体组织检查等来确定病变的部位。
5.与颈椎黄韧带骨化症相鉴别。
颈椎后纵韧带骨化症西医治疗
一、颈椎后纵韧带骨化症的保守治疗
对于有颈项部疼痛及颈部活动受限等局限性症状以及具有轻度神经症状的患者,例如有双手手指麻木等的病例,应选择保守治疗。保守治疗的方法包括口服药物、膏药外敷、温热理疗、支架疗法和注射药物等。口服药物常用的有止痛解痉剂、消炎镇痛剂和肌肉松弛剂等。此外,为了改善神经症状也可用维生素B12制剂。膏药外敷可缓解局部疼痛,使用具温热效应与清凉效应的膏药都可有收效。温热法是理疗的手段之一,如石蜡疗法等,对相应的病例很有效。支架疗法的目的是保持颈椎安静、矫正颈椎的不良位置与姿势以及防止颈椎的非生理性运动,有软型与硬型两种支架可供选用。支架制动2~3个月后症状多获缓解。但是,颈椎的间歇性牵引法与推拿疗法因有引起症状加重的病例报道,不应选用。用于注射的药物有消炎镇痛剂,维生素B12制剂等常规药剂也确有一定疗效,近年来亦用于临床,显示其确有镇痛效果。此外,前列腺素制剂也被用来改善脊髓的血流,对于手足麻木者具有疗效。
二、颈椎后纵韧带骨化症的手术治疗
1、基本原则:手术治疗的基本原则是解除骨化的后纵韧带对脊及神经根的压迫,但在具体要求与操作上一定要细心、耐心和精心,否则易造成手术疗法的失败。
2、手术方法:手术方法有两种减压法,即自前方显露椎体、刨削切除椎体、刨削切开骨化的后纵韧带,将漂浮的后纵韧带拉向前方,再于椎体刨削部植骨固定的前路法和自后方入路,切除椎板扩大椎管以期对脊髓减压的后路法。两种方法现均较定型,现分别叙述如下。
①前方减压法:
A.病例选择:骨化范围(或脊髓受压的长度范围)为3个椎体以下者,适用前路法。因为前方减压融合术适应证是骨化范围较小,最多是4个椎体者,但在某些情况下骨化范围达5个椎体时也还能施行手术。
B.术前准备:术前先给患者装上Halo支架。手术时,Halo支架的前方暂时拆除。
C.手术步骤:以脊髓造影片所示的充盈缺损处为中心,切除2~3个椎间盘,再用咬骨钳将椎体部分咬去,并用气磨钻磨削切除椎体的后缘。随着椎体后缘的切除,黄白色的骨化的后纵韧带便逐渐显露于术野。骨化物的四周,即其与椎体相延续的部分应完全削开,以使骨化物游离。
上述操作应在显微镜下进行,为了避免对脊髓的异常压迫,切勿随意牵拉骨化物,待到确认骨化物四周均已软化时即暂停操作,并让骨化物逐渐地自行向前方浮升。
D.术后处理:术后2~3周以CT观察,此时显示骨化物大多都向前方移动。被削除椎体处植入髂骨块者,可允许于术后1周左右在Halo支架支持下开始步行。症状改善的时间因病例而异。病变早期施术者可立即改善;晚期施术者则要在术后2~3个月方才恢复;也有因减压的刺激而引起暂时性上肢瘫痪者,大多在术后1~2个月恢复。
②后方减压法:后方减压法即椎板切除术,或称椎管扩大术,适用于多个椎体后纵韧带骨化者,由桐田开始应用,现已得到推广。椎板切除的范围为脊髓造影所见阻塞部分再加上上、下各1个椎体。手术时先将诸棘突切除,再用咬骨钳咬薄椎板,然后用气钻将椎板继续磨削到硬膜也能隐约可见的菲薄程度,此时用剪刀将菲薄的椎板自正中线处切开,并向左右扩延,使硬膜囊逐渐膨隆而获得减压效果。与普通的椎板切除术相比,此种椎板切除术可以免除硬膜囊与脊髓的部分性膨隆,从而开创了一下子就将脊髓全段性减压的先例。
此外,研究者们也探索了多少还保留一些椎管形态的椎管扩大术。如今已有将椎管中间敞开而两侧保留的岩崎法,正中切开加植骨的黑川法,只切开单侧椎板的平林法等,这些方法各有其优缺点。作者选用较方便的岩崎法,即用咬骨钳将椎板咬薄,其正中部则用气磨、钻磨削到几乎穿透到硬膜的程度,然后再在椎板的两侧刨掘出两条沟槽,以便翻开并扩大椎管。
3、术后处理:
术后一般卧床2周,并逐渐利用支具进行站立位及步行训练,约2~3个月后出院。
4、手术并发症:
①前路手术并发症:在前路法,有因气管、食管被拉钩长时间牵拉所致的暂时性咽喉痛,有因声门水肿而造成的呼吸困难,也会引起前面提过的脊髓刺激征及暂时性根性障碍,甚至有发生单侧上肢瘫痪的病例。
上述症状经观察后一般在数月内消失。在手术操作上,前路法有移植骨片移位、滑脱及植骨片插入过深等问题。植骨片滑动多因骨块过大所致,因而须留心将大小合适的骨块插至恰当的位置。如骨片移动度过大,有必要重新手术,放妥骨块。对手术后2~3天起症状渐渐恶化甚至造成四肢瘫痪者,应用X线、CT等检查手段确认骨块的位置。如安放过深,应从前方再次手术纠正之;如骨块位置正好而瘫痪情况严重,则可从后方行椎板减压术。总之,千万不能错过再手术的恰当时机。前路法手术操作的又一问题是,在损伤了骨化物旁的硬膜并造成脑脊液漏出时,虽可用纤维蛋白予以修补,但仍会产生脑脊液瘘,此时不应置放引流过久,应拔去引流条,并对局部皮肤外方加压,一般均能自愈。
②后路并发症:后入路手术操作的并发症主要是,在行椎板减压时,如果损伤侧方的硬膜,也可引起脑脊液瘘。采用纤维蛋白糊进行修补一般均能愈合。如硬膜再次损伤,则只能用人工硬膜片修补之,此时务必注意防止感染。
预后
作者根据不同的病情,分别对诸多患者进行了前路和后路法手术,效果均属良好,尤其是起病后发展迅速及病程较短者,以及年纪较轻的病例。而老年患者及外伤后致病者的疗效则较差,可能是由于老年病例中不少是多次发作、病情不断恶化,以致脊髓病变已呈不可逆改变的缘故;而在外伤性病例,则主要是由于,受骨化物压迫的、已处于病理状态的脊髓,如再受外伤势必容易招致不可逆变化。此外,尚有其他问题,包括后路法有行多节段椎板切除术后椎节不稳定的问题,以及前路减压术椎管长度受限制的问题等。因此,欲获得良好的疗效,应对具有脊髓症状者及早施术。
颈椎后纵韧带骨化症中医治疗
中医疗法:
常用的有持续头颅牵引、卧床休息、颈托固定、理疗和药物治疗等。由于后纵韧带的骨化块既可以对脊髓产生直接接续的压迫,又可以在颈部活动时对脊髓产生摩擦,采用保守疗法将颈部固定后可以消除擦引起的刺激,取得的疗效往往较预期的为好。对于颈椎的间歇性牵引法与推拿疗法,有引起症状加重的报道,应慎重选用。
(以上提供资料及其内容仅供参考,详细需要咨询医生。)
多摄入一些高纤维素以及新鲜的蔬菜和水果,营养均衡,包括蛋白质、糖、脂肪、维生素、微量元素和膳食纤维等必需的营养素,荤素搭配。
本病发病原因尚不清楚,故目前尚无有效预防措施。保持乐观愉快的情绪。长期出现精神紧张、焦虑、烦燥、悲观等情绪,会使大脑皮质兴奋和抑制过程的平衡失调,所以需要保持愉快的心情。
1.单纯X线平片及断层摄影: 颈椎的X线侧位片上,能见到椎体后方有异常阴影,白色棍棒状的大片骨化阴影为连续骨化型,大片散在的骨化影为混合型,诊断容易,但是细小的骨化影如分节型,局限型等,单凭X线平片诊断会造成误诊,此时就常常需要做颈椎的侧位断层摄影,在断层片上,可拍摄到比椎体更浓密的白色棒状突出物黏附在椎体后方。
2.CT检查:能够获得颈椎横断面状态的CT检查,对于诊断本症是极其有用的,大体说来,在一个椎体的范围内分3层进行扫描摄影时,就可明显地显示出椎管内突出的骨化物(OPLL),骨化物的形态不一,有广基型的,也有小而尖的,另外,从CT指数也可看出骨化的成熟程度,此对治疗方法的选择,尤其是手术操作程序的进行至关重要。
3.MRI检查: 近年来,MRI检查已普遍应用于对颈椎及颈髓的诊断,对于诊断椎间盘病变与脊髓病变尤为重要,但对于本病来说,其特异性并不太高,因为骨化阴影在MRI图像上表现为低信号,很难与其四周的硬膜外组织,正常的后纵韧带等相区别;但可以看到因为骨化部位的压迫而变细的脊髓形态,此外,MRI检查对于颈椎病性脊髓病变,颈椎椎间盘突出,脊髓肿瘤等的鉴别诊断也具有重要意义。
4.其他
(1)脊髓造影:在决定手术部位时常需要选用脊髓造影来加以判定,下行性造影用小脑延髓池侧方穿刺法,上行性则用腰椎穿刺法,可从摄片所见的狭窄,阻塞征象等来决定手术部位;亦可同时做CT(CTM)检查,从脊髓造影的CT横断面上了解狭窄的情况。
(2)椎间盘造影:如能确定颈椎后纵韧带骨化症是主要原因,并能否定椎间盘病变的,就不必做椎间盘造影,但有时椎间盘突出可能是主要致病因素而又缺少MRI检查技术时,则需行椎间盘造影术,以了解椎间盘变化及观察检查时有无诱发痛出现。
(3)EMG检查:肌电图检查对诊断神经症状的水平与范围亦有其意义,可酌情选用。
1.颈椎退行性改变:
颈椎退行性改变随着年龄的增加而加重,其病理改变累及椎间盘,椎体,椎板,小关节,韧带等各个部位,如椎间盘脱水变性,突出,椎间隙狭窄,椎体后缘骨赘增生,小关节增生,椎板增厚,韧带肥厚等,颈椎退行性改变与后纵韧带骨化之间存在着密切关系,一方面,尽管后纵韧带骨化的病因尚未明确,但退行性改变是引起后纵韧带骨化的因素之一已为大家所公认,另一方面,当颈椎某一节段发生后纵韧带骨化而使活动受到限制时,该部位的上,下椎间隙和小关节承受的负荷活动将增加,可逐渐出现并加速退行性改变。
2.弥漫性特发性骨肥厚症(DISH):
此病又称Forestier病,是老年人的常见疾患,大多数患者临床症状并不明显,其主要病理变化为脊柱连续数个椎体前,外侧钙化和骨化,伴有或不伴有神经压迫症,外周骨与肌腱和韧带附着处通常也发生钙化和骨增生,DISH多见于下胸段和腰段,典型X线片表现为脊柱前外侧连贯性,宽大的骨化带,受累区域椎间隙正常,临床上发现相当多的OPLL伴发DISH,或者说DISH伴发OPLL,有作者认为OPLL是DISH的一种特殊类型表现,但经过流行病学调查后发现,DISH与OPLL两者间存在着差异,不应视为同一种疾病。
3.还可并发小便失禁及排便功能低下,可出现间歇性,慢性,进引性,痉挛性四肢瘫痪。