骨髓纤维化(MF)简称髓纤。是一种由于骨髓造血组织中胶原增生,其纤维组织严重地影响造血功能所引起的一种骨髓增生性疾病,原发性髓纤又称“骨髓硬化症”、“原因不明的髓样化生”。本病具有不同程度的骨髓纤维组织增生,以及主要发生在脾、其次在肝和淋巴结内的髓外造血,典型的临床表现为幼粒.幼红细胞性贫血,并有较多的泪滴状红细胞,骨髓穿刺常出现干抽,脾常明显肿大,并具有不同程度的骨质硬化。
-
挂什么科:内科 血液科
-
需做检查:维生素B1 叶酸 骨显像 骨髓象分析 多染性红细胞 血常规 血液检查 CT造影扫描
-
治疗方法:药物治疗 对症治疗 支持性治疗
-
常用药物:暂无相关信息
-
一般费用:根据不同医院,收费标准不一致
-
传染性:无传染性
-
治愈周期:终身间歇性治疗
-
治愈率:暂无相关信息
-
患病比例:发病率约为0.0001%-0.0002%,中老年多见
-
好发人群:好发于50-70岁的人
-
相关症状:
-
相关疾病:
其病大多隐匿,进展缓慢,许多病人常于症状出现数月或数年后才确诊,最多见的为疲乏,体重减轻及巨脾压迫引起的各种症状,起初,全身情况尚好,逐渐出现脾增大,代谢亢进,贫血加重的症状,晚期可有出血症状,其临床表现主要有:
1) 脾,肝肿大脾大是最重要的临床表现,发生率几乎100%,偶尔病人自己发现左上腹有一肿块或体检时被发现,有人认为脾大程度与病程有关,脾肋下每1CM代表一年病程,由于脾大,常感觉腹部饱满或沉重压迫,脾触之坚实,一般无压痛;但如脾增大太快,可因脾局部梗死而发生局部疼痛,甚至可以听到摩擦音。
2) 全身性症状 中晚期病人大多有乏力,体重减轻,怕热,多汗等症状,食欲一般或减退,晚期消瘦尤为明显。
3) 贫血早期既有轻度贫血,随血红蛋白下降逐渐加重,晚期面色苍白,疲乏,无力,体力活动后气促,心悸等症状较明显。
4) 出血症状早期血小板计数增高或正常,无出血症状,晚期血小板减少,皮肤常出现紫癜或瘀斑,可有鼻衄。
5) 其他少数病人可有不明确的骨痛,很少数病人因血尿酸增高而发生继发性痛风性关节炎。
尚未阐明,一些学者认为骨髓纤维化是由于某中异常刺激使造血干细胞发生异常反应,导致纤维组织增生,甚至新骨形成,骨髓造血组织受累最终导致造血功能衰竭。
骨髓纤维化(MF)主要病理改变为骨髓纤维化及脾,肝淋巴结的髓外造血,骨髓纤维化的发生是由中心逐向外周发展,先从脊柱,肋骨,骨盆及股骨,肱骨的近端骨骺开始,以后逐步蔓延至四肢骨骼远端。
1) 早期全血细胞增生伴轻度骨髓纤维化期骨髓细胞呈程度不一的增生,红,粒,巨核细胞系均增生,以巨核细胞最明显,脂肪空泡消失,网状纤维增多,但尚不影响骨髓的正常结构,造血细胞占70%以上,骨髓基质以可溶性胶原蛋白增加为主。
2) 中期骨髓萎缩与纤维化期纤维组织增生突出,占骨髓的40%~60%,造血细胞占30%,巨核细胞仍增生,骨小梁增多,增粗,与骨髓相邻部位有新骨形成,各个散在造血区域被由网状纤维,胶原纤维,浆细胞和基质细胞形成的平行束状或螺旋状物质分隔。
3) 晚期骨髓纤维化和骨质硬化期 MF终末期,以骨质的骨小梁增生为主,占骨髓的30%~40%,纤维及骨质硬化组织均显著增生,髓腔狭窄,除巨核细胞仍可见外,其他系造血细胞显著减少,此期骨髓基质成分中聚合蛋白为主,主要表现纤维连接蛋白,外连接蛋白和TENASCIN分布增加。
诊断
凡中年以上患者,有原因不明的巨脾,外周血出现幼粒细胞和幼红细胞,泪滴状红细胞,骨髓穿刺有干抽现象时,应考虑本病的可能并进行骨髓活检进一步病理证实,骨髓病例中有明显的网状纤维胶原和胶原纤维增多是确诊本病的依据之一。有关IMF的诊断标准及其新进展分列如下。
诊断标准
(一)、国内诊断标准:
①、脾明显肿大。
②、外周血象出现幼稚粒细胞和/或有核红细胞,有数量不一的泪滴状红细胞,病程中可有红细胞、白细胞及血小板的增多或减少。
③、骨髓穿刺多次干抽或增生减低。
④、脾肝淋巴结病理检查有造血灶。
⑤、骨髓活检病理切片显示纤维组织明显增生。
上述第⑤条为必备条件,加其它4项中任何2项,并排出继发性骨髓纤维化,可诊断为原发性骨髓纤维化。
(二)、国外诊断标准:PVSG制定的IMF诊断标准为:
①、脾肿大。
②、外周血涂片有幼稚粒、幼稚红细胞。
③、红细胞数正常,Ph1染色体阴性。
④、取材良好的骨髓活检切片中,纤维组织占1/3以上。
⑤、除外其他全身性疾病。
(三)、IMF的最新诊断标准
根据BCR/ABL阴性MPD分子致病机制的最新研究进展,按照2001年WHO的诊断标准,IMF分为纤维化前期和纤维化期。
1、 纤维化前期包括:
①、临床:无或轻微的肝脾肿大;
②、外周血象:轻度贫血,轻、中度白细胞增多,轻到显著的血小板增高,可见或无幼稚粒、幼稚红细胞,可见或无异型红细胞,少许泪滴样细胞;
③、骨髓:细胞容量增加,中性粒细胞增生,巨核细胞增生和不典型增生(巨核细胞成堆,异常分叶核,裸核),轻微或无网硬蛋白。
2、 纤维化期包括:
①、临床:中度至显著的肝脾肿大;
②、外周血象:中、重度贫血,白细胞低、正常或升高,血小板低、正常或升高,可见幼稚粒、幼稚红细胞,异型红细胞明显伴泪滴样细胞;
③、骨髓:网硬蛋白、胶原纤维增生,细胞容量减少,髓窦扩大伴腔内造血,显著的巨核细胞增生和不典型增生,骨硬化。
鉴别诊断
本病由于肝脾肿大、外周血象的异常等须与下列疾病相鉴别。
1.慢性粒细胞白血病 :两者均可以有巨脾、巨核细胞计数升高,周围血出现中、晚幼稚粒细胞增多等。其详尽区别见表所示:
2.骨髓转移癌:常伴幼红、幼粒细胞血象,可有贫血,一般病程短,脾肿大较轻。骨髓中可找到癌细胞。部分患者可以找到原发病灶。有时癌症转移后可产生继发性骨髓纤维化,但纤维化往往较局限。
3.低增生性急性白血病:外周血可出现幼稚细胞,可伴全血细胞减少,骨髓增生减低。但通常起病较急,肝脾肿大不显著,骨髓穿刺和活检可见大量幼稚细胞。
4.骨髓增生异常综合征:病程可长可短,外周血象检查可见贫血或全血细胞减少,可有幼稚细胞。但肝脾通常肿大不显著。骨髓穿刺检查可见病态造血细胞和较高比例的幼稚细胞。骨髓活检可有骨髓幼稚前体细胞异常定位(Abnormal Localization of Immature Precursor,ALIP),也可有异常染色体发现。
5.再生障碍性贫血:原发性骨髓纤维化晚期可发生全血细胞减少,易与再生障碍性贫血混淆。但再障病人无脾肿大,血中无幼稚粒、幼稚红细胞,且骨髓活检与骨纤明显不同,再障有时可呈增生状态,但绝无纤维组织和巨核细胞增生。
6.肝硬化脾功能亢进:具有明确的病毒性肝炎病史且相关病毒学检查阳性发现。严重者可有门静脉高压、腹水等肝功能失代偿表现。骨髓检查正常。
7.多毛细胞白血病:具有全血细胞减少,外周血和骨髓中出现多毛细胞,免疫表型为B细胞,CD11C+CD25+CD38+,多伴有髓纤,脾巨大质硬,骨髓穿刺经常干抽,碱性磷酸酶阴性,一般无淋巴结肿大。
8.脾边缘区B细胞淋巴瘤:老年男性多见,脾大质硬为主要体征,可有肝和淋巴结肿大,外周血全血或一系或两系减少,骨髓造血一般正常,外周血和骨髓淋巴细胞明显升高,可见绒毛淋巴细胞,免疫表型SmIg+、CD22+、CD5-、CD23-、CD79b+、FMC7+,骨髓无网状纤维增多,常有单克隆免疫球蛋白血症。
9.急性淋巴细胞性白血病:年轻人居多,贫血、感染和出血症状较重,胸骨压痛阳性,浅表淋巴结肿大,脾脏质软,轻、中度肿大。外周血可见幼稚淋巴细胞,骨髓增生极度活跃,原始和幼稚淋巴细胞≥30%,巨核细胞明显减少。
骨髓纤维化西医治疗
目前尚缺乏治疗骨髓纤维化的有效措施,治疗应根据骨髓纤维组织的病变程度及临床表现予以相应的处理,治疗目的是减轻症状,阻止髓纤进展。主要包括纠正贫血,改善骨髓造血功能及缓解脾大所引起的压迫症状。
1、纠正贫血
⑴雄激素及蛋白同化激素:雄激素能够促进幼红细胞分化。常用丙酸睾丸酮50-100mg/d,肌注。口服司坦唑醇 2 mg tid,安特尔 40 mg tid,达那唑200 mg tid等,需至少服用3-4月以上见效。如患者合并溶血或血清中找到免疫复合物或自身抗体者需给泼尼松,剂量20-30mg/d,1-2月后逐渐减量,可增加感染率。
⑵输血:贫血严重及耐受性低的患者需输红细胞悬液,晚期患者输血量大,应控制输血次数和量,避免发生血色病,必要时可加用祛铁治疗。
2、化学治疗:通过抑制髓系克隆性增生,抑制骨髓纤维细胞增生,抑制细胞因子合成,减轻纤维化程度,减轻髓外造血,多用于脾大、骨髓增生活跃,周围血细胞多的患者,少数患者疗效良好。目前多用羟基脲及泼尼松,羟基脲剂量不宜过大,开始剂量是250 mg/d.,加量至1000-1500 mg/d,泼尼松5-15 mg/d,可小剂量长期维持,可抑制胶原纤维合成,脾脏缩小,血象正常时改维持量。此外苯丁酸氮芥,白消胺或6-巯基嘌呤等目前临床应用较少。
3、α-干扰素:可抑制正常粒系、红系祖细胞和巨核细胞增殖,抑制巨核细胞分泌血小板衍生生长因子,减少β转化生长因子浓度,减少胶原纤维产生,但仅少数患者临床症状及体征取得一定程度缓解。剂量为300万-500万皮下注射,每周3次,对于晚期患者,疗效更不明显。由于副作用较明显,很多患者耐受性差。
4、沙立度胺:作为一种抗血管生成剂和免疫调节剂,其机制尚不明确,可能也具有抑制肿瘤坏死因子,纤维生长因子,血管内皮生长因子,白介素,干扰素,下调粘附分子表达,调节淋巴细胞亚群,临床疗效尚需观察。
5、1,25二羟维生素D:体外试验可以抑制巨核细胞的增殖并诱导髓细胞向单核及巨噬细胞转化,从而促使胶原纤维减少及裂解增加,剂量0.25-1μg/d,临床疗效不佳。
6、脾切除术:脾脏是本病主要髓外造血器官,约有10%-25%患者切脾后可引起肝脏迅速肿大,血小板显著增多,故脾切除术一般仅限于:⑴巨脾有明显的压迫症状后出现反复脾梗塞,引起的持续性疼痛。⑵由于脾功能亢进引起顽固性溶血或血小板减少,药物治疗无效且需长期反复输血但造血功能尚未完全丧失者。⑶伴有门静脉高压并发食管静脉破裂出血者。对血小板偏高者,术后容易发生静脉内血栓,一般视为手术禁忌症。晚期骨髓纤维化合并活动性肝病者,因术后死亡率高达7.5%-25.7%,亦不应考虑脾切除术。
7、脾区照射:仅用于脾脏显著增大,脾区疼痛剧烈,骨髓尚有部分造血功能,外周血象没有明显减低,药物等治疗无效患者可试用,照射后脾肿大可缩小,症状减轻,但疗效短暂,且有使周围血象进一步降低的副作用。
8、骨髓移植:文献报道异基因骨髓移植治疗骨髓纤维化,个别患者移植成功后骨髓纤维组织消失,且不受纤维组织增生程度的影响,但由于移植相关不良反应,应慎重考虑。
骨髓纤维化中医治疗
1、肝肾阴虚型:
治法:滋补肝肾,益气生血。
方药:左归丸加味。左归丸重在滋补肾阴,主治真阴不足,精髓虚损所致的头目眩晕、腰膝酸软、低热盗汗诸证。方中重用熟地滋肾以填真阴,枸杞益精明目,山茱萸涩精敛汗。龟鹿二胶,为血肉有情之品,鹿胶偏于补阳,龟胶偏于滋阴,两胶合用,阴阳双补,有阳中求阴之义。菟丝子配牛膝,强腰膝、健筋骨。山药滋益脾肾。共收滋肾填精、育阴潜阳之效。
2、脾肾阳虚型:
治法:温补肾阳,填精补血。
方药:右归丸加味。右归丸重在温补肾阳,主治肾阳不足,命门火衰。方中桂、附及鹿角胶有温补肾阳,填精益髓之功;熟地、山茱萸、山药、菟丝子、枸杞、杜仲均有滋阴益肾、养肝补脾作用,加当归补血养肝,有阴中求阳之义,以达补肾中元阳之效。
若阳衰气虚明显者,宜加人参,则能捷效。亦可加党参。黄芪以加强补气之功。
3、气血两虚夹瘀型:
治法:益气养血、活血祛瘀。
方药:八珍汤加味。本方力气血双补之剂。方中用参、术、苓、草补脾益气;归、芍、地滋养心肝,加川芎入血分而理气,则归地补而不滞;加姜、枣助参、术入气分以调和脾胃。本方再配以青黛清热解毒,莪术活血化瘀,以达攻补兼施之功。
若偏阴虚者可加麦冬、生地以滋阴。
4、气滞血瘀型:
治法:活血祛瘀,行气止痛。
方药:膈下逐瘀汤。本方主治瘀在隔下,形成积块,或肚腹疼痛,痛处不移。方中五灵脂、当归、川芎、桃仁、红花、丹皮、赤芍均有活血祛瘀之功,佐以乌药、枳壳、延胡索、香附等疏肝行气以止痛,甘草解毒,调和诸药。 气功疗法具有增强体质,强身防病作用。
中药
1、大黄蛰虫丸,2丸,每日2次。用于气滞血瘀型。十全大补丸,2丸,每日2次,用于气血两虚为主型。河车大造丸,2丸,每日2次,用于阴虚型为主者。
2、阿魏化痞膏外敷,用于脾肿大或脾区疼痛者有一定疗效。
(以上提供资料及其内容仅供参考,详细需要咨询医生。)
骨髓纤维化的食疗(以下资料仅供参考,详细需咨询医生)
1.人参炖瘦肉红参或西洋参10克,瘦猪肉少许,加水200ml,文火炖2小时,加盐少许食用,大补元气。
2.乌鸡炖枸杞:干乌鸡半只,枸杞子10克,加水300ml,生姜2片,文火炖2小时,加盐少许食用。
3.黑豆羊肉汤:黑豆一小把,生姜2片,羊肉50克,文火炖2小时,加盐少许食用。
4.黑豆塘虱汤:黑豆一小把,炒香,生姜2片,塘虱鱼1条,洗净,加水1000ml,文火熬1小时加油盐少许食用。
5、元肉黑豆羊肉汤龙眼肉5g黑豆一小把,生姜2片,羊肉50g,文火炖2小时,加盐少许食用。
骨髓纤维化患者饮食宜忌
1、加强营养,多补充蛋白质及各种维生素。
2、可适当多进补肾、养血的食物,如核桃。红枣、花生等。适用于贫血、虚弱等症状及化疗后骨髓抑制者。
3、要注意勿进食过多煎炸、熏烤、过焦、胶制食物。
4、应避免刺激性食物、过敏性食物以及粗、硬食物,有消化道出血患者应禁食,出血停止后给予冷、温流质,以后给予半流质、软食、普食。
一、预防
避免接触放射线及苯,铅等化学物质,因职业需要经常暴露在这些损害性因素下者应严格执行防护措施,日常生活,饮食起居应有规律,劳逸结合,饮食应有节制,尤其要注意勿进食过多煎炸,熏烤,过焦,胶制食物,避免,排除不良情绪的影响,保持乐观,活泼的心理状态,进行适当的体育活动,如缓跑,打太极拳等以通畅气血,调节身心,若患有慢粒,骨髓炎,骨结核等疾病者,应积极,耐心,持久,规范地治疗,防止病情进一步发展变化,尤其强调应用中医药辨证论治以减轻西药的毒副作用,调补身体,可减少继发髓纤。
二、调理
(一)生活调理
适当加强锻炼,增强体质,以减少发生感染的机会,生活起居有规律。
(二)饮食调理
加强营养,多补充蛋白质及各种维生素,可适当多进补肾,养血的食物,如核桃,红枣,花生等,适用于贫血,虚弱等症状及化疗后骨髓抑制者, 资料来源 :医 学 教 育网
1.人参炖瘦肉 红参或西洋参10克,瘦猪肉少许,加水200ml,文火炖2小时,加盐少许食用,大补元气,适用于气虚明显者。
2.乌鸡炖枸杞:干乌鸡半只,枸杞子10克,加水300ml,生姜2片,文火炖2小时,加盐少许食用,滋补肾阴,适用于肾阴亏虚者。
3.黑豆羊肉汤:黑豆一小把,生姜2片,羊肉50克,文火炖2小时,加盐少许食用,温阳补肾,适用于肾阳虚者。
4.黑豆塘虱汤:黑豆一小把,炒香,生姜2片,塘虱鱼1条,洗净,加水1000ml,文火熬1小时加油盐少许食用,温补肾阳,适用于肾阳虚者。
(三)精神调理
保持豁达乐观情绪,树立战胜疾病的信心,培养坚强的意志。
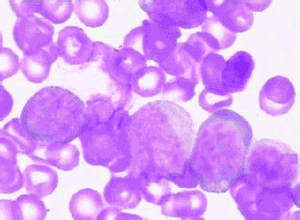
1.血象:大多数患者就诊时均有轻重不等的贫血,晚期可有严重贫血,贫血通常属正细胞正色素型。红细胞的形态有明显的大小不一及畸形,网织红细胞2%-5%。外周血出现泪滴样红细胞、幼红细胞及幼粒细胞或巨大血小板是本病的特征之一。
2.白细胞计数高低不一,早期大部分患者增多,一般在10-30×10^9/L,分类中以成熟嗜中性粒细胞为主,也可见到中幼粒及晚幼粒细胞,少数可见5%以下原粒和早幼粒细胞。嗜酸性和嗜碱性粒细胞也可轻度增多,70%患者粒细胞碱性磷酸酶活性异常增高。
3.血小板计数和功能均有异常,早期血小板可增加,个别可达1000×10^9/L,血小板随病情进展逐渐减少。外周血中可见到大而畸形血小板,偶见巨核细胞碎片。
4.骨髓穿刺涂片及活检:骨髓穿刺术出现“干抽现象”是本病的一个特点,骨髓涂片早期可为增生象,中晚期出现有核细胞增生低下,转为白血病时,原始细胞明显增多。骨髓活检可见到大量网状纤维组织为诊断本病的依据,严重者可见骨质增生,少数患者骨髓网状纤维吉姆萨染色显色不清,需加用银染色。根据骨髓中保留的造血组织和纤维组织增生的程度不同,骨髓病理改变可分为三期⑴早期:全血细胞增生伴纤维组织增生,⑵中期:骨髓萎缩与纤维化。⑶晚期:骨髓纤维化和骨质硬化。
5.染色体和分子生物学检查:目前没有发现特征性染色体变化,少数患者呈三体型染色体异常。
6.X线检查:约有50%患者X线检查有骨质硬化表现,骨质密度不均匀性增加,伴有斑点状透亮区,形成所谓“毛玻璃样”改变,也可见到新骨形成及骨膜花边样增厚,骨质变化好发于胸骨,肋骨,脊椎,肱骨,锁骨,骨盆等,部分患者也有颅骨变化。
7.放射性核素骨髓扫描:患者肝、脾等髓外造血区积累了大量放射核素,出现放射浓缩区,有纤维组织增生的长骨近端、躯干的红髓部位则不能显示放射浓缩区。
8.其它检查:部分患者血清尿酸、乳酸脱氢酶、碱性磷酸酶、维生素B12及组胺均见增高。
常见的并发症有巨脾压迫引起的各种症状,贫血,出血等。