
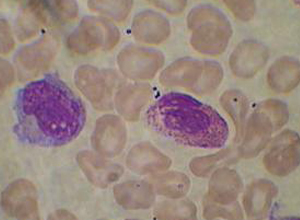
对患脓毒症的病人进行实验室检查时,白细胞计数明显增高,一般常可达(20~30)x109/L以上,或降低、左移、幼稚型增多,出现毒性颗粒。如脓毒症是严重创伤、烧伤、休克、大手术后常见的并发症,也是外科危重患者重要的死亡原因之一。目前研究普遍认为中性粒细胞、淋巴细胞及单核巨噬细胞系统的激活及其释放的内源性介质在创伤后脓毒症病理生理机制中起关键作用。
正常情况下当微生物入侵人体,机体免疫防御系统会作出迅速而恰当的反应;然而,当免疫防御能力缺陷、反应过高或过低,都可以通过内源性致炎物质导致脓毒血症的发生和发展。早期起关键作用的是细胞因子,在内毒素刺激下,单核细胞产生炎症因子如肿瘤坏死因子(TNF)和白介素-1(IL-1),这些炎症因子能促进中性粒细胞与内皮细胞粘附,激活凝血系统,释放大量的炎性介质,包括其它细胞因子、白三烯及蛋白酶等,同时也产生抗炎性介质如IL-6、IL-10等。IL-1和TNF二者有协同作用,具许多相同的生物学效应。
对脓毒血症动物模型研究表明,抑制IL-1和TNF可以改善器官功能并能提高存活率。IL-8能够趋化中性粒细胞,导致炎症迁延不愈。IL-6和IL-10可能起负性调控作用,抑制TNF的产生,增强急性时相反应物质和免疫球蛋白的作用,抑制T淋巴细胞和巨噬细胞的功能。但在众多的临床研究中,仅一项研究提示TNF的浓度改变具生理学效应,可以影响免疫级联反应下游的细胞因子水平。
花生四烯酸代谢产物与脓毒血症的发生及发展有关,动物及临床试验已经观察到,环氧化酶抑制剂(布洛芬)通过抑制上述物质的产生可以降低体温、减慢心率、减少每分钟通气量和纠正乳酸中毒,但并不能降低死亡率。进一步证实血栓烷A2(收缩血管)、前列环素(扩张血管)和前列腺素E2涉及发热、心动过速、呼吸急促、通气功能障碍、乳酸中毒等的发生。
脓毒症是严重创伤、烧伤、休克、大手术后常见的并发症,也是外科危重患者重要的死亡原因之一。目前研究普遍认为中性粒细胞、淋巴细胞及单核巨噬细胞系统的激活及其释放的内源性介质在创伤后脓毒症病理生理机制中起关键作用。
脓毒症主要表现为:
1、骤起寒战,继以高热可达40一41℃,或低温,起病急,病情重,发展迅速;
2、头痛、头晕、恶心、呕吐、腹胀,面色苍白或潮红、出冷汗。神志淡漠或烦躁、谵妄和昏迷;
3、心事加快、脉搏细速,呼吸急促或困难;
4、肝脾可肿大,严重者出现黄疸或皮下出血淤斑等。
实验室检查:
1、白细胞计数明显增高,一般常可达(20~30)x109/L以上,或降低、左移、幼稚型增多,出现毒性颗粒;
2、可有不同程度的酸中毒、氮质血症、溶血、尿中出现蛋白、血细胞、酮体等,代谢失衡和肝、肾受损征象;
3、寒战发热时抽血进行细菌培养.较易发现细菌。 如病情发展,感染未能控制,可出现感染性休克及急剧发展为多器官功能不全乃至衰竭。
脓毒症的临床表现尚因感染致病菌种的不同,存在某些差别。
脓毒症(sepsis)是有全身炎症反应表现,如体温、呼吸、循环改变等外科感染的统称。是病原菌产生的内毒素、外毒素和它们介导的多种炎症介质吸收后,对机体组织造成的损害。当脓毒症合并器官灌注不足的表现,如乳酸酸中毒、少尿、急性神志改变等,则称为脓毒综合征(pyemia syndrome)。若细菌侵入血液循环,血培养阳性,则称为菌血症(bacteremia)。脓毒症和菌血症常继发于严重创伤后的感染和各种化脓性感染,致病菌种繁杂、数量多、毒力强。一般起病急骤,病情重,变化快,常合并器官灌注不足。但应注意相鉴别诊断。
积极治疗原发性感染病灶,合理使用抗生素;对长时间的静脉置管和尿路置管等应加强局部皮肤的清洁和消毒。长期使用糖皮质激素、免疫抑制剂和抗癌药物的病人机体抗病力低,在加强营养,提高身体素质的同时,应做好保护性隔离。