
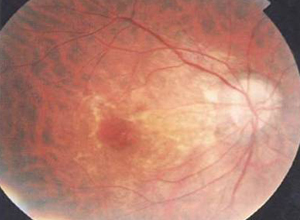
变性性近视出现视盘倾斜与近视弧表现。由于高度近视眼球壁后部向后凸出,视神经斜向进入球内。视盘一侧(大多数为颞侧)向后移位,使视盘在检眼镜下失去正常的略呈竖椭圆形而成显著的竖(或横向、斜向)椭圆形,甚至如簸箕状。与其向后移位侧相连接处有新月形斑,称为近视弧(conus,或伸展性近视弧,extensive conus)。近视弧对侧视盘缘略呈棕色、境界模糊、嵴状隆起的向上牵引弧(supertraction conus)。伸展性近视弧内侧白色,为巩膜暴露,外侧为浅棕色,为色素上皮层消失、脉络膜暴露所致。近视弧外侧境界清楚,但往往与后极部萎缩区连成一片。近视弧在大多数病例位于视盘颞侧,亦有位于颞上或颞下方。更为少见的是位于鼻侧或下侧,前者称之为逆向性近视弧(inversive conus);后者称为Fuchs弧(Fuchsconus)。当颞侧近视弧向外、向上、向下不断延伸时,可以环绕于整个视盘周围,是为视盘周围脉络膜视网膜萎缩(circum papillary chorioretinal atrophy)。
(一)发病原因
遗传已被确认为主要因素。其遗传方式有常染色体隐性遗传,也有显性及X-性连锁遗传,且具有高度遗传异质性。除遗传外,后天环境如全身健康状况、生活环境、个人习惯、长期从事近距离用眼工作等,均可助长近视程度的加深。
(二)发病机制
本病的发病机制极为复杂。巩膜延伸,特别是后部巩膜延伸、变薄,是轴性近视发展为高度近视的关键,也是变性近视的病理基础。巩膜之所以延伸,观点不一,有机械的和生物学的2种学说,后者在近期研究中,有人认为是由某一或某些基因变异,导致对巩膜胶原蛋白合成失常的结果。眼底变性发生原因,亦无定论。从现有资料来看,很可能是在巩膜过度延伸变薄的基础上,视网膜早期衰老和脉络膜循环障碍所致。
视力减退,不能满意矫正。视力减退的原因,系视网膜神经上皮层的广泛萎缩。黄斑出血可使视力突然进一步损害。Fuchs斑及黄斑萎缩斑形成后,引起视力不可逆性恶化。玻璃体液化混浊产生飞蚊症。玻璃体有不完全后脱离时,可因视网膜受到不全脱离处的牵引而发生闪光感。
1.豹纹状眼底(tigroid fundus) :整个眼底略呈暗灰色,加上脉络膜因弥漫性萎缩,毛细血管层及中血管层血管减少或消失,橘红色大血管层血管暴露,使眼底呈豹皮样。
2.视盘倾斜与近视弧: 由于高度近视眼球壁后部向后凸出,视神经斜向进入球内。视盘一侧(大多数为颞侧)向后移位,使视盘在检眼镜下失去正常的略呈竖椭圆形而成显著的竖(或横向、斜向)椭圆形,甚至如簸箕状。与其向后移位侧相连接处有新月形斑,称为近视弧(conus,或伸展性近视弧,extensive conus)。近视弧对侧视盘缘略呈棕色、境界模糊、嵴状隆起的向上牵引弧(supertraction conus)。伸展性近视弧内侧白色,为巩膜暴露,外侧为浅棕色,为色素上皮层消失、脉络膜暴露所致。近视弧外侧境界清楚,但往往与后极部萎缩区连成一片。近视弧在大多数病例位于视盘颞侧,亦有位于颞上或颞下方。更为少见的是位于鼻侧或下侧,前者称之为逆向性近视弧(inversive conus);后者称为Fuchs弧(Fuchsconus)。当颞侧近视弧向外、向上、向下不断延伸时,可以环绕于整个视盘周围,是为视盘周围脉络膜视网膜萎缩(circum papillary chorioretinal atrophy)。
3.黄斑出血与Fuchs斑: 黄斑出血为脉络膜(新生血管或无新生血管)的出血。暗红色,一般为圆形,大小及数量不定。多见于黄斑或其附近视网膜血管下方。同一位置反复出血,可使色素增生而导致Fuchs斑形成。
典型的Fuchs斑呈圆形或椭圆形,境界清晰,微微隆起。大小为0.3~1PD,黑色,有时在黑斑的边缘可见出血。病变过程中,黑斑可以扩大或缩小,形态与颜色亦可有所改变,甚至分解成散在的色素点,但不会完全消失。
Fuchs斑见于单眼或双眼,也偶有在一眼的眼底中见到2个黑斑。
4.后极部萎缩斑及漆裂纹样损害:脉络膜视网膜萎缩斑呈白色或黄白色。圆形或地图状。大小、数量不等,孤立或融合成大片。大片萎缩斑可与视盘周围萎缩连接,成为包括视盘和黄斑在内的巨大萎缩区。萎缩斑内或其边缘常有色素堆积,有时还可见到残留的脉络膜大血管。黄斑萎缩及其附近,常可见到分支状或网状的白色或黄白色线条,线条与眼底血管样线条(angioid streaks in the fundus)相似,宽窄不一,边缘不整齐或呈锯齿状,类似旧漆器裂纹,故称漆裂纹样损害(lacquer crack lesion)。
漆裂纹样损害好发于黄斑及视盘至黄斑之间,是该处Bruch膜皲裂处色素上皮萎缩所致,FFA为透见荧光。
5.黄斑囊样变性与黄斑裂孔: 检眼镜下,黄斑可见一个境界清楚的圆形红斑,直径为1/3~1/2PD。红斑周围邻接处视网膜稍带灰色,如果伴有局限性脱离其周围有反光圈。裂隙灯显微镜下,若为囊样变性,则光切面有一菲薄的前囊壁切线;若为裂孔,则此线中断。裂孔外壁切线与周围视网膜面切线有错位。
6.后巩膜葡萄肿: 眼球后段巩膜过度延伸,后极部可发生局限性扩张,形成后葡萄肿(posterior staphyloma)。检眼镜下后葡萄肿如皿状或火山口状凹陷,边缘可为斜坡形,亦可急剧陡峭,视网膜血管在边缘处呈弯曲爬行。后葡萄肿底部与其边缘部的屈光度相差颇大,这种屈光度的差异,是诊断后葡萄肿的一个重要依据。
7.周边部视网膜囊样变性及格子样变性: 常见于锯齿缘附近,充分扩瞳后用双目间接检眼镜或三面镜检查较易发现。囊样变性呈圆形或类圆形红色。在视网膜灰白色萎缩病灶的背景衬托下,境界清楚。萎缩性病灶周围,还有交叉成网状由视网膜末梢小血管白线化形成的白色线条,称为格子样变性(lattice degeneration)。囊样变性破裂,形成视网膜裂孔。
8.玻璃体液化混浊: 玻璃体凝胶体解聚液化,有些部分浓缩成灰白色膜样或条索状混浊。在裂隙灯显微镜光切面检查下,混浊物飘浮于玻璃体腔内。玻璃体液化可引起玻璃体前、后脱离,以后脱离为多见。
根据病人近视的发展过程及近视程度,同时根据眼底的典型改变,确诊并不困难。
高度近视黄斑病变根据其高度近视眼史,眼底有典型的豹纹状,视盘近视性弧形斑和黄斑的典型变性改变,诊断并不困难。但有时要与眼弓形虫病,尤其静止期或先天性者区别。眼弓形虫病虽属葡萄膜炎,但往往无前部炎症,仅有后部葡萄膜的病变,好发部位也位于后极部,在静止期或先天性可仅表现为黄斑区陈旧萎缩性圆形病灶,其周围可伴有色素沉着,类似高度近视的萎缩性病灶。但弓形虫病患者有猫、狗等动物接触史,另外可用皮肤实验和血清学试验证明。最后还可用诊断性治疗。眼弓形虫病对磺胺、米诺四环素(minocycline)、克林霉素(clindamycin)联合激素治疗,可有显著疗效。
在老年人,高度近视黄斑病变表现为伴有脉络膜新生血管的机体瘢痕时,要与老年性黄斑变性鉴别。一般前者脉络膜新生血管膜较小且近中心,而后者常伴眼底动脉硬化或高血压性改变。且除了盘状瘢痕外,还可有早期老年性盘状病变的改变,如单个或融合的玻璃膜疣、色素上皮浆液性或出血性脱离等改变。
1.矫正屈光不正: 以最低度数而达到最好的视力为最适宜。但有时度数太高,患者戴镜后不适,则需适当减少度数,保持较好的视力而患者又可接受,以缓解过度集合引起的视疲劳。除了配戴眼镜外还可用角膜接触镜矫正,以减少由戴眼镜造成的视物变小与变形,也可扩大视野。放射状角膜切开以及近来发展的准分子激光可用来矫正近视,但对高度近视的矫正还有待进一步研究。
2.视觉卫生的宣传教育: 好的用眼习惯极为重要。如不要躺着或走动时看书、在做近距离工作时照明要适当,不能过暗或过强,光线最好从左上方照入,坐姿要端正,头距离视物不能过近,一般33cm。每次看书时间不要过长,一般1次持续45min~1h为宜,在休息时双眼向远望,使眼放松休息。可配合做眼保健操以缓解视疲劳。这些视觉卫生教育在青少年尤为重要。
3.加强身心健康的教育: 这尤其在青春发育期,要有好的饮食习惯,不能偏食或暴饮暴食。适当户外锻炼,充足的睡眠,以保护身体健康、精神饱满的学习或工作,从而有利于视力的发育。