卡斯钦-贝克病(Kaschin-Bek disease)即大骨节病,是一种地方性软骨骨关节畸形病,是以软骨坏死为主的变形性骨关节病。多发生于儿童和少年,主要侵犯儿童和青少年的骨骼与关节系统,导致软骨内成骨障碍、管状骨变短和继发的变形性关节病,致管状长骨发育障碍,关节增粗、疼痛,肌肉松弛、萎缩和运动障碍。患者以身材矮小,短指、关节畸形、步态异常(呈典型跛行,鸭步)等为特征。本病尚有“矮人病”、“算盘子病”,“柳拐子病”等之称。
-
挂什么科:儿科 儿科综合
-
需做检查:抗骨骼肌抗体 抗心肌抗体 淋巴细胞转化率 尿肌酸 尿羟脯氨酸 靶形红细胞 四肢的骨和关节平片
-
治疗方法:药物治疗 对症治疗 中医治疗 手术治疗 支持性治疗
-
常用药物:暂无相关信息
-
一般费用:根据不同医院,收费标准不一致,市三甲医院约(1000 ——5000元)
-
传染性:无传染性
-
治愈周期:3-6个月
-
治愈率:55%
-
患病比例:0.005%
-
好发人群:儿童
-
相关症状:
-
相关疾病:
本症具有明显的地方性,发病后病程长,发展相对缓慢,少则2~3年,多则数年,数十年。
1.自觉症状 多数病人,发病初期无明显症状,常在不知不觉中手指关节或肘关节已经增粗或弯曲,部分病人在发病初期感到虚弱,容易疲乏,食欲不振,肌肉酸痛,四肢有蚁行,麻木等异常感觉或出现痉挛,晨起后四肢关节发紧,疼痛及感觉异常,行走和下蹲困难。
2.查体所见 根据临床所见可分为3期或3度:
(1)轻度或早期:手指关节稍有增粗,手指向掌侧轻度弯曲,指末节呈鹅头状下垂。
(2)中度或进展期:关节增粗,变形,运动障碍和肌肉萎缩,始见于手指,足趾和踝,腕,掌指关节,继之可见于肘,膝关节,少数病人关节内游离体可引出摩擦骨或引起关节绞锁与剧痛。
(3)重度或晚期:肩关节,髋关节及脊椎关节均可出现增生变形及运动障碍,四肢肌肉萎缩,短指短肢明显,关节可出现脱位或半脱位,身材矮小,下蹲困难,代偿性腰椎前突,步态摇摆如“鸭步”。
最初原苏联学者提出本病由1种或几种元素过多,不足或不平衡所引起,早期曾认为与水,土中钙少及锶多,钡多有关,后来又主张因病区水土和主副食中含磷,锰过多而致病,这些都未能从病人体内或实验研究中找到确切根据。
我国科学家发现大骨节病与环境低硒有密切关系:
①我国本病病区分布与低硒土壤地带大体上一致,大部分病区土壤总硒量在0.15mg/kg以下,粮食硒含量多低于0.02mg/kg;
②病区人群血,尿,头发硒含量低于非病区人群,病人体内可查出与低硒相联系的一系列代谢变化;
③病区人群头发硒水平上升时,病情下降;
④补硒后能降低大骨节病的新发率,促进干骺端病变的修复。
但也有一些重要事实不支持低硒是本病的病因:
①有些地区低硒,并不发生大骨节病,如陕西的榆林,洛南以及四川,云南一些克山病病区;有些地区硒并不很低,却有本病发生,如山东的青州,山西的左权,霍县,陕西的安康,青海的班玛等;
②补硒后不能完全控制本病的新发;
③细胞培养表明,软骨细胞生长对硒并无特殊需要;
④低硒的动物实验不能造成类似本病的软骨坏死。
目前,比较多的人倾向于认为低硒只是本病发病的一种条件因素。
饮水中有机物污染(25%):在我国许多病区,民间早就把本病起因归之于水质不良,日本学者泷泽等人研究饮水中植物性有机物与大骨节病的关系,认为有机物中的阿魏酸或对羟基桂皮酸可能为致病因素。
我国在1979~1982年的永寿县大骨节病科学考察以及在其他一些地区的检测,发现水中腐殖酸总量和羟基腐殖酸含量与大骨节病患病率呈正相关,与硒含量呈负相关;病区土壤腐殖酸含量普遍,显著高于非病区,对病区饮水中有机物的分离鉴定表明,病区与非病区腐殖酸结构的核心部分无明显差异,小分子有机物如酚醌类,含硫和氮的苯丙噻唑类化合物在病区饮水中较多出现,用电子自旋共振(ESR)进行检测,发现病区饮水中有明显的自由基信号,其浓度显著高于对照非病区;病区饮水中自由基浓度与腐殖酸含量呈线性相关关系,有的研究者认为饮水中有机物污染产生外源性自由基(半醌自由基),增多的自由基进入人体可损伤软骨细胞。
迄今有关饮水中有机物污染与大骨节病发病的关系,尚缺乏充分的流行病学和实验研究资料支持。
真菌毒素 (25%):早在1943~1945年间原苏联学者提出,病区谷物被某种镰刀菌污染并形成耐热的毒性物质,居民因食用含此毒物的食物而得病,20世纪60年代以后,我国学者杨建伯等在这一方面进行了大量工作,近年来在T-2毒素方面取得了以下主要进展:
①用ELISA法检测病区病户主食面粉,玉米粉中的T-2毒素,发现其含量明显高于非病区市售面粉,玉米粉;各地采集的大米,小米,黄米等粒状食粮均没有或仅检出痕迹量T-2毒素;
②用禾谷镰刀菌接种非病区玉米制备菌粮,按10%比例掺人正常饲料,喂雏鸡5周出现膝关节骺板软骨带状坏死;从该菌粮中检出了T-2毒素和HT-2毒素(T-2毒素的代谢产物),直接应用T-2毒素纯品,按100μg/kg体重掺入饲料喂养雏鸡5周,出现膝关节软骨的明显退行性改变。
国内其他单位也在真菌毒素与大骨节病关系方面开展了一些工作,目前各个病区谷物中的优势真菌不同,还缺乏一致性的致病真菌及其毒株,粮食中真菌毒素的检测结果也不尽一致,另外,由于技术方法的限制,现在还未能从大骨节病病人体内检出T-2毒素及其代谢产物。
实验动物模型研究 (5%):为了探讨病因与发病机制,多年来国内外许多学者都致力于本病实验动物模型的研究,我国研究者一般都以软骨损害作为判定动物模型的基本形态学指标,但以往用大白鼠或狗所做的实验,在骺板和关节软骨所看到的多是散在性软骨细胞坏死,基质变性,较小的无细胞区等缺乏特征的轻度改变,和对照组相比缺乏质的差别,因而难以判断其价值,近年来比较成功的是在恒河猴用病区粮,水所进行的实验,在饲以病区水或粮6个月或18个月后,大部分猴的关节软骨和骺板软骨深层出现灶状,带状坏死及坏死后的一系列继发变化。
基本上重现了大骨节病的病理发展过程和主要病变特征,实验结果提示病区水和粮中都有致病因素存在;这类致病因素对实验动物的致病作用并没有随该病区病情减轻而变弱。
迄今未能证明动物界存在自然发生的大骨节病,以往所称病区家畜或狗的关节肿大,跛行,与人类大骨节病均相距甚远,国外提到可与本病相比拟的有2个:
①家畜的骨软骨病(osteochondrosis):这种病在关节软骨和骺板软骨可出现坏死和可发展为继发性骨关节病等方面与大骨节病相似,但其最典型改变是软骨细胞分化障碍和局部肥大软骨细胞堆积,大骨节病虽可见骺板厚薄不均,但现有材料并未证明在软骨坏死之前,都先有肥大软骨细胞堆积作为基础,
②鸟类的胫骨软骨发育不良(tibial dyschondroplasia):其基本病变是骺板软骨基质不能钙化,软骨内化骨停止,虽然有时被人认为相当于家畜的骨软骨病,但由于没有软骨坏死,且关节软骨不受累,因而和人类大骨节病并无共同之处。
(二)发病机制
1.直接从病区,病户及当地市售的谷物(玉米和小麦)中检出大量T-2毒素(单族孢霉族镰刀菌毒素),用T-2毒素纯品按100μg/d剂量掺入正常饲料喂养雏鸡,雏鸡骺板软骨坏死,发生软骨关节病,其病变特征与哺乳动物软骨关节病有相似之处,本病主要发生在幼年动物,关节软骨及骺板软骨出现选择性坏死,发生分离性骨软骨炎,继而软骨关节变形,现已阐明T-2毒素对机体各组织器官的作用机制是抑制蛋白质和DNA的合成,导致骨细胞坏死,实验病理研究证明,T-2毒素所致的关节软骨坏变部位在细胞生长迅速增殖转向肥大的过渡带,与人类大骨节病变所见的骺板软骨深层改变在本质上是相同的,T-2毒素引起的软骨细胞损伤,主要是细胞膜系统的损伤,线粒体肿胀,内质网扩张,这是由于膜的通透性改变,胞内离子和水的平衡紊乱,细胞发生水肿所致,线粒体损伤必然影响其能量供应功能,因而使细胞代谢发生障碍,软骨细胞膜结构损伤是软骨细胞坏死前早期超微结构变化的主要特征,进一步损伤则必将导致软骨细胞坏死,这一学说认为,大骨节病的致病因子是病区粮食中污染的镰刀菌产生的T-2毒素,其载体是病区的小麦(面粉)和玉米,而不是大米,其相关因素是病区特有的自然,社会和生活环境等。
无论从宏观或微观化学环境都证明,大骨节病病区人群处于低硒生态环境中,即病区生态学物质含硒量,从水,土,粮到人发,血中含量,显著低于非病区,补充硒能有效地纠正病区儿童硒营养水平,促进干骺病变的修复,硒及其化合物是一种抗氧化剂,含硒的谷胱甘肽过氧化物酶,可催化脂质氢过氧化物和过氧化氢的还原分解,防止其对细胞膜的损害,保持细胞膜的完整性和稳定性,组织缺硒,抗氧化能力降低,除引起细胞膜系统的氧化损伤外,亦可导致蛋白质,核酸等的自由基损伤,以致组织酶活性降低,胶原蛋白变性和DNA量减少等,儿童血浆巯基(即血浆总巯基,非蛋白巯基和蛋白结合巯基)减少与硒的缺乏有关,提示患儿体内抗氧化防御系统受损。
研究认为硒对T-2毒素有拮抗作用(包括其他镰刀菌毒素),可减轻脂质过氧化损伤,由于硒是谷胱甘肽过氧化物酶的组成成分,它能参与许多生物学过程,保护机体免受一系列外来化合物的损害,硒的抗氧化作用主要表现在抑制过氧化反应,分解过氧化物消除有害的自由基,修复细胞膜分子的损伤等,另因T-2毒素主要影响肝细胞ATP含量,而硒对T-2毒素引起的肝脏内ATP减少有保护作用,可保护肝细胞线粒体膜,微粒体膜和溶酶体膜免受损害,这些作用仍需深入研究证实,低硒和大骨节病的关系目前仍有争论,经调查发现低硒地区内有非病点,而高硒地区内有病点存在,一方面发现本病早期病变程度与硒水平之间有明显的剂量效应关系,另一方面在3种不同类型(即中度活跃,轻度活跃和相对静止期)的病区投硒1~3年,每年都有1%以下的干骺端病的新病例和4%以下骨骺新病例,而且发现发硒的含量与X线干骺端病变无直接关系,从多年硒防治的效果看,用X线片干骺端好转率来衡量,投硒组与对照组相比净好转率多数在10%~30%,所以不能说这种病是单纯缺硒引起,这种病还与锰,磷,锌等多种元素缺乏有关,有待进一步研究证实。
改用深水井,饮用开水者,大骨节病的发生率明显降低,改水可以预防控制大骨节病的发生,使患者病情减轻或相对稳定,改水后病区儿童的丙氨酸氨基转移酶,乳酸脱氢酶,碱性磷酸酶等的活性下降,与改水前相比有显著意义,所以认为大骨节病与水中有机物中毒有关,也有人研究认为大骨节病的发生与饮水无关,故仍需进一步研究。
2.软骨损害的发生机制 我国研究者主要有以下3种见解:
一种意见认为,本病软骨损害的生物化学基础是硫代谢障碍,硫酸软骨素(Chs)是软骨基质的重要成分,持这种见解的研究者发现本病病人尿中Chs的排泄量增加,硫酸化程度降低,分子量变小,尿中各种氨基多糖的比例失调,他们认为这些变化提示有硫的利用障碍,体内Chs的硫酸化受肝,肾等脏器产生的硫酸化因子(SF)所调控,他们发现本病儿童患者血清SF活力明显低于当地健康对照儿童,后者又低于非病区对照儿童,他们认为硫代谢障碍是SF活力降低的结果,本病的致病因素是通过干扰SF的生物功能而引起一系列软骨损害的。
另一种意见认为,细胞的膜缺陷状态是构成本病发病的生物化学基础,他们发现本病患儿红细胞的膜脂组成中磷脂减少,胆固醇/磷脂的分子比增加,在磷脂中又以磷脂酰胆碱(PC)降低为主,鞘磷脂(SM)变化较小,SM/PC的分子比升高,这些变化意味着生物膜的老化,上述情况同样也见于本病患儿尸检材料的软骨分析中,他们认为生态环境低温,低硒和食物单调(磷脂摄入不足)的共同作用,导致膜系统脆弱和抗氧化能力降低而发病。
还有一种意见认为,外源性自由基既可引起软骨细胞坏死,又可导致软骨细胞代谢异常,后者将合成和分泌富含Ⅰ型胶原的异常基质,发生速度快,粒度小,结晶度低的异常矿化,从而引发本病的病理化学过程,用病区粮,水饲养小鼠,发现软骨基质中Ⅰ型胶原增多,Ⅰ型/Ⅱ型之比增加。
上述氨基多糖,胶原和细胞膜系统的变化,都为探讨软骨损害的发生机制提供了有益线索,但对于解释病因如何选择性作用于软骨的特定部位和启动一系列特征性改变,还存在较大距离。
3.病理 本病以侵犯骨关节系统为主,其他组织和系统,如肌肉组织,内分泌腺,消化系统,循环系统也可受累,病变性质一般均以营养不良退行性变为主,主要侵犯软骨内化骨型骨骼的透明软骨部分(如四肢骨),病变呈对称性,关节增粗,呈短肢畸形,通常负重大,活动多的关节受累最重,软骨组织的病理改变主要有以下两种:
(1)软骨的基本病理变化:首先侵犯骨骺软骨板,其次累及关节面软骨,出现骨骺弯曲,厚薄不均,软骨细胞排列不齐,骨化紊乱及生长延迟,停顿等现象,骨髓的毛细血管侵入软骨板深层,常将部分软骨带隔断或分割为软骨岛,这是本病的特点,有时在部分软骨带的基质内可发生钙化,构成横行骨梁,这些现象可致骨的生长停顿或延迟,骨骺软骨板的软骨基质亦软化,该处软骨细胞可完全消失,附近的软骨细胞则聚集成团。
本病主要累及软骨内成骨的骨骼,特别是四肢骨,表现为透明软骨的变性坏死及伴随的吸收,修复性变化,软骨细胞常见凝固性坏死,细胞核固缩,碎裂,溶解消失后,残留红染的细胞影子(图5),进而残影消失,基质红染,成为灶状,带状的无细胞区,坏死区还可进一步崩解,液化,坏死灶周围存活的软骨细胞常有反应性增生,形成大小不等的软骨细胞团(图6),在邻近骨组织处,坏死部位可发生病理性钙化;初级骨髓的血管和结缔组织侵入坏死灶内,出现机化,骨化,最终为骨组织软骨坏死以累及成熟中的软骨细胞(肥大软骨细胞)为主,呈现近骨性分布,坏死扩大时,也会波及其他层次的软骨细胞,坏死灶常为多发性,大小不一,呈点状,片状或带状。
(2)骺板软骨病变:骺板软骨的坏死主要发生于肥大细胞层,重者可贯穿骺板全层,骺板深层发生坏死后,该部由干骺端来的血管不能侵入,正常的软骨内成骨活动停止;但坏死灶上方存活的增生层软骨细胞还能继续增生,分化,导致骺板的这一局部增厚,在坏死灶的近骨边缘常发生退行性钙化,并可沿坏死灶的干骺端沉积骨质,形成不规则的骨片或横骨梁,表示正常骨化过程停顿,而骺板的其他部分成骨活动仍在继续,因而造成骺板的厚薄不均和骨化线的参差不齐。
当坏死灶贯穿整个骺板时,由骺核和干骺端两个方向进行坏死物的吸收,机化和骨化,终于导致骺板提前骨性闭合,该管状骨的纵向生长早期停止,造成短指(趾)或短肢畸形。
骺板软骨病理与X线变化的对应关系参看表1。
由于干骺端血管丰富,骺板软骨坏死后的吸收,机化和骨化发展较为迅速,因而其X线影像在较短时间(数月至1年)内可明显加重或好转愈复。
(3)关节软骨病变:关节面软骨也以同样的营养不良性病变开始,渐渐发生软骨破坏,关节面粗糙不平,常发生软骨溃疡,影响关节活动,诱发疼痛,部分软骨可脱落构成“关节鼠”,重症者,关节软骨边缘部增殖而呈盘状隆突,其后常有化骨,因而关节部变粗大,滑膜也有绒毛状增殖,绒毛脱落可成为游离体,软骨周围的滑膜也常肥厚,可构成软骨及赘骨,而致骨端更增大,边缘不规则,此外,骨质常呈普遍疏松,骨小梁破坏,吸收,可形成空泡和囊肿样结构,并可伴有增生性改变,骨质明显变薄,可疏松呈海绵状,骨髓腔扩张,髓内常出现坏死灶和空泡,肌肉,脏器和内分泌腺均伴有以营养不良性退行性变为主的病变。
和骺板软骨的坏死灶一样,关节软骨的病变也呈近骨性分布,即首先是深层成熟中的软骨细胞受累,常形成典型的带状坏死,由于此部坏死物质的吸收较为缓慢,坏死存在时间较久,故坏死灶周边部增生的软骨细胞团往往更引人注目,在较大的坏死灶当坏死物质崩解,液化后,形成裂隙或囊腔(图8),在重力和摩擦等机械作用下,其表层软骨组织易成片剥落(分离性骨软骨炎),形成关节游离体(关节鼠),而局部关节面则留下大小不等的溃疡,重者病变部关节软骨可全层破坏消失,造成大片骨质裸,在关节面的边缘部分,与软骨坏死相伴随常有软骨增生反应,导致关节边缘部分增厚(图10),且可骨化而形成骨性边缘增生物,由此而引起患者骨端增大,关节变形和活动受限,后期关节滑膜结缔组织增生,钙化和骨化,更加重了关节粗大,由于关节软骨的变性坏死,崩解剥落和修复增生等过程反复进行,以致晚期病例表现为变形性关节病的改变,但从未见发生骨性关节强直,用单克隆免疫组化法显示,关节软骨表层的Ⅱ型胶原表达减少,Ⅰ型胶原增多;增生的软骨细胞团有Ⅰ,Ⅱ,Ⅲ,Ⅵ型胶原表达。
本病关节软骨病理与X线变化的对应关系参看表2。
关节软骨坏死的吸收机化只能从骨板壳的正常缺口处开始,修复反应相对较弱,病变发展较为缓慢,因此,在X线下关节面(骨端)的病变往往比干骺端的病变显影较晚,修复过程发展缓慢,历经较长时间而变化甚微。
如果病人来自本病流行地区,呈明显的慢性,对称性关节粗大变形,身材矮小,诊断不难,在流行区内,如发现儿童关节疼痛,活动不灵,痉挛或有摩擦音等现象,应首先想到本病,可进一步作骨关节X线检查,尤其是手指的X线检查,以便及早确定诊断,实验室检查对本病仅有辅助诊断作用。
根据多年的研究和实践经验,我国于1995年制定了本病的诊断标准。
1.诊断原则
根据病区接触史,症状和体征以及手骨X线拍片所见手指,腕关节骨关节面,干骺端临时钙化带和骺核的多发性对称性凹陷,硬化,破坏及变形等改变可诊断本病,X线指骨远端多发对称改变为本病特征性指征。
2.诊断及分级标准
(1)严重程度诊断:
①早期:
干骺未完全愈合儿童,具备以下4项中A.,C.或B.,C.或B.,D.或只有C.者,诊断为早期。
A.手,腕或踝,膝关节活动轻度受限,疼痛。
B.多发对称性手指末节屈曲。
C.手,腕X线片有骨关节面或干骺端临时钙化带或骺核不同程度的凹陷,硬化,破坏,变形。
D.血清酶活性增高,尿肌酸,羟脯氨酸,黏多糖含量增加。
②Ⅰ度:在早期改变基础上出现多发对称性手指或其他四肢关节增粗,屈伸活动受限,疼痛,肌肉轻度萎缩,干骺端或骨端有不同程度的X线改变。
③Ⅱ度:在Ⅰ度基础上,症状,体征加重,出现短指(趾)畸形,X线改变出现骺线早闭。
④Ⅲ度:在Ⅱ度基础上,症状,体征,X线改变加重,出现短肢和矮小畸形。
(2)活动型和非活动型诊断:干骺未完全愈合的大骨节病儿童,具备以下任何一项则诊断活动型,否则为非活动型。
①手,腕X线片呈现干骺端临时钙化带增宽,硬化,深凹陷。
②血清酶活性增高,尿肌酸,羟脯氨酸,黏多糖含量增加。
与小儿风湿,类风湿性疾病相鉴别,实验室等检查结果可助鉴别。
小儿卡斯钦-贝克病西医治疗
大骨节病的病因不明,目前尚无特效的药物治疗,因此,关键是预防、早期发现、早期治疗及控制病情进展。
1、一般治疗 大骨节病的早期治疗包括采用改换水粮,增加主食中大米和豆类比例,配合促进生长发育、具有解毒和抗氧化作用的药物,
2、抗氧化药物 主要有亚硒酸钠、硒酵母、高硒鸡蛋、维生素E、维生素C、硫酸软骨素钠等。亚硒酸钠的服法可为每周一次,5岁以下0.5mg,6~10岁1.0mg,10岁以上2.0mg。1个疗程为1年。
3、补硒 对大骨节病活跃重病区的儿童可采用普食硒盐、加服适量硒片的方法,进行防治效果的X线观察。每年拍摄X线手片,同时定期检测儿童发硒含量;用X线阳性检出率及干骺端病变转归修复率作判定依据。
4、晚期治疗 晚期病例的治疗原则是减轻疼痛、保护关节功能。药物方面可选用阿司匹林、保泰松及吲哚美辛(消炎痛)等。
5、物理疗法 关节疼痛,肌肉挛缩,运动障碍者采用物理疗法。
6、手术 晚期重症关节畸形者,酌情采用手术矫形,或切除增生的赘生物与关节内游离体。
预后
当疾病尚在前驱或为第Ⅰ度时,如能离开流行区,疾病常可不再发展,而且日趋恢复。至疾病第Ⅱ度时,如骺板不继续钙化或骨化,范围不扩大,预后仍好。达第Ⅲ度时,骺板已骨化,则很难恢复。本病对生命无直接威胁,可活到老年,对两性的生殖能力也无明显影响,但对劳动力的影响甚大。
小儿卡斯钦-贝克病中医治疗
当前疾病暂无相关疗法。
以上提供资料及其内容仅供参考,详细需要咨询医生。
注意平时的饮食,注意生活习惯,多补充体内缺少的营养。
根据目前对本病病因学的认识,仍主张开展综合性的预防措施,包括:
改善水,粮质量 鉴于研究显示病区水,粮与发病有关,特别是粮食中镰刀菌污染严重,改水,换粮或提高谷物的质量,是群防群治本病的主要措施,黑龙江省有关地区的10年防治经验,说明本法有效。
(1)改水:水质的改良可从两个方面着手:
①加药改水,如加入卤碱,硫酸钠,硫磺,石膏或草木灰浸出物等;
②净化水质,如打深井,引泉水,饮用过滤水或开水等,针对病区居民饮水矿化度较低,自然污染较重的情况,应努力改良水质,有条件的地方可依据当地水文地质条件打深井,或引水质好的泉水入村,应加强对饮水水源的保护,防止污染,水质不良,有机物含量高者可因地制宜修建滤水设施,集中滤过,统一供水。
(2)换粮:将病区居民的口粮由病区自产谷物改换国库粮或改旱田为水田,改主食玉米为大米,可使本病的病情得到基本控制,研究认为病区自产谷物(玉米,小麦)镰刀菌污染严重,但稻谷的壳使大米隔绝了污染而不致病,但大面积防治采用换粮或改主食为大米,常受客观条件的限制,有的建立儿童食堂,使易患幼儿,少儿进食非病区粮或主食大米。
(3)护粮:通过改善收割条件,提高谷物质量,减少致病物质进入人体,降低发病率,具体措施包括在谷物收割期间,改善农业操作,提高机械化水准,减少谷粒接触土壤而污染的机会,提倡割,运,打,凉四快,严格控制入库谷物的水分在15%以下,改善贮存条件等。
1.一般常规检查 血象一般正常,可有生化代谢异常:
(1)病人的血,尿,头发中的硒,维生素E和谷胱甘肽过氧化物酶的活性等偏低。
(2)血中乳酸脱氢酶,丙氨酸氨基转移酶,肌酸激酶,α-羟丁酸脱氢酶和碱性磷酸酶的活性增高。
(3)红细胞膜磷脂总量减少,其中卵磷脂明显减少,神经磷脂有所增加,胆固醇/磷脂与神经磷脂/卵磷脂之比值均升高,红细胞脆性增加,流动性降低,抗氧化和抗溶血能力降低,红细胞脂质过氧化产物增加等。
(4)尿中尿肌酸,尿羟脯氨酸,尿黏多糖及尿总硫增高,肌酐减少,这些生化代谢改变可发生在X线改变之前,流行病学观察证实,在流行区人群监测中,上述指标可用于早期诊断,并可作为反映病情活跃程度的参考。
肝肾功能大多在正常范围,免疫功能一般低下,如E-玫瑰花环形成率,T淋巴细胞转化率和C3均偏低,肾上腺皮质应激储备功能也趋减退。
2.与骨,软骨代谢有关的检查 大骨节病除骨软骨损害和骨骼肌萎缩外,其他组织脏器迄今尚未证明有何规律性改变,对于软骨及继发的骨质改变,目前还缺乏可靠的,简便易行的实验室检测手段,另外,本病已形成的骨骼病变可延续终身,早年研究者对本病所做的一些实验室检查,其所见究竟哪些是本病所固有的,哪些是继发反应或合并其他疾病的结果,也不易分辨,近年来有些检查是为研究发病机制而进行的,对观察群体有其意义,应用于个体价值不大,这里介绍近年来的一些主要研究结果。
(1)血浆碱性磷酸酶(ALP)活性升高,特别是X线有典型改变的大骨节病儿童较病区健康对照和非病区健康对照均有显著增高,在没有明显肝,肾等脏器损害的情况下,ALP主要来自骨骼,反映成骨细胞功能活跃。
(2)尿中羟赖氨酸明显增高,且随X线所反映的病情加重而上升,但同样为胶原降解产物的羟脯氨酸变化却不太规律,有的报告中尿羟脯氨酸在活跃重病区有增高趋势,有的报道则相反。
(3)尿中硫酸软骨素(Chs)的排泄量升高,反映软骨基质的分解增多,Chs的硫酸化程度降低,用醋酸纤维素薄膜电泳法查出病人尿中Chs的电泳迁移率明显变大,说明Chs的分子量变小。
(4)血液硫酸化因子活力低下(见前文)。
3.与肌肉代谢有关的检查 由于本病病人骨骼肌萎缩出现较早,故很早就有人测定反映肌肉代谢的一些成分,早年和近年检测的结果大同小异,基本变化是血中肌酸,肌酐含量减少,尿肌酸含量明显升高,尿肌酐偏低或变化不显著。
4.红细胞形态与功能改变 在光镜下,本病患儿血中靶形红细胞出现的频率增多,在扫描电镜下,变形的红细胞(棘状细胞和口状细胞)增多,这些都提示本病的红细胞膜有结构与功能的异常,前面我们已谈过本病患儿红细胞膜的总磷脂量减少,磷脂中各种组分的比例失常,表明红细胞膜的脂质双层结构有一定改变,在功能方面,发现红细胞膜上的Na ,K -ATP酶活性有下降趋势,红细胞骨架蛋白之一的肌动蛋白有增加趋势,荧光偏振技术测定结果表明红细胞膜的流动性稍有降低。
5.血清酶谱 应用生化自动分析仪检测,发现本病患儿血浆中的谷草转氨酶(GOT),谷丙转氨酶(GPT),乳酸脱氢酶(LDH),α-羟丁酸脱氢酶(α-HBDH),肌酸激酶(CK),γ谷氨酰转移酶(γ-GT)等均较对照组增高,虽然这些变化程度较轻,但在统计学上有显著差异,并在多个病区的检查中能得到重复,这些改变提示本病除骨,软骨受累外,还可能有其他组织细胞轻微的,可逆性的损害。
6.与机体低硒有关的改变 本病病人的血硒,发硒,尿硒,红细胞硒均降低,含硒的血液谷胱甘肽过氧化物酶(GSH-Px)活性下降;与此相一致,血中脂质过氧化物的含量明显高于非病区对照人群,应注意的是,这些变化主要反映了病区人群与非病区人群之间的差异;同样居住在病区的人群,则无论病轻组,病重组,或病区健康组之间,都看不出有何规律性的差别。
7.免疫功能状况 永寿县大骨节病科学考察的检测表明,病人的免疫球蛋白IgG,IgA,IgM均无显著变化,但来自内蒙古的报道称本病病儿的IgM明显低于对照组。
在永寿县考察中测定病人血清中9种抗体(包括抗软骨细胞抗体,抗心肌抗体,抗线粒体抗体,抗骨骼肌抗体等)均为阴性,提示本病不像是自身免疫性疾病。
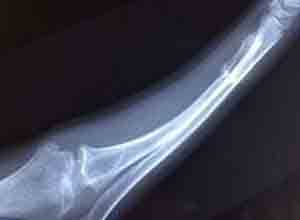
本病的软骨坏死如局限在骺板或关节软骨原范围内,则X线并不能显示;只有当坏死后出现继发修复性改变,发生病理性钙化,骨化,或波及相邻的骨性结构使之发生破坏或变形时,才表现为各种X线改变,因软骨坏死而继发的骨质改变的X线影像已见表1,2, X线征象分类:
我国学者在永寿县大骨节病科学考察中,曾将本病的X线征象概括为以下5类:
1.钙化带变薄,模糊,中断,消失:这里的“钙化带”既指骺板软骨深层的临时钙化带,也包括骨骺和腕,跗骨骨化核周围肥大软骨细胞的钙化带,当软骨坏死涉及这些部位时,原来沉着的钙盐吸收消失,X线出现钙化带变薄,模糊,中断,消失等改变。
2.凹陷,硬化 干骺端,骨化核边缘或骨端的凹陷,提示该处软骨坏死不能成骨,但坏死灶外围存活的软骨还可继续成骨,干骺端,骨端,骨化核周缘的硬化,则提示该局部发生病理性钙盐沉积增多或出现较多瘢痕性骨组织,故在X线显示密度高的阴影。
3.钙化带再现 指干骺端凹陷处的骺侧重新出现一条钙化带,提示骺板坏死灶上部(骺侧)软骨组织重新出现钙化的肥大细胞层。
4.骺变形,线早期闭合 骺变形提示骨化核周围的软骨某一局部发生坏死,该部软骨内成骨受阻,其余部分软骨内成骨照常进行,从而造成骺核的各种形态异常,骺线早期闭合则表明骺板限局性或全长发生全层坏死,并进而机化和骨化,在X线表现为较正常干骺闭合年龄提前发生骺线穿通。
5.关节增粗,短指(趾)畸形是本病晚期的X线征象,因伴有继发性骨关节病可发生关节变形。
X线诊断本病的影像学特点:X线诊断本病以手,腕片为主,必要时加拍踝关节侧位及足正位片,指骨干骺端的改变发生较早,变化较快,但有些轻微的改变不仅可见于本病,也可见于非病区健康儿童或其他骨病,指骨远端为无骺核骨端,由于解剖生理所决定,本病的骨端损害X线显影较晚,发展缓慢,但在诊断上更具有意义,特别是病变早期,在患者尚无明显临床症状时,可先有指骨病变的X线表现,通常先摄手部X线片,以手部干骺端改变作为X线早期诊断的依据,必要时可加摄踝关节侧位及足正位片,1982年制定的大骨节病X线诊断标准如下:
①掌指骨:
A.干骺端:
a.干骺端先期钙化带出现小凹陷或钙化带中断,伴有局部骨小梁结构紊乱;
b.先期钙化带部位硬化增宽,不整;c.干骺端各种形态的凹陷伴硬化;d.有凹陷骺侧先期钙化带出现(不包括小指中节和拇指近节),
B.骨端:
a.骨性关节面模糊变薄,中断,毛糙不整,呈锯齿样改变;
b.骨性关节面平直,凹陷,硬化;
c.骨端边缘缺损或附近出现钙化骨化灶;
d.骨端变形,关节缘骨质增生,骨小梁结构紊乱,囊样变,
C.骨骺:
a.骨骺关节面模糊,凹陷,钙化;
b.骺核与干骺端明显或局部接近;
c.骺线局限性过早融合或局部硬化;
d.骺核边缘模糊,中断不整或凹陷硬化;
e.骺核形态异常,破坏残留,消失或再现,
②腕骨:
A.边缘局限性模糊,毛糙,硬化;
B.局限性缺损或破坏;
C.变形,拥挤或囊性变;
D.破坏,缺少(未出现或消失),
③距,跟骨:
A.边缘模糊,毛糙,骨结构紊乱不整;
B.关节面缺损和(或)硬化不整;
C.塌陷,硬化;
D.跟骨缩短变形,
④跖,趾骨:
A.足趾骨改变类似指骨;
B.趾基节干骺端出现凹陷并伴硬化。
上述X线征象需与临床密切结合,在非病区,不能仅根据X线征象诊断大骨节病,在病区居住6个月以上者,可按下列原则诊断本病:
①骨端具有任何一项X线征象;
②其他X线征象有两个或两个以上;
③单个部位X线征象需结合临床或加拍其他部位的X线平片,阳性者可诊断,阴性者则作为观察对象;
④X线征象不明确而有临床表现者,应作为观察对象。
此外,根据X线所显示病变的程度可以分期,早期限于干骺端先期钙化带病损,骨小梁结构紊乱,骨骺关节面和腕骨,指骨远端骨性关节面模糊凹陷硬化或毛糙不整,中期骺核与干骺端明显接近,发生干骺局限性过早融合,晚期干骺完全融合,掌指骨明显短缩,骨端增粗变形。
四肢关节增粗,变形,运动障碍,骨质破坏及增生硬化等病变残留终生。