部分颅内肿瘤可以引起颅内出血,特别是对于临床以出血为首发症状的脑肿瘤病人,由于起病较急,需要得到及时诊断,治疗,应引起医生的重视。
通常肿瘤性颅内出血与其他原因出血的临床表现不一样,对于一位已知患脑肿瘤的病人突然病情加重,出现新的神经功能障碍情况时,肿瘤急性出血的可能性极大,但对于仅以出血为首发症状的脑肿瘤病人,此时,原发的肿瘤往往被忽视,因此,对于有异常部位的出血,又无其他引起出血的危险因素或原因的病例,应怀疑有肿瘤出血,进一步行CT扫描和核磁共振检查,有报道在颅内肿瘤出血的病人中,约24%的病例是以出血为首发症状。
脑实质内出血是肿瘤出血最常见的一种类型,大多为瘤内出血,仅15%的出血位于肿瘤周围,在原发性肿瘤的出血中,以胶质母细胞瘤,恶性星形细胞瘤,少枝胶质细胞瘤和垂体腺瘤最常见;在转移性肿瘤中,以肺癌,黑色素瘤,绒瘤和胃癌最常见,约2/3的肿瘤出血为急性起病。
蛛网膜下腔出血(20%):蛛网膜下腔出血是仅次于脑实质内出血的另一种类型,多由位于脑表面的肿瘤,胶质母细胞瘤,脑膜瘤,星形细胞瘤,垂体腺瘤和转移癌引起,其中,转移癌引起的蛛网膜下腔出血要较原发肿瘤的发生率高。
脑室内出血(20%):肿瘤引起脑室内出血的发生率较低,可由脑实质内出血破入脑室或由生长在脑室内的肿瘤出血引起,常见的肿瘤有脉络丛乳头状瘤,室管膜瘤和转移癌等。
硬膜下出血(10%):肿瘤引起硬膜下出血的发生率较低,以转移癌最多见,出血的主要来源可能是肿瘤出血流到硬膜下或由于肿瘤的侵袭导致位于硬膜下的桥静脉破裂,相关的肿瘤还有黑色素瘤,恶性淋巴瘤,前列腺癌,肺癌,肝癌等,脑膜瘤有时可引起硬膜下血肿。
硬膜外出血(10%):极少见,可由脑膜瘤引起。
发病机制
出血机制很复杂,不同肿瘤的出血可有其不同的诱发因素,大致可分为直接的和间接的两大类,所谓直接因素是指肿瘤本身所引起的出血:
1.肿瘤血管的缺陷 有血管曲张,管壁变薄,血管瘘等,很易发生血管破裂,以胶质母细胞瘤多见。
2.肿瘤的本质为多血管性,含有大量的血窦,易损伤出血。
3.血液质量的异常 如白血病。
4.随着肿瘤增大,血液供应增加,新生动脉因不能抵抗血压的压力,而发生动脉瘤性曲张,破裂。
5.瘤细胞对血管壁的破坏。
6.静脉血栓形成或被瘤细胞阻塞。
7.放射治疗,头部外伤,手术操作等。
所谓间接因素,是指非肿瘤本身直接引起的出血,当颅压增高超过微循环灌注压时,则血流停滞,缺氧,血管内皮细胞受损,管壁破裂,发生血管周围灶状出血,被称为微循环出血,当颅压继续升高达到极为严重程度时,则致脑干移位和扭曲,发生大片出血,被称为体循环出血。
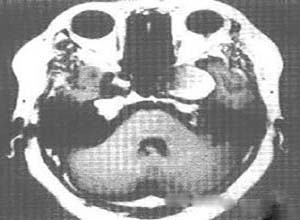
在CT和磁共振影像应用以前,肿瘤性出血的诊断多靠外科手术或活检,随着CT和磁共振的广泛应用,确诊颅内肿瘤出血已非难事,绝大多数肿瘤性出血经CT增强对比后即可确诊。对于以出血为首发症状的脑肿瘤病人,应注意与脑动静脉畸形,动脉瘤,高血压及烟雾病等脑出血性疾病相鉴别,影像学如发现肿瘤病灶,可以明确诊断。
颅内肿瘤性出血西医治疗
颅内肿瘤出血的治疗包括血肿的清除和肿瘤的切除,小的出血可不必特别处理,而较大的出血,特别是因出血凶猛而有较明显占位效应,在颅内压急剧升高的情况下,需急诊外科手术。手术在清除血肿的同时,应将肿瘤一并切除,否则有引起再出血的危险。但对于恶性肿瘤可根据具体情况进行切除,术后辅以放疗、化疗。
预后
大部分颅内肿瘤出血的病人预后较差,这是由于引起出血的肿瘤多为恶性程度较高的颅内原发肿瘤或转移癌以及出血本身对脑的损害,只有极少数病人由于早期发现,及时得到治疗可获得较好的预后。
颅内肿瘤性出血中医治疗
当前疾病暂无相关疗法。
(以上提供资料及其内容仅供参考,详细需要咨询医生。)
宜清淡为主,多吃蔬果,合理搭配膳食,注意营养充足。不要过多地吃咸而辣的食物,不吃过热、过冷、过期及变质的食物。年老体弱或有某种疾病遗传基因者预防脑肿瘤可酌情吃一些防癌食品和含碱量高的碱性食品,保持良好的精神状态。
1)加强体育锻炼
增强体质,多在阳光下运动,多出汗可将体内酸性物质随汗液排出体外,避免形成酸性体质。
2)养成良好的生活习惯,戒烟限酒
吸烟,世界卫生组织预言,如果人们都不再吸烟,5年之后,世界上的癌症将减少1/3。其次,不酗酒。烟和酒是极酸的酸性物质,长期吸烟喝酒的人,极易导致酸性体质。
在出血急性期,CT片上呈现高密度影,周围低密度或等密度区,伴有占位效应,强化后呈不同程度的不规则密度影,慢性期,随血肿的液化,吸收,出血的高密度灶转为等密度或低密度,但CT对位于颅底或后颅凹的病变欠敏感,有时不能将肿瘤内多发性小钙化斑与小出血灶区别开来,磁共振是目前有效的影像诊断手段,它不仅对出血的类型,而且对血肿的转归均能准确诊断,能诊断CT所不能确诊的病变,特别是对于脑血管畸形的鉴别诊断,明显优于CT,此外,对于血图像运丰富的肿瘤应进一步行脑血管造影。
①术后再出血:进一步加重神经功能缺损,可致昏迷不醒,随时危及生命。
②术后脑水肿:一般 3-5 天脑水肿达高峰,持续两周甚至更长,随时颅内高压急剧增高,致 脑疝形成、神经功能缺损更严重,甚至危及生命。
③应激性溃疡,可出现消化道出血,胃肠功能紊乱、甚至出现胃肠道麻痹,肠梗阻、肠道感 染等。亦可出现多器官功能不全,危及生命。
④感染:可出现肺部、泌尿系、皮肤、肠道等处的感染,感染加重可能无法控制,出现感染 性休克、败血症等,危及生命,感染可迁延不愈延长病程。
⑤继发性癫痫:随时可能因脑出血后神经细胞异常放电,脑功能紊乱,出现癫痫发作,发作 时可致气道痉挛、痰堵、窒息等风险。
⑥电解质及酸碱平衡紊乱, 脑出血后可致抗利尿激素分泌失调, 出现中枢性低钠或高钠血症,脑耗盐综合征,严重时可致脑桥中央髓鞘溶解症。
⑦中枢性高热:脑出血可致体温调节中枢受损,出现中枢性高热,术后血肿吸收、感染等因 素亦可引起发热。
⑧脑出血后可出现脑心综合征,心功能失代偿,出现心衰,或并发急性心肌梗死、猝死、心律失常等,严重时危及生命。