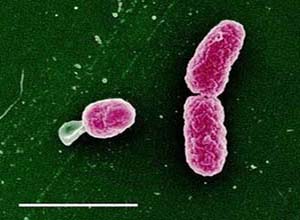
是1892年Pfeiter从一名流感患者鼻咽部分泌物中分离所得,流感杆菌脑膜炎绝大部分是由b型流感杆菌所致,流感杆菌一般存在于人类的上呼吸道,根据荚膜多糖抗原成分的不同,用型特异性免疫血清作荚膜肿胀试验,将该菌分成六个血清型,即a,b,c,d,e和f型,其中b型菌对人类(婴幼儿)致病性最强。流感杆菌仅侵犯人类,发病年龄以3个月至3岁婴儿为主,因为2个月以内的婴儿体内有来自母体的杀菌抗体,故很少患病,其后随着年龄增长,来自母体的特异性杀菌抗体下降,而自身尚未能产生足量抗体,故易患此病。5岁以上儿童及成人很少发病。如5岁以后发病者应注意检查有无解剖和免疫缺陷,本病全年均可发病,但以秋冬季节最多。一家中同时有两个患儿者也屡有报告。
起病较缓慢,病程初期多有明显的上呼吸道感染,肺炎或中耳炎症状,经数天至一两个星期后出现脑膜炎症状,患儿大多有发热,呕吐,嗜睡,昏迷,惊厥,颈强直及前囟膨隆等表现,偶见皮肤,黏膜瘀点,并发症有硬膜下积液,脑积水,脑脓肿等,主要是硬膜下积液(各种化脓性脑膜炎均可发生,但以流感杆菌脑膜炎多见),常发生在1岁以下的婴儿,并发硬膜下积液可无任何症状,但亦有热退后又上升或治疗数天后体温仍不退者;或症状好转后再度出现惊厥,呕吐,前囟膨隆及头围增大,此时应作颅X线检查及硬膜下穿刺协助诊断,重症病例可遗留后遗症,如共济失调,瘫痪,失明,耳聋,智力障碍等。
(一)发病原因
流感杆菌脑膜炎绝大部分是由b型流感杆菌所致,流感杆菌一般存在于人类的上呼吸道,根据荚膜多糖抗原成分的不同,用型特异性免疫血清作荚膜肿胀试验,将该菌分成六个血清型,即a,b,c,d,e和f型,其中b型菌对人类(婴幼儿)致病性最强,流感杆菌仅侵犯人类,发病年龄以3个月至3岁婴儿为主,因为2个月以内的婴儿体内有来自母体的杀菌抗体,故很少患病,其后随着年龄增长,来自母体的特异性杀菌抗体下降,而自身尚未能产生足量抗体,故易患此病。
(二)发病机制
b型流感杆菌致病因子与荚膜有关,流感杆菌通过呼吸道侵入体内,引起鼻咽炎,感染从局部扩展,累及鼻窦及中耳,细菌侵入血液循环形成败血症,通过血循环达到脑膜为最常见的侵入途径,患中耳炎,乳突炎者细菌可直接侵犯脑膜,细菌侵入脑膜后引起蛛网膜及软脑膜炎症,开始时脓性渗出物多在大脑顶部,进而蔓延到脑底及脊髓膜,有时累及脑实质,产生脑炎及脑脓肿。
诊断
脑脊液涂片和培养阳性是诊断的主要依据。
鉴别诊断
本病应注意与肺炎球菌脑膜炎相区别。
流感嗜血杆菌脑膜炎西医治疗
氨苄西林为具有杀菌作用的广谱抗生素,在脑膜炎症时,脑脊液药物浓度为血药浓度的30%,对治疗本病有良好疗效。对非产酶流感杆菌株,所致脑膜炎可首选氨苄西林。剂量成人6~12g/d,儿童150~200mg/(kg·d),分4~6次静脉推注(每次推15~20min或静脉滴注),也可肌内注射,疗程不少于10天或用药后至退热后7天。近年来已有本菌对氨苄西林产生耐药的报告,且用药后退热时间较长,复发率也较高。氯霉素对新生儿的毒性较大,故其剂量宜减为25mg/(kg·d)。近年来由于产β内酰胺酶菌株的广泛流行,国外主张用头孢噻肟或头孢曲松。头孢曲松在脑脊液内的杀菌效力强,药物在脑脊液内的浓度大大超过该菌的最小抑菌浓度(MIC),故清除脑脊液内的细菌较快,用药后发生耳聋等后遗症较少,异常神经系统体征恢复快,副作用少。剂量:头孢曲松2~3g/d,头孢噻肟4~12g/d(均为成人),分2~4次静脉给药。
预后
重症病例可留有后遗症,如共济失调、瘫痪、失明、耳聋、智力障碍等。
流感嗜血杆菌脑膜炎中医治疗
当前疾病暂无相关疗法。
(以上提供资料及其内容仅供参考,详细需要咨询医生。)
应食用低脂肪、高纤维有营养的食谱,尽量避免吃糖和加工食物,维生素也很有作用。
平时应建立良好的生活制度,多晒阳光,多吸新鲜空气,多在室外活动,增强抵抗力,预防呼吸道感染,用流感杆菌菌苗作预防注射,对易感婴幼儿有保护作用。
脑脊液常规与其他细菌性脑膜炎相似,涂片常可见革兰阴性短小杆菌,阳性率较流脑为高,血培养阳性率亦高,荚膜肿胀试验可鉴定流感杆菌型别,鲎细胞溶解物试验测脑脊液中的内毒素,阳性结果有助于本病诊断,近年来采用对流电泳,乳胶凝集试验,ELISA等免疫学方法检测脑脊液中荚膜多糖抗原,可迅速作出病原学诊断,阳性率可达80%。
头颅X线检查可发现异常。
有硬膜下积液,脑积水,脑脓肿等。