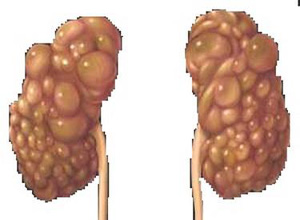
囊性肾病(cystic kidney disease)是指在肾组织中出现单个或多个内含液体的囊肿性肾脏疾病。近年诊断手段有了很大进步,过去认为很少见的囊性肾病,现在发现它是一组很常见的疾病。如B型超声可发现0.5~1cm直径的囊肿,而CT可发现0.3~0.5cm的囊肿。囊性肾病的所谓囊肿不是一个封闭式的囊肿,实为肾小管集合管壁节段性扩张而成,多数与小管腔交通。囊性肾脏病的分类囊性肾脏病种类繁多,病因相异,预后不同。
1.多囊肾的临床表现
为本病幼时肾大小形态正常或略大,随年龄增长囊肿数目及大小逐渐不断地增多和增大,多数病例到40~50岁时肾体积增长到相当程度才出现症状,主要表现为两侧肾肿大,肾区疼痛,血尿及高血压等。
(1)肾肿大:两侧肾病变进展不对称,大小有差异,至晚期两肾可占满整个腹腔,肾表面布有很多囊肿,使肾形不规则,凹凸不平,质地较硬。
(2)肾区疼痛:为其重要症状,常为腰背部压迫感或钝痛,也有剧痛,有时为腹痛,疼痛可因体力活动,行走时间过长,久坐等而加剧,卧床后可减轻,肾内出血,结石移动或感染也是突发剧痛的原因。
(3)血尿:约半数病人呈镜下血尿,可有发作性肉眼血尿,此系囊肿壁血管破裂所致,出血多时血凝块通过输尿管可引起绞痛,血尿常伴有白细胞尿及蛋白尿,尿蛋白量少,一般不超过1.0g/d,肾内感染时脓尿明显,血尿加重,腰痛伴发热。
(4)高血压:为ADPKD的常见表现,在血清肌酐未增高之前,约半数出现高血压,这与囊肿压迫周围组织,激活肾素-血管紧张素-醛固酮系统有关,近10年来,Graham PC,Torre V和Chapman AB等都证实本病肾内正常组织,囊肿邻近间质及囊肿上皮细胞肾素颗粒增多,并有肾素分泌增加,这些对囊肿增长和高血压的发生密切相关,换言之,出现高血压者囊肿增长较快,可直接影响预后。
(5)肾功能不全:本病迟早要发生肾功能不全,个别病例在青少年期即出现肾衰竭,一般40岁之前很少有肾功能减退,70岁时约半数仍保持肾功能,但高血压者发展到肾衰竭的过程大大缩短,也有个别患者80岁仍能保持肾脏功能。
(6)多囊肝:中年发现的ADPKD病人,约半数有多囊肝,60岁以后约70%,一般认为其发展较慢,且较多囊肾晚10年左右,其囊肿是由迷路胆管扩张而成,此外,胰腺及卵巢也可发生囊肿,结肠憩室并发率较高。
(7)脑底动脉环血管瘤:并发此血管瘤者为10%~40%,常因血管瘤破裂,脑出血进一步检查被发现,此外,胸主动脉瘤及心瓣膜病(如瓣膜关闭不全及脱垂)也较常见。
成年型多囊肾一般在成年早期出现症状,常以血尿,高血压或肾功能不全发病,腹部触诊可发现较大的多囊肾,肾功能多呈缓慢进行性减退,高血压,梗阻或肾盂肾炎,是加速肾功能损害的重要原因,常染色体隐性遗传型(婴儿型)多囊肾发病于婴儿期,临床较罕见,多在婴儿期死亡,极少数轻症者可活到成年。
本病贫血程度常较其他原因引起的尿毒症贫血轻,其原因是肾脏的囊肿一般能生成促红细胞生成素。
2.单纯性肾囊肿
常于成年时期发病,一般无临床症状,不影响肾功能,偶尔由于出现血尿而就诊,绝大多数病人是在作B型超声或CT检查时偶然发现,尿液检查正常,血尿罕见,如出现血尿则有3种可能:①恶性肿瘤并存;②尿路感染引起;③囊肿破裂,且常伴肾区疼痛。
囊肿很大时,也可产生疼痛或肾区不适感,大的囊肿(>5cm直径)可压迫周围正常肾组织,使局部血流减少,肾素分泌增加,出现高血压,但肾功能检查一般在正常范围。
对于本病,临床医师的主要任务是与其他类型的肾囊性病进行鉴别诊断,特别是排除囊性肿瘤,单纯性肾囊肿是否能引起血尿尚有争议,部分学者认为本病患者的血尿可能由其他伴随疾病引起,在少数单纯性肾囊肿患者,由于囊肿位于肾门处而引起高肾素性高血压。
3.肾髓质囊性病的临床表现如下
(1)髓质海绵肾(Medullary Sponge Kidney):本病出生时就存在,但无症状,尿液检查及肾功能正常,其临床表现主要由并发症引起,如肾结石和肾感染,因此,常因急性绞痛,血尿,尿路刺激症状,脓尿等,进一步检查时发现本病,囊性病变广泛者可出现尿浓缩功能和酸化功能减退,尿钙排泄增加,预后良好,罕有发生肾衰竭。
以往多数病人凭IVP诊断,因为半数病人存在肾结石,在腹部X线平片发现一簇呈放射状排列在乳头区的结石,造影剂进入乳头部的囊腔,形成玫瑰花样,肾盏常变大而宽,肾外形正常或略增大。
(2)幼年性肾结合髓质囊性病(Juvenile Nephronophthisis Medullary Cystic Dis-ease Complex):本病多数在儿童或青年期起病,临床上以尿浓缩功能减退在肾衰竭之前出现,烦渴,多饮,多尿及遗尿为特征性早期表现,尿液除低渗之外可无异常,生长发育滞缓,伴有贫血,肾保钠功能差,常发生低钠血症及血容量不足,尿钙排泄增加,导致低血钙及手足抽搐,可继发甲状旁腺功能亢进及肾性骨营养不良,发病后5~10年逐渐发展到肾衰竭。
此型是儿童和青年的终末期肾病的常见原因,可能是一组联合病,除肾病变外,病人或家系成员有色素性视网膜炎,白内障,黄斑变性,近视或眼球震颤等;成人起病髓质囊性病,为常染色体显性遗传,四型肾脏病理改变类似,以肾小管萎缩,间质纤维化,肾小球硬化及肾间质小囊肿为特征。
(一)发病原因
1.多囊肾的病因是基因缺失,其中成年型多囊肾常是16号染色体的基因缺失,偶然是由4号染色体的基因缺失,是外显率为100%的显性遗传,因此,单亲的染色体缺失将使其子女有50%的可能性遗传该病,婴儿型多囊肾是常染色体隐性遗传,父母双方均有该病的基因改变才能使其子女发病,发病概率为25%。
本病与遗传有关的证据有Buck等曾报道一家8个兄弟姐妹,其中有6人均为肾囊肿,其父亲和叔父亦因尿毒症而死亡,其下一代又有5人患有肾病;Brasck等报道1个家族4代均发现多囊肾;Reason等曾经报道孪生子均患此病;Crawford报道,一个40人的家族中有17人发现多囊肾。
本病70%~90%为双侧性,在Lejars报道的62例中,仅3例为单侧;Oickinson报道单侧与双侧之比为1∶26;大体标本检查时见多囊肾体积较正常肾增大2~3倍以上,曾有报道1例双侧多囊肾重达14436g,Schacht报道1个囊肿肾为7248g,多囊肾的外表多呈不规则的囊状结节,切面见无数大小不等的囊肿呈蜂窝状。
婴儿型(Potter Ⅰ型)多囊肾的囊腔呈针头大小,囊肿之间,肾组织甚少,囊肿增大时,肾实质因被压迫而萎缩,故髓质与皮质的发育不全,囊腔内含有黄棕色黏液性,脓性或血样液体等,囊肿与肾盂之间互不连通;成人型囊肿间正常肾组织极为丰富,而且能与肾盂连通(成人型即PotterⅢ型),Kasper等曾报道PotterⅡ型多囊肾,大都为左侧肾,一般无临床症状,也可有肾盂输尿管梗阻或闭锁等,而其他两型肾盂及输尿管常因被压迫而变狭窄,但并不阻塞;小叶间的动脉分支亦有受到显著压迫之征象,囊壁为立方形上皮细胞所组成,具有分泌功能,其下有许多小的动脉,这些血管可因压力增加,破裂而引起血尿。
2.单纯性肾囊肿(simple cystic kidney disease)为临床常见疾病,在50岁以上的人群中发生率增加,病因不详。
3.肾髓质囊性病与常染色体隐性遗传病或常染色体显性遗传有关,也有其他不明因素。
(二)发病机制
1.多囊肾
本病发病机制未明,Hilde-brand等认为多囊肾可能是由Bowman囊扩张而来,也可能是由肾曲小管扩张而成,系由后肾胚芽发育而成的肾小球,肾曲小管与Wolffian管发育而成的集合管之间的沟通受到障碍的缘故;Bialestack提出,有些囊肿则是异常增大的肾单位,称为巨肾单位,亦有认为有些囊肿具有排泄功能;Bricker等对囊肿中的液体进行化学分析,证明其所含成分与尿液相近;Norris等认为是由于很多临时性的后肾单位不能正常萎缩,一部分肾单位发生局部缩窄及分节,因而形成大小不同的囊肿;Hepler等则认为是肾脏的血液循环分布不正常,造成肾实质退变的结果;Hidd-brant认为分泌部(来源于肾组织的肾曲小管及部分肾小球)与排泄部(来源于输尿管芽的集合管,肾盂等)在发育时期彼此失去联系,分泌部成为盲端,其分泌物无从排出,故形成多数囊肿;另有人认为是机械性因素如胎儿时期局部炎症引起排泄管纤维阻塞,或由于管型及不溶解性钙盐阻塞,使尿液不畅引起肾小管扩大的结果,尚有以下两种说法能解释一些临床现象:
(1)Lambert通过肾脏连续切片,详细研究了婴儿及成人有囊肿的肾脏,指出多囊肾的囊肿有3种形态和来源:①肾小球囊肿;②肾小管囊肿;③排泄管囊肿,囊肿壁衬以立方形或扁平细胞,间质中纤维结缔组织丰富,髓质与皮质均发育不全,正常肾单位大部分消失;他发现婴儿的囊肿肾中所有与肾直小管相连接的囊肿与有功能的曲小管均不相通,有囊肿的肾单位都没有功能;而成人病肾,除上述类型的囊肿外,同时有的囊肿自有功能的肾小管及肾盂上长出,囊肿间正常肾组织极为丰富,并有功能活动,故早期可无临床症状,甚至在其邻近肾组织被压萎缩时还可维持功能,直至囊肿继续增大,出现压迫性肾萎缩时,方引起肾功能衰退而死亡,惟对病因仍然没有适当的解释。
(2)Dammin认为腺系统在正常胚胎发育时都有过多的腺管上皮细胞形成,而在继续发育期,腺管上皮细胞一般都会退化,消化和消失,而退化的初期是完成上皮管的分节,若分节孤立而不退缩,则囊肿形成,即肾囊肿中肾小管近端形成的分节状扩张,它仍与肾小球之滤液相通,这与以往认为后肾胚叶与输尿管胎芽不能连接的学说相反,且能解释多囊肾可以有肝,脾,胰,甚至卵巢,子宫,膀胱的多发性囊肿病的现象。
2.单纯性肾囊肿发病机制可能是后天形成的肾小管憩室。
3.肾髓质囊性病本病发病机制未明,可能是由集合管囊状扩张而形成海绵状囊形腔。
诊断标准
1.多囊肾的诊断
应根据其临床表现如两侧肾脏明显增大,尿异常,高血压等应怀疑有本病的可能,如有家族史则更能提示本病,B型超声,CT及磁共振成像检查能发现特征性双肾囊肿,诊断即可确立。
本病早期肾囊肿数目不多,可为单侧性,数年内复查如肾囊肿数量增多或出现肾外囊肿,ADPKD的诊断也可肯定,近年,应用3′HVR,PGP及24-1等DNA探针,用基因连锁分析法诊断囊肿基因极为可靠,可检出杂合子家属成员和无症状患者。
本病症状轻的患者,常误诊为单纯性肾囊肿,孤立性多房囊肿等多发性单纯囊肿,家族史和同时存在的肝囊肿可帮助鉴别诊断。
发生血尿者须与新生物,肾结石等引起血尿的其他疾病进行鉴别,注意多囊肾并发结石或囊肿癌变等情况,应行凝血筛查(PT,APTT和血小板),排除出血性疾病,对于有蛛网膜下腔出血家族史的患者可行脑血管MRI检查。
本病的诊断主要依靠CT扫描排除肾脏肿瘤,MRI检查可较好地帮助鉴别其他囊性病和有无先天性肾积水,另外,MRI检查可确定囊肿的部位,分布,数目,大小,是否与肾盂肾盏相通等。
2.单纯性肾囊肿
根据临床表现主要是高血压,肾盏梗阻引起的继发性尿路感染。
本病诊断主要依靠B型超声或CT检查,尤其是老年人出现单个囊肿,应与恶性肿瘤坏死液化形成的囊腔或囊肿基础上并发肿瘤相鉴别,因此,对诊断可疑者应细心观察B型超声或CT检查的成像,必要时作囊肿穿刺,囊液呈血色或棕色,乳酸脱氢酶增高,提示恶性肿瘤,如找到瘤细胞则诊断更可靠,抽出囊液后注入等量造影剂造影,鉴别良性或恶性囊肿也很有帮助,单纯性囊肿内衬面平滑,偶尔见到不完全的膈,恶性肿瘤壁厚,内衬粗糙不规则,凹凸不平。
而老年人一侧或两侧肾有数个囊肿并不少见,由于囊肿数目较多,故称多发性单纯性肾囊肿,不少临床医师误诊为多囊肾(ADPKD),Ziegler等早年就提出肾内容易数清囊肿个数的不会是多囊肾,以下几点有助于鉴别:
(1)单纯性肾囊肿肾脏大小形态基本正常,除非有特大囊肿形成。
(2)单纯性肾囊肿多为单侧性,如为双侧性,囊肿数目不多,易数清个数。
(3)直系亲属中无ADPKD病人。
(4)不发生肾结石,极少有高血压。
(5)无肝,胰囊肿或颅内动脉瘤等并存。
(6)影像检查囊肿与囊肿之间有较多的正常肾组织,此外,ADPKD家属中的儿童,检查时肾内有1~2个囊肿,强烈提示ADPKD,因为单纯性肾囊肿极少见于儿童,2~3年后复查囊肿数量增多则ADPKD诊断可肯定。
3.肾髓质囊性病
诊断比较困难,下列几点可作为诊断线索和依据:
(1)阳性家族史。
(2)小儿和少年不明原因的肾功能不全。
(3)口渴,多饮,多尿及尿钠增多和肾结石及泌尿系感染。
(4)肾脏体积较小,由于囊肿较少且很小,在影像检查上易被忽视,应引为警惕。
(5)色素性视网膜炎,白内障,黄斑变性,近视或眼球震颤等。
鉴别诊断
1.多囊肾的鉴别诊断:本病须与单纯性肾囊肿,孤立性多房囊肿等多发性单纯囊肿,肾结核,肝或肾棘球蚴病,肾肿瘤,肾盂积水,慢性肾炎,肾盂肾炎以及腹腔内其他器官囊肿等鉴别,发生血尿者须与新生物,肾结石等引起血尿的其他疾病进行鉴别。
2.单纯性肾囊肿的鉴别诊断:本病需与多囊肾,肿瘤性肾囊肿,囊性腺瘤或囊性肿瘤等相鉴别。
3.肾髓质囊性病的鉴别诊断 :本病须与多囊肾,单纯性肾囊肿,孤立性多房囊肿等多发性单纯囊肿,肾结核,肝或肾棘球蚴病,肾肿瘤,肾盂积水,慢性肾炎,肾盂肾炎以及腹腔内其他器官囊肿等鉴别。
囊性肾病西医治疗
(一)治疗
1.多囊肾的治疗
本病尚无特异治疗方法,主要是控制血压和感染以有效延缓肾功能衰竭的进展。对不宜手术的病例给予对症治疗,肾功能不全病人处理与慢性肾功能衰竭的治疗相同,肾绞痛发作可用各种镇痛药,并发感染时用抗生素治疗。也可采取中西医结合治疗本病,临床观察有较好疗效,为不宜手术之病例提供了一条治疗途径。常用对症和支持治疗的措施有:
(1)抗高血压治疗:很好地控制高血压,可使病人预后改观。目前,血管紧张素转换抑制酶(ACEI)应属首选。国内常用的卡托普利(Captopril)、依那普利(Enalapril)、西拉普利(Cilazapril)、贝那普利(Benazepril)、培哚普利(Perindopril),主要由肾排泄,虽然后两者部分由肝胆清除,但GFR<30ml/min时应减量。福辛普利(Fosinopril)是经肝、肾双向清除的,肾清除率降低则肝清除率增加,使药物总清除率保持相对稳定。临床证明各种程度的肾功能不全,不必调整剂量。短效的第一代产品卡托普利(Captopril)虽然副作用较多,但起效快,舌下含服约10min即起降压作用。ACEI能抑制血管紧张素Ⅱ激活多种生长因子,是否能抑制囊肿增长,尚有待进一步研究观察。
其他降压药如钙离子通道拮抗药、β受体阻断剂及血管扩张药均可使用,或与ACEI联合应用。
(2)防治尿路感染及肾结石:选择有效抗生素积极给予抗感染治疗,主要目的是用于治疗并发的急性肾盂肾炎,少数出于预防性用药。本病患者易发生尿路感染,尤其是女性,如诱发肾盂肾炎或囊肿感染则肾区疼痛加重伴发热,血尿及脓尿明显,严重者可导致尿路败血症。因此,必须积极治疗。抗菌药物应选用易进入囊肿腔内的药物,大环内酯类抗生素、磺胺甲?唑/甲氧苄啶(SMZ-TMP)及喹诺酮类,均易进入近端及远端小管的囊肿腔内。如系近端小管的囊肿常选用青霉素类和头孢菌素类。
据统计本病肾结石及肾钙化的发生率约20%,尿枸橼酸盐减少可能是易诱发结石的原因。结石可引起尿路梗阻、肾绞痛、血尿并加重肾功能损害,又是反复感染的重要因素。多饮水、勤排尿、尿液碱化是预防结石及钙化的重要措施。
(3)治疗囊内出血:较大结石或引起梗阻时可引起血尿,应考虑手术治疗。肉眼血尿持续不止或大量出血,可使用抑肽酶(Apro-tinin)或醋酸去氨加压素(Desmopressin Acetate)。必要时考虑肾动脉栓塞术。 抑肽酶静脉或囊内注射对多囊肾囊内出血最有效。在没有抑肽酶的情况下,可使用巴曲酶(立止血)静脉或肌内注射以及应用作用于血管壁的止血药物。大量硫酸鱼精蛋白静脉滴注也有效。
(4)手术治疗:本病一旦出现症状,病变多已达晚期,应考虑外科手术。如有囊肿化脓或大量出血者不宜手术治疗,有人采用深层囊肿去顶减压术,治疗成人多囊肾疗效满意。对肾周脓肿、蛛网膜下腔动脉瘤出血或巨大肾脏可考虑。
(5)肾替代疗法:目前在国际上,现代透析技术的充分性和个体化已使多囊肾患者的预后相当良好。随着HDF、Biofiltration等现代透析技术在我国的推广和普及,越来越多的多囊肾患者可望长期存活。
(6)囊肿减压术:囊肿较大,且有严重高血压、肾功能不全或伴肾区持续疼痛者可考虑囊肿减压术。可采用B型超声引导下定位穿刺减压。抽液减压后注入四环素溶液(5% 5~20ml)或硬化剂如50%葡萄糖液、70%酒精或80%甘油。囊肿缩小或闭合则减轻对肾组织的压迫,改善肾缺血,可使部分病人疼痛缓解,高血压或肾功能好转。
2.单纯性肾囊肿的治疗
一般肾内囊肿数目不多,囊腔不大,肾功能正常,通常情况下不需治疗,定期复查B型超声是必要的。如遇肾盂肾炎应想到囊肿感染的可能,常用喹诺酮类如氧氟沙星(氟嗪酸)0.3~0.4g,2次/d,或磺胺/甲氧苄啶(SMZ-TMP)1.0g,2次/d,共用10~14天为1个疗程。肾区疼痛可使用消炎止痛剂。如囊肿位于肾门处压迫肾动脉或引起肾盏梗阻,并出现高血压和囊肿较大(直径<5cm)且有症状者考虑穿刺抽除囊液,以消除高血压和梗阻。每次穿刺抽液后,应根据囊的大小分别注射2~5ml无水酒精,以使囊体逐步缩小。一般需多次穿刺抽液并注射无水酒精,才能使囊趋于封闭,患者往往在抽吸囊液减压或囊肿切除后血压即随之下降。疗效不佳者必要时采取手术治疗。
3.肾髓质囊性病的治疗
本病无特殊治疗方法。纠正电解质平衡,尤其是补钠以纠正低钠血症和低血容量,可改善肾功能,延缓肾衰竭的进程。如无症状及并发症,无需治疗。如有尿路感染则按肾盂肾炎正规给予抗菌治疗。并发结石者应多饮水,使每天尿量保持在2000ml以上,试用排石和消石药。高钙尿者加服噻嗪类利尿药。若病变局限于一侧肾的部分,可考虑病侧肾或病变部位肾切除术。
(二)预后
1.多囊肾患者肾功能常呈渐进性减退,在无降压治疗时,同一家族的患者在相似的年龄段均进入终末肾功能衰竭(ESRF)。但在30%的多囊肾家族,也可在80~90岁仍未进入ESRF。说明本病预后不一致。如经积极治疗,预后明显改观。
2.单纯性肾囊肿一般无临床症状,不影响肾功能,因此预后良好,也不影响患者的寿命。
3.肾髓质囊性病本病患者如经积极治疗,预后可明显改观。
囊性肾病中医治疗
当前疾病暂无相关疗法。 以上提供资料及其内容仅供参考,详细需要咨询医生。
囊性肾病的发生与日常生活密切相关。不良的饮食习惯可以造成各种肾病发生,囊肿性肾病的发生就是其中之一。关于饮食情况对囊肿性肾病的发生、发展 ,可以分为以下几点:
1、饮食不节,如过饥则营养不足;过饱则易伤及脾胃的消化、吸收功能并且发生气血流通障碍;过食肥甘厚味则易化生内热。
2、饮食不洁,轻者易致肠胃疾病,重者发生中毒甚至危及生命。
3、饮食偏嗜,如多食生冷寒凉,则易伤脾胃阳气,多食辛温燥热则可使胃肠积热,再有五味偏嗜,久则易伤内脏。
上述几种饮食习惯对于机体的影响是显而易见的。它们也直接或间接地影响着囊肿性疾病的变化发展。而对于囊肿病来说,临床上我们特别强调以下几个方面,辛辣刺激类:如辣椒、酒类、吸烟(包括被动吸烟)、巧克力、咖啡、海鱼、虾、蟹等“发物”;过咸类食物,特别是腌制类;被污染的食物如不卫生的食物、腐烂变质的、剩饭剩菜等;烧烤类食物;除此之外,还应限制动物类高蛋白、高脂肪以及油腻类食品,即上述之肥甘厚味;限制豆类及豆制品,特别是肾功能不全患者更需注意。
囊性肾病患者由于尚无有效的治疗方法,防治肾脏并发症和维持肾功能是主要预防目的,对本病患者应避免近身接触性活动,尤其是碰撞,挤压,以防囊肿破裂。
本病患者易发生高血压,尿路感染,泌尿系结石,尤其是女性,如诱发肾盂肾炎或囊肿感染则肾区疼痛加重伴明显发热,血尿及脓尿,严重者可导致尿路败血症,因此,必须积极对症及支持治疗,控制高血压,预防尿路感染,防治肾结石等并发症发生,尽量延长患者正常生存期。
1.多囊肾:尿液检查常有脓尿(94%),血尿(43%),蛋白尿(93%),管型尿(11%),尿比重在1.010以下者占40%,有脓尿者尿培养可发现大肠埃希杆菌等,晚期常有肾功能不全。
2.单囊肾:尿液检查合并感染者可有脓尿,血尿,但一般无肾功能不全。
3.肾髓质囊性病:尿液检查常有尿比重下降,在1.010以下,并发感染时可见脓尿,血尿,蛋白尿,管型尿,晚期常有肾功能不全,血尿素氮,肌酐升高。
4.多囊肾
(1)多囊肾的病理生理改变:本病一般为双肾受累,罕见单侧受累,正常成人单个肾脏的重量约为150g,在无症状的成年多囊肾患者,单个多囊肾的重量平均为256g;在有症状的成年多囊肾患者,单个多囊肾的重量平均为465g,在成年型多囊肾,肾脏常见弥漫性囊肿,不论肾皮质和髓质均布满大小不等的囊肿,形似一串葡萄,囊壁上皮细胞有局限性增生,形成息肉样,细胞外基质异常增生,近端小管膨出形成的囊肿,囊液成分似血浆;远端小管形成的囊肿,囊液中钠,氯含量较低,而尿素和肌酐浓度较高,在有症状的多囊肾患者,随着年龄的增长,囊肿数目增多,囊腔增大,直径达2~3cm,后期肾脏长径可达20~30cm,全肾几乎被囊肿所占据,常见直径>3cm的囊肿中多含有血性液体或血凝块。
多囊肾切面显示,囊肿一致性分布于皮质和髓质,肾盂肾盏常显著变形,严重病例,可几乎不见明显的残余肾组织,但在症状轻的患者,本病常与多发性单纯囊肿(如单纯性肾囊肿,孤立性多房囊肿)相混淆。
显微镜观察可见正常肾组织受到邻近囊肿的压迫,在血管硬化或肾盂肾炎的基础上继发肾小球硬化,小管萎缩和间质纤维化,对囊肿的组织来源的鉴定较困难,除非囊肿保持了原组织的正常位置和上皮的形态学特点,来自肾小囊的囊肿有时含有变形的小襻状肾小球血管丛;源自深部集合系统的囊肿常为薄壁;发生于包膜下集合系统的囊肿壁较厚,常包绕有致密纤维结缔组织,可用特异植物凝集素结合试验帮助鉴定囊肿的组织来源是近端小管,集合管或其他。
(2)影像学检查:包括X线腹部平片检查,CT和MRI检查,造影检查[静脉肾盂造影(IVP),输尿管肾盂造影,放射性核素肾造影]等为常规检查方法,本病经作肾盂造影(若肾脏缺乏排泄功能时,则须作逆行造影)检查,可发现早期由于肾盏受囊肿压迫,所致的肾盏末端半月状畸形;晚期肾盂肾盏都伸延,肾盏增宽,边界明显,其他检查如腹部X线平片可见两侧肾脏体积大小改变明显,且有囊肿样或钙化阴影。
CT和MRI一般不作为初始检查方法,因接受放射量较大,价格又较贵,但其优点是能显示组织不同密度,详细提供解剖结构情况,CT能更好地明确病变的部位和性质,是一项有帮助的检查方法,它正在替代创伤性的逆行和前行肾盂造影,MRI亦如CT一样,且更能清晰显示各组织密度,明确梗阻病因和病变性质。
(3)超声波检查:超声波检查诊断肾盂肾盏扩大十分有效,它是诊断肾囊性变,肾盂积水优先检查方法,由于这是一项非创伤性检查,对诊断肾囊性变有高度敏感性,亦适用于多囊肾的检查,超声波检查可发现肾体积增大,囊肿,肾盂肾盏常显著变形,另有囊肿壁较厚或不同程度的钙化和梗阻,超声波还可用于本病的筛查。
5.单纯性肾囊肿
(1)病理检查:可见于单侧或双侧肾脏,囊肿可为单个或多个,但在每个患者一般不超过5个,囊肿可位于肾皮质或髓质,与肾盂不相通,囊壁薄,边界清,囊内为草黄色透明液体,无红细胞,白细胞,囊壁可出现钙化。
(2)B超检查:显示单纯性肾囊肿为液性暗区,囊肿可为单发或多发,可为单侧或双侧。
(3)CT,MRI检查和细针穿刺检查:肿瘤性肾囊肿的CT和MRI表现与单纯性肾囊肿不同,肿瘤性肾囊肿常有厚壁,囊壁不规则,囊内瘤区有回声,后壁无回声增强,囊肿与肾实质界面不光滑,边界不够清楚,静脉注射造影剂后可出现增强影,肿瘤性肾囊肿的囊液为血性或黑色,可见肿瘤细胞,乳酸脱氢酶和胆固醇含量增高。
6.肾髓质囊性病
(1)影像学检查:包括X线腹部平片检查,CT和MRI检查,造影检查(静脉肾盂造影,输尿管肾盂造影,放射性核素肾造影)等为常规检查方法,本病经作肾盂造影(若肾脏缺乏排泄功能时,则须作逆行造影)检查,可发现早期由于肾盏受囊肿压迫,见肾盏末端半月状畸形;晚期肾盂肾盏都伸延,肾盏增宽,边界明显,其他检查如腹部X线平片可见两侧肾脏体积大小改变明显,且有囊肿样或钙化阴影。
CT和MRI一般不作为初始检查方法,其优点是能更好地明确病变的部位和性质,且更能清晰显示各组织密度,明确梗阻病因和病变性质,有利于排除泌尿肿瘤等病变。
(2)超声波检查:可发现肾体积改变,肾盂肾盏变形,另有囊肿壁较厚或不同程度的钙化和梗阻。
1.多囊肾主要并发症:
(1)肾结石:本病腰痛一般为钝痛,发生绞痛并伴有肉眼血尿时提示并发肾结石。
(2)其他器官多发性囊肿:中年发现的ADPKD病人,约半数有多囊肝,60岁以后约70%,一般认为其发展较慢,且较多囊肾晚10年左右,其囊肿是由迷路胆管扩张而成,此外,胰腺及卵巢也可并发囊肿,结肠憩室并发率也较高。
(3)脑底动脉环血管瘤:并发此血管瘤者为10%~40%,常因血管瘤破裂,脑出血进一步检查被发现,此外,胸主动脉瘤及心瓣膜病(如瓣膜关闭不全及脱垂)也较常见,在婴儿型多囊肾,可伴有门脉高压和肺泡发育不良。
(4)高血压或反复尿路感染等并发症。
(5)多囊肾晚期,由于有效肾单位不足,逐渐出现慢性肾功不全,甚至尿毒症
2.单囊肾主要并发症主要因囊肿位于肾门处压迫肾动脉,引起血浆肾素增加,可导致高血压;或引起肾盏梗阻继发感染。
3.肾髓质囊性病的并发症:
(1)髓质海绵肾(Medullary Sponge Kidney)其主要并发症是肾结石和肾感染。
(2)幼年性肾痨髓质囊性病除肾病变外,病人或家系成员有色素性视网膜炎,白内障,黄斑变性,近视或眼球震颤等常见并发症。