甲状舌管囊肿(thyroglossal cyst)是指在胚胎早期甲状腺发育过程中,甲状舌管退化不全、不消失而在颈部遗留形成的先天性囊肿。囊肿内常有上皮分泌物聚积,囊肿可通过舌盲孔与口腔相通,而继发感染,囊肿可破溃形成甲状舌管瘘(thyroglossal fistula)。
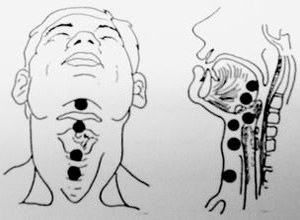
本病以男性居多,好发于儿童和青少年,约50%的病例发生于20岁之前,绝大多数病人可见颈前肿物,可发生于颈正中线自舌盲孔至胸骨切迹间的任何部位,但以舌骨上,下部位为最常见。
囊肿生长缓慢,呈圆形可伴有颈部胀痛,吞咽不适,咽部异物感等局部症状,合并感染者可表现为痛性包块或脓肿,若已形成瘘者,可见窦道,窦道中有黏液或脓性分泌物流出,感染明显者可伴有发热,疲乏等全身症状。
体检时,在颈部中线附近可触及肿块,质地软,直径1~5cm,圆形或椭圆形,表面光滑,边界清楚,与表面皮肤及周围组织无粘连,有弹性或波动感,位于舌骨以下的囊肿,舌骨体与囊肿之间可触及坚韧的索条与舌骨体粘连,可随伸舌运动上下移动。
(一)发病原因
正常的甲状舌管位于舌骨之前,管径1~2mm,与舌骨前面紧密相连,不能分离,其发生始于胚胎第4周,在原始咽底壁正中线相当于第2,3对鳃弓的平面上,上皮细胞增生,形成一伸向尾侧的盲管,即甲状腺原基,称甲状舌管,甲状舌管沿颈部正中线下降,直至未来气管的前方,末端向两侧膨大,形成甲状腺的左右两个侧叶,在正常情况下,到胚胎第6周,甲状舌管开始萎缩退化,甲状舌管的上段退化消失后,其起始段的开口仍残留一浅凹,称盲孔,如果由于某种原因,第10周后甲状舌管没有消失或退化不全,残留管状结构部分因上皮分泌物积聚其中可形成囊肿,是为甲状舌管囊肿,囊肿可继发感染并形成瘘,则为甲状舌管瘘,瘘管有3种形态:完全性瘘管,由盲孔直达颈部皮外;内盲管,开口于盲孔;外盲管,开口于颈部皮肤
(二)发病机制
甲状舌管囊肿发生在颈部正中线,可在舌盲孔至胸骨切迹间的任何部位发生,但以舌骨附近最为常见,多位于甲状腺和舌骨之间,舌骨平面以上的囊肿多位于中线,舌骨平面以下者可居中线或偏向一侧,以偏左为多,甲状舌管囊肿常有完整的包膜,囊壁薄,外为纤维组织包绕,内衬有假复层纤毛柱状上皮,扁平上皮,复层鳞状上皮等上皮细胞,上皮内有丰富的淋巴组织,合并感染者可有炎症细胞:囊壁内可有甲状腺组织,囊内容物多为黏液样或胶冻样物质,其内含有蛋白质,胆固醇等,本病也可发生癌变,1915年Ucherman首先描述了甲状舌管囊肿癌变,至今文献报道已超过150例,大部分为乳头状癌,也有滤泡状癌,鳞癌等,但关于其来源仍有争议,有人认为是隐匿性甲状腺癌扩散而来,也有人认为是起源于甲状舌管囊肿壁内的异位甲状腺组织。
甲状舌管囊肿多可根据颈前肿物部位和伸舌移动,穿刺可抽出透明,微混浊的黄色稀薄或黏稠性液体做出初步诊断,影像学检查有助于进一步明确诊断,其中以B超检查意义较大。
鉴别诊断
1.甲状舌管囊肿的鉴别诊断
(1)颏下慢性淋巴结炎和淋巴结核:表现为颏下肿物,淋巴结核若破溃也可形成瘘管经久不愈,但淋巴结病变较表浅,多为实质肿物,常有压痛,可借病史和活检鉴别。
(2)异位甲状腺:异位甲状腺与甲状舌管囊肿均为甲状腺先天异常,二者在胚胎发育上密切相关,异位甲状腺常位于舌根部或舌盲孔的咽部,呈瘤状突起,表面紫蓝色,质地柔软,边界清楚,而舌部异位甲状腺主要位于颈前部,病人常有语言不清,严重者可出现吞咽,呼吸困难,由于75%的异位甲状腺为惟一有功能甲状腺组织,错误将其切除将导致终生甲状腺功能低下的严重后果,临床上要注意两者的鉴别,放射性核素扫描是最有效的鉴别方法,采用131I或99mTc扫描时,可见异位甲状腺部位有核素浓聚或颈部无甲状腺。
(3)副胸腺:不与舌骨连接,肿块不随吞咽上下活动,B超为实质性肿块等可与甲状舌管囊肿鉴别。
(4)皮样囊肿:常表现为颏下肿物,也可位于胸骨上凹处,一般囊肿包膜较厚,无波动感,有揉面感,常与皮肤粘连,不随吞咽和伸舌活动,穿刺抽出皮脂样物可资鉴别。
(5)甲状腺腺瘤:本病多表现为颈前区无痛性肿块,质软,边界较清楚,随吞咽活动,但不随伸舌活动,借助放射性核素扫描可鉴别。
(6)腮裂囊肿:多位于颈动脉三角区,肿物多偏离中线,与舌骨无关,穿刺物含皮肤附件及胆固醇结晶,需做病理检查鉴别,术中见瘘管经颈内外动脉交叉入咽部。
(7)其他颈部肿块:如甲状腺锥状叶,囊状水瘤,脂肪瘤,皮脂腺囊肿,舌下囊肿,喉含气囊肿,甲状旁腺囊肿和畸胎瘤等,多可据肿物所在部位和性状做出鉴别。
2.甲状舌管瘘的鉴别诊断
(1)颈部结核性瘘:多为纵隔结核性淋巴结炎蔓延破溃而来,瘘口多位于胸骨上窝,曾有肿块破溃排出干酪样物质史,肺部X线检查有结核病灶,PPD强阳性等可资鉴别。
(2)鳃瘘:本病位于胸锁乳突肌前缘,有时生后即有瘘孔流清亮水样液,瘘管索条延伸到颈动脉处,不与舌骨相连接,必要时经瘘口注入造影剂摄X片检查,了解瘘管走行方向以便鉴别。
(3)鳃源性颈部正中裂:该病生后即发现舌骨至甲状软骨下方皮肤裂开,长3~5cm,宽2~5cm,表面覆盖红色湿润内膜,远端为数毫米的盲管,近端有扁豆大小的纤维瘤或纤维软骨,有时可触及上行的纤维索条,分别固定于两侧颏结节,故与甲状舌管瘘容易鉴别。
甲状舌管囊肿西医治疗
由于甲状舌管囊肿经常合并感染,并易于成瘘,且甲状舌管瘘可长年迁延不愈。故本病一经确诊,多主张尽快手术治疗。
1.Sistrunk手术
(1)手术时机:颈部甲状舌管囊肿无感染者,1岁以上手术比较安全,如有感染趋势者,应尽早手术;舌根部囊肿其发病率虽然只占本病的1%~2%,因影响呼吸道通畅或有吞咽困难,手术不受年龄限制,应尽早行Sistrunk手术;颈部感染者,待炎症消退2~3个月后行Sistrunk手术。
(2)手术范围:切除范围包括囊肿、瘘管、舌骨中部以及舌盲孔周围部分组织。
(3)操作要点:除儿童用全麻外,成人可选局部麻醉。剥离囊肿时应注意其底部及后上极,切勿遗留管状物,应行带部分肌肉的整块切除。解剖到舌骨时,可将囊肿与舌骨粘连部显露清楚,用骨剪于囊肿附着之两侧剪断舌骨,剪除舌骨约1cm。此是手术成功的关键。剪断舌骨后,解剖到舌盲孔,连同周围部分组织做柱状切除。术中勿暴力牵拉,以免囊壁或瘘管及其分支断裂致部分残留。对甲状舌管瘘,手术开始时,可自瘘管内注入1%亚甲蓝,以协助识别。瘘管行径较长时,酌情采用“阶梯式”平行切口。甲状舌管瘘或已有继发感染者,术后酌情应用抗生素。
(4)术后复发率:正确的Sistrunk手术后,复发率约为3%~5%,多数在术后1年之内复发。再次手术难度明显增大。因此,必须尽可能提高首次手术的成功率。
常见复发原因:囊肿或瘘管继发感染后,行Sistrunk手术时,由于解剖结构不清楚,没有彻底切除甲状舌管,尤其是舌骨中段以上的管状组织块的残留易引起复发,故感染后手术者复发率比较高,约为7%;舌骨前面两侧残留侧支腺体、呼吸道上皮细胞、细小囊肿或其侧支与舌内唾液腺相通;甲状舌管囊肿或瘘管偏离颈中线未完全切除,也可能同时有鳃裂囊肿组织并存;甲状舌管与甲状腺粘连,甚至深入甲状腺内以致甲状舌管组织未彻底切除。
2.颈淋巴结清扫术 若为恶性肿瘤,由于癌灶一般较小,采用Sistrunk术式即可达到治愈目的。伴有颈淋巴结转移时,则需行颈淋巴结清扫术。
3.甲状腺素抑制治疗 病理类型为乳头状癌或滤泡状癌者,术后应采用甲状腺素抑制治疗。
4.放射治疗 如为鳞状细胞癌,则术后可行放射治疗。
预后
1.术后可复发 甲状舌管囊肿手术切除后可有一定的复发率,文献报道Sistrunk手术的术后复发率为3%~5%,但也有报告复发率高达26.9%。术后复发者其再次复发率可达33%。
2.有发生癌变的可能 1915年Ucherman首先描述了甲状舌管囊肿癌变,至今文献报道已超过150例,大部分为乳头状癌,也有滤泡状癌、鳞癌等。但关于其来源仍有争议,有人认为是隐匿性甲状腺癌扩散而来,也有人认为是起源于甲状舌管囊肿壁内的异位甲状腺组织。
甲状舌管囊肿中医治疗
当前疾病暂无相关疗法。
(以上提供资料及其内容仅供参考,详细需要咨询医生。)
根据不同的症状,有不同情况的饮食要求,具体询问医生,针对具体的病症制定不同的饮食标准。
1.术后可复发
甲状舌管囊肿手术切除后可有一定的复发率,文献报道Sistrunk手术的术后复发率为3%~5%,但也有报告复发率高达26.9%。术后复发者其再次复发率可达33%。
2.有发生癌变的可能
1915年Ucherman首先描述了甲状舌管囊肿癌变,至今文献报道已超过150例,大部分为乳头状癌,也有滤泡状癌、鳞癌等。但关于其来源仍有争议,有人认为是隐匿性甲状腺癌扩散而来,也有人认为是起源于甲状舌管囊肿壁内的异位甲状腺组织。
1.B超检查 甲状舌管囊肿的B超声像图多表现为圆形或椭圆形液性暗区,边界清晰,多为单个囊肿,少数可见薄壁分隔,其后多有增强回声,病程长者或伴有感染时边界可较模糊,液性暗区中可见数量不等的飘浮光点,伴有瘘管形成时可探及由浅入深的中心暗淡的条索状结构与肿物或舌骨相连,B超检查对甲状舌管囊肿诊断的准确率可高达94%以上。
2.CT检查 可了解肿物的性质.甲状舌管囊肿多表现为颈前部正中自舌盲孔至胸骨颈静脉切迹之间任何部位的囊性占位,具有完整包膜,囊壁较薄,囊内容物密度较低,合并感染时囊壁可毛糙增厚,部分病人(约30%)壁内可见到甲状腺组织的特征性密度影。
3.放射性核素显像 对本病的诊断也有一定帮助,131I或99mTc扫描可评估肿块的大小,了解有无有活性甲状腺组织的存在,并有利于与甲状腺肿物鉴别。
4.颈部X线检查,钡餐食管造影均有助于诊断。
5.碘油造影 可明确甲状舌管囊肿的瘘管行径。
囊肿可经过舌盲孔与口腔相通而继发感染,反复感染自行破溃,或因误诊脓肿行切开引流后,则形成甲状舌管瘘,亦可见出生后即存在的原发瘘。