十二指肠炎是指十二指肠的炎症,分为原发性和继发性两种,原发性者也称非特异性十二指肠炎。本病临床症状缺乏特征性,主要表现为上腹部疼痛、恶心、呕吐、呕血和黑便,有时和十二指肠溃疡不易区别,单纯临床症状无法确诊,本病常与慢性胃炎、慢性肝炎、肝硬化、胆道疾患或慢性胰腺炎并存。
主要表现为上腹部疼痛、恶心。呕吐,常伴有其他消化不良症状,如腹胀、嗳气、反酸等。有时酷似十二指肠球部溃疡,呈周期性、节律性上腹疼痛,空腹胃痛,食物或制酸药可以缓解,并反复有黑便或呕吐咖啡样液,但多自动止血。也有部分患者可无任何症状。
1.消化不良:症状可有上腹饱胀,反酸,嗳气,恶心,呕吐等症状,部分患者可无症状及体征。
2.上腹痛:类似于十二指肠壶腹部溃疡,多为饥饿痛,夜间痛,进食后缓解。
3.上消化道出血:是糜烂性十二指肠炎的一种并发症,可有黑便或呕血。
4.常见的体征:有上腹部轻度压痛,部分患者可有舌炎,贫血和消瘦等。
炎症开始时酸度正常,以后由于炎症进展干扰了十二指肠对胃液分泌的抑制过程,导致高酸产生而形成溃疡。
炎症因素(23%):十二指肠炎时表皮细胞因炎症破坏而丧失,但腺管部细胞增殖可以予以补偿,当腺管细胞因衰竭而不能补偿丧失时,可产生糜烂,继之形成溃疡。
其他疾病因素(30%):特异性十二指肠炎多由克罗恩病,肠结核,寄生虫(如钩虫,兰氏贾第鞭毛虫等)及真菌,嗜酸粒细胞性胃肠炎等累及十二指肠而引起特异性炎症。
发病机制
十二指肠黏膜充血,水肿,糜烂,出血,腺体减少,绒毛萎缩;黏膜层及黏膜下层炎细胞,包括淋巴细胞,浆细胞,单核细胞浸润,按其炎症程度和分布,分为浅表性,间质性和萎缩性3种。
1.浅表性
此型最常见,约占50%~80%,炎症仅限于绒毛,绒毛变短,呈圆钝或畸形,上皮细胞常有退化现象,细胞趋于扁平,胞质出现空泡,核染色质稀疏或固缩,刷状缘变薄至消失,绒毛间区充满炎症细胞,黏膜肌层与十二指肠腺基本正常。
2.间质性
炎症细胞浸润主要见于接近黏膜肌层的肠腺隐窝,有时涉及整个固有层,伴有淋巴滤泡增生。
3.萎缩性
黏膜变薄,绒毛显示不同程度的萎缩,常有重度的上皮细胞退行性变,并见大片脱落,从而出现糜烂,有时见胃上皮化生;肠腺减少甚至消失,杯状细胞,黏液细胞及嗜银纤维增生,黏膜肌层断裂,增生,肌纤维有退行性变;固有层有广泛的炎性细胞浸润,主要为淋巴细胞,浆细胞,并有淋巴滤泡增生。
确诊有赖于内镜下所见和内镜直视下取黏膜活组织检查。
诊断标准:
主要依靠内镜检查确诊。
1.临床表现有消化不良症状,如上腹胀满不适,嗳气、泛酸及隐痛;有时可出现类消化性溃疡的症状,如节律性上腹疼痛,进食后可暂时缓解等;糜烂出血性十二指肠炎可出现黑便或呕血。
2.胃酸分泌量可正常或增高;十二指肠引流液中脱落上皮细胞较多,有白细胞;X线检查有球部激惹,降部一过性痉挛,皱壁粗大,可呈假息肉样;内镜检查、行活检可确诊。
诊断依据:
1.症状酷似溃疡病,虽不致发生梗阻、穿孔,但可引起出血。
2.X线钡餐检查无龛影,无明显变形,粘膜皱壁粗乱,但也可正常。
3.纤维内窥镜见到粘膜充血。水肿、糜烂、出血、血管暴露,皱劈粗糙不平,结节增殖等,但无溃疡。
4.粘毛活检显示绒毛上皮变性、扁平、萎缩,固有膜内大量炎性细胞浸润,淋巴样增殖及胃上皮化生等。
本病需与慢性胃炎,十二指肠腺增生,胃泌素瘤及肠结核和crohn病等引起的十二指肠病变鉴别。
鉴别诊断
1.与十二指肠溃疡相鉴别:
十二指肠炎与十二指肠溃疡有时在症状上有相似之处,二者均可与饮食有关的上腹痛、不适感、可为碱性药物所缓解。单凭临床症状较难鉴别,主要依靠内镜检查明确诊断。
2.与慢性胃炎相鉴别:
慢性胃炎的症状,如上腹部不适或疼痛、消化不良、饱胀、嗳气等与十二指肠炎相似,且两者常同时存在。内镜检查是鉴别二者的主要方法。
3.与胃神经官能症相鉴别:
胃神经官能症与十二指肠炎均可见上腹部疼痛、嗳气、反酸、恶心,呕吐等症。胃神经官能症患者以中年女性为多见,多有精神创伤史,主要表现为间歇性上腹痛、胃脘灼热或不适感、泛酸、嗳气、呢逆等,问或有呕吐。服用抗酸药能使症状减轻,但不能完全缓解。查体上腹部压痛较广泛,且不固定。患者一般情况良好,但常伴有头痛、头昏、乏力、失眠、抑郁或焦虑等神经精神症状。各种器械与生化检查均无异常。
4.与十二指肠慈室相鉴别:
单纯性十二指肠慈室多经其他原因作胃肠钡餐X线造影检查而偶尔发现,患者常无症状。但当想室发炎或有溃疡形成时,则可出现中上腹痛。疼痛常出现于食后,查体中上腹部有固定压痛,有时易与十二指肠炎相混淆。可经X线钡餐检查及内窥镜检查加以鉴别。
5.与慢性胆道疾病相鉴别:
胆道运动功能障碍可引起发作性痉挛性右上腹疼痛,患者以中年女性较多,疼痛多发生于饱餐之后(尤以脂肪餐),应用碱性药物不能缓解。慢性胆囊炎、胆石症可引起消化不良症状及上腹痛,有时易误诊为十二指肠炎。“B”型超声波及X线胆道造影检查可明确诊断。
十二指肠炎西医治疗
1.原发性十二指肠炎的治疗
(1)抗酸药:可用氢氧化铝-镁乳合剂,每次15~30ml,3 次/d,餐后1~2h服用。抗酸药能中和胃酸、降低胃蛋白酶活性,减轻对消化道黏膜的损伤,缓解疼痛。
(2)抗分泌药:可根据病人经济承受能力等因素选用。质子泵抑制剂可用奥美拉唑20mg,1~2次/d,雷贝拉唑10~20mg,1~2 次/d 等;H2受体拮抗药可用法莫替丁20mg,2次/d 或雷尼替丁150mg,2 次/d。抗分泌药能抑制胃细胞分泌胃酸,减轻胃酸对已有炎症的黏膜刺激,可有效改善症状,但不能逆转病理学异常。
(3)M受体拮抗药:可选用派吡氮平50mg,2次/d 或山莨菪碱(654-2)片5mg,3 次/d,口服,可抑制胃酸的分泌。另对胃蛋白酶的分泌也有抑制作用。
(4)黏膜保护剂:胶体铋剂在酸性环境下,能与溃疡和炎症组织的糖蛋白络合形成一层保护膜,阻止胃酸、胃蛋白酶的攻击,并有杀灭幽门螺杆菌的作用,可用胶体铋,50mg,4次/d。前列腺素能减少胃酸的分泌,加强黏膜抗损伤能力,并有维持黏膜血流、促进黏液分泌等作用。可用米索前列醇(misoprostol)200μg,4次/d,或恩前列素70μg,2次/d。
(5)胃肠动力药:可予多潘立酮10~20mg,3次/d,或莫沙必利(mosapride)5~10mg,3次/d,饭前15~30min口服,可调整胃窦和十二指肠壶腹部的运动,减少胆汁反流刺激胃窦部G 细胞分泌胃泌素造成的胃酸分泌。
(6)根除幽门螺杆菌(Hp)治疗:常用的抗Hp药物有阿莫西林、甲硝唑(或替硝唑)、呋喃唑酮、四环素、克拉霉素及铋剂等。单药疗法根除率不足20%,故通常2种以上抗生素与抗分泌药(PPI或H2RA)合用,形成叁联疗法、四联疗法。疗程一般为1~2周。含PPI的叁联疗法是近年来研究得最多的治疗Hp感染的方案。
(7)手术治疗对症状严重而药物治疗无效者可作迷走神经切断术加幽门成形术或作高选择性迷走神经切断术治疗,现较少采用。
2.继发性十二指肠炎的治疗
(1)病因和主要疾病,治疗潜在和(或)原发性疾病。
(2)对症治疗,可选用治疗原发性十二指肠炎的药物。
(二)预后
养成好的生活习惯,饮食规律并坚持治疗,预后良好。
十二指肠炎中医治疗
当前疾病暂无相关疗法。
吃点容易消化的食物,如稀饭、面条、馒头、花卷、包子、馄饨、软饼、软饭等,细嚼慢咽,便于充分消化和吸收。
少吃豆类、洋葱、土豆、红薯等易产酸产气的食物,忌生冷、忌油腻、忌辛辣、忌饮酒,避免不良因素对溃疡的刺激。
养胃健脾特别推荐:山药莲子百合粥、花生红枣小米粥,可以添加鸡蛋、肉末、鸡茸、鱼茸、碎菜、果粒、牛奶等调味,增加营养。
如果吃鸡蛋就想吐,最好不要吃,以免伤食。
1.原发性十二指肠炎少食或不食刺激性食物,饮酒及某些药物(如非甾体抗炎物)。
2.特异性十二指肠炎积极治疗原发病,如:克罗恩病,肠结核,寄生虫及真菌性肠炎等。
实验室检查:
(一)胃液分析:胃酸或胃液量分泌正常或较高,部分病例的胃酸水平与十二指肠溃疡相似。
(二)十二指肠液分析:十二指肠液可呈混浊,有粘液,镜检可见有较多的上皮细胞,胃酸低者可见较多的细菌。
(三)胃液分析及血胃泌素测定:正常或较高,部分患者与十二指肠壶腹部溃疡相似,但无诊断价值。
1.X线钡餐检查
十二指肠球部有激惹痉挛,运动增快,皱襞增粗及紊乱等表现,但不能据此而确立诊断。
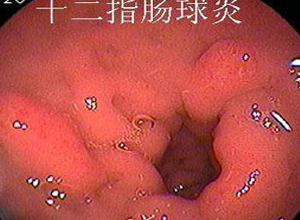
2.内镜检查可分4型
(1)浅表型:黏膜充血水肿,反光增强,红白相间,以红为主。
(2)出血糜烂型:黏膜发红,可见点状,片状糜烂灶或出血灶。
(3)萎缩型:黏膜变薄,苍白,以白为主,可见黏膜下血管显露。
(4)增生型:黏膜粗糙不平或细颗粒结节状改变。
上消化道出血并不少见,国内报告发生率在3.4%~35.5%范围,多为黑粪或柏油样便,也有呕血者,有的出血为首发症状。