接触性皮炎(contact dermatitis)亦称毒物性皮炎(dermatitis venenata),为皮肤或黏膜接触某些外界刺激物质或变应原发生的炎症反应。引起本病的物质主要有动物性、植物性和化学性物质三大类,其中尤以化学物质致病为多见。根据其发病机制通常可将接触性皮炎分成两类:即变态反应性接触性皮炎和刺激性接触性皮炎。其他类型有:速发型接触性反应、光毒性及光变态反应性接触性皮炎、系统性接触性反应和非湿疹样接触性反应等。
中医的漆疮、膏药风属于本病的范畴。
症状
根据病程分为急性、亚急性和慢性,此外还有一些病因、临床表现等方面具有一定特点的临床类型
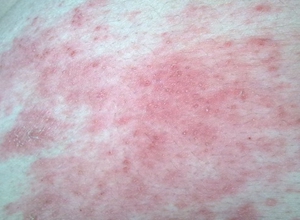
1、急性接触性皮炎:起病较急。皮损多局限于接触部位,少数可蔓延或累及周边部位。典型皮损为境界清楚的红斑,皮损形态与接触物有关(如内裤染料过敏者皮损可呈裤形分布;接触物若是气体、粉尘、病变多发生在身体暴露部位,如手背、面部、颈部等),其上有丘疹和丘疱疹,严重者红肿明显并出现水疱和大疱,后者疱壁紧张,内容清亮,破溃后呈糜烂面,偶可发生组织坏死。常自觉瘙痒或灼痛,搔抓后可将致病物质带到远隔部位并产生类似皮损。少数病情严重的患者可有全身症状。去除接触物后经积极处理,一般1~2周内可痊愈,一流暂时性色素沉着。交叉过敏、多价过敏及治疗不当易导致反复发作、迁延不愈或转化为亚急性和慢性。
2、亚急性和慢性接触性皮炎:如接触物的刺激性较弱或浓度较低,皮损开始可呈亚急性,表现为轻度红斑、丘疹,境界不清楚。长期反复接触可导致局部皮损慢性化,表现为皮损轻度增生及苔藓样变。
发病特点
本病发病急,在接触部位发生境界清楚的水肿性红斑、丘疹、大小不等的水疱;疱壁紧张、初起疱内液体澄清,感染后形成脓疱;水疱破裂形成糜烂面,甚至组织坏死。接触物若是气体、粉尘、病变多发生在身体暴露部位,如手背、面部、颈部等,皮炎境界不清。有时由于搔抓将接触物带至全身其他部位,如外阴、腰部等,也可发生类似的皮炎。机体若处于高度敏感状态,皮损不仅限于接触部位,范围可很广,甚至泛发全身。自觉症状轻者瘙痒,重者灼痛或胀痛。全身反应有发热、畏寒、头痛恶心及呕吐等。病程有局限性。去除病因经适当治疗1-2周后可痊愈,但如再接触致敏原可再发作,反复接触,反复发作。如处理不当可发展为亚急性或慢性炎症,局部呈苔癣样病变。
该类物质无个体选择性,任何人接触后均可发生,且无潜伏期,是通过非免疫机制而直接损害皮肤,当去除刺激物后炎症反应能很快消失,如强酸强碱,任何人接触一定浓度,一定时间,于接触部位均会出现急性皮炎,另一种为长期接触的刺激弱的物质,如肥皂,洗衣粉,汽油,机油等,多为较长时间内反复接触所致,这和原发性刺激物的性质和物理状态,个体因素如皮肤多汗,皮脂多,年龄,性别,遗传背景等及环境因素有关。
变态反应(25%):主要为Ⅳ型变态反应,是细胞介导的迟发型变态反应,当初次接触变应原后不立即发病,经过4~20天(平均7~8天)潜伏期,使机体先致敏,再次接触变应原后在12~48h左右即发生皮炎。
搔抓(20%):皮损一般仅局限于接触部位,以露出部位为多,境界边缘清楚,形态与接触物大抵一致,但亦可因搔抓或其他原因将接触物带至身体其他部位而发病者,甚至因机体处在高度敏感状态而泛发全身,自觉灼痒,重者感疼痛,少数患者尤其是皮疹泛发全身者有时可引起全身反应,如畏寒,发热,恶心,头痛等。
发病机制
1.具有原发刺激引发接触性皮炎的物质是通过非免疫机制而直接损害皮肤。
2.发生的过程 一般分为两个阶段:
(1)致敏阶段:是从最初接触抗原到淋巴细胞识别并与之发生反应的过程,大多数变应原是低分子量(<500~1000)的简单化学物质,称为半抗原,只具免疫反应性而无免疫活性,当与皮肤中的大分子物质即载体蛋白结合形成半抗原-载体蛋白结合物后成为完全抗原,方具有免疫活性才能刺激机体产生免疫应答,这些载体蛋白是表皮细胞的膜蛋白,很可能是抗原递呈细胞(目前确定的有朗汉斯细胞,巨噬细胞,皮肤内待定细胞,淋巴结,胸腺,脾内的树枝状细胞等)上的免疫反应原Ia或HLA-DR,形成的全抗原被抗原递呈细胞主要是朗汉斯细胞和巨噬细胞加工处理,将抗原信息呈现在细胞膜表面,然后向真皮及淋巴结移动,经淋巴管到达皮肤淋巴结副皮质T细胞区,携带抗原信息的LC必须把抗原信息递呈给CD4 细胞即Th细胞(T辅助细胞),这类细胞具有识别和结合特异性接触性抗原及MHCⅡ类抗原(Ia/HLA-DR)的特殊受体,接受抗原信息的Th在LC所分泌的IL-1的作用下激活,细胞增大,胞质丰富,核增大,免疫母细胞化,合成和分泌IL-2,而又使另一些活化的Th表达IL-2受体,当Th与IL-2结合就达到充分活化,Th开始迅速增殖,产生T效应细胞及记忆细胞,前者通过输出淋巴系统至血循环及皮肤内,后者在淋巴结内或其他器官内久存,值得注意的是淋巴结的这种输出功能在产生接触致敏中有重要作用,动物实验证实,于接触二硝基苯胺48h后,切除其淋巴结就能抑制致敏,于5天后切除则无抑制作用,T效应细胞循环至全身形成全身致敏状态,实验证实接触致敏传出途径包括血管,而传入途径需局部完整的淋巴管回流,此期约需5~7天。
(2)效应阶段:亦称激发阶段或反应期,传出期。
在机体已被致敏后,如皮肤上有抗原持续存在或有同样抗原再次接触经过上述感应,致敏的相同过程,形成半抗原-载体蛋白结合物,被表皮的朗汉斯细胞经过识别抗原,加工,处理,将抗原信息递呈给T效应细胞,并与之结合发生反应,与抗原发生反应的T淋巴细胞产生许多淋巴因子,使巨噬细胞聚集,活化,并通过LFA1/1CAM1,CD2/LFA3,ELAM1等黏附因子的作用,不断吸引血循环中的T效应细胞,单核细胞和中性粒细胞等移动至局部,在IFNr,TNF等细胞因子的参与下发生以海绵形成,单核细胞侵入为特征的炎症反应,此期只需7~8h,18~24h内达高峰,朗汉斯细胞在发生变态反应过程中起着重要的作用,目前认为其作用为半抗原进入皮肤即与朗汉斯细胞结合并被递呈,负荷有抗原的朗汉斯细胞进入皮肤开始T细胞致敏,抗原的加工和递呈称为细胞介导免疫的传入期,其发生的部位是在中央即淋巴结还是在外周即皮肤目前尚不清楚,仍有争议,淋巴因子在诱导和激发阶段都起着重要作用,淋巴因子是由淋巴或非淋巴细胞产生,在本病中单核细胞趋化因子和巨噬细胞移动抑制因子起重要的作用,目前认为由抗原活化T细胞过程中TH细胞局限性,接触物如为气体,粉尘则可呈弥漫性发生,轻者局部呈红斑,境界清楚,重者肿胀,在红斑基础上发生丘疹,水疱或大疱,糜烂,渗出等损害,若为强酸,强碱或其他强烈化学物质等原发性刺激物常可引起坏死或溃疡,皮炎发生于眼睑,包皮,阴囊等皮肤组织疏松部位,则皮肤水肿异常显著。
3.去除原因和恰当处理后,通常数天或十余天后即可痊愈,但由于搔抓或处理不当,感染或刺激物未能及时除去,致使病程迁延变为慢性皮炎,类似慢性湿疹。
根据患者有接触史,皮损发生在接触部位和典型的皮疹表现以及斑贴试验阳性,即可作出诊断。
诊断
1、有接触刺激物或致敏物的病史。
2、皮疹发生部位常在接触刺激物处。
3、皮疹形态常依接触物的性质不同而有差异,如致敏物的常为边缘清楚,以红斑、丘疹、水疱为主,也可发生自家过敏;如为刺激物的则常以红肿、水疱或大疱、糜烂甚至坏死均可发生。
4、有痒和烧灼感,重的有痛感、发热等全身症状。
5、病程有自限性,某些致敏物所致者可于除去原因后l至2周皮疹可消退。
6、致敏原皮肤斑贴试验阳性。
现代医学对本病的处理原则是停止接触致敏源,立即清水冲洗接触部位,应用安抚消炎止痒外用及内服抗过敏药物。必要时加用皮质类固醇激素及选用抗菌素及内服。
祖国医学无接触性皮炎名称,常按接触物加以命名,如“漆疮”、“膏药风”、“马桶癣”等。中医认为变态反应性接触性皮炎的发病机理主要由于人禀性不耐,皮毛腠理不密,外受辛热之毒(接触某些物质),毒热蕴于肌肤而成病。
鉴别诊断
1.急性湿疹。
2.丹毒 皮损颜色鲜红,境界边缘清楚,无接触史,局部触痛明显,伴有畏寒发热,头痛,恶心等全身症状,末梢血检查见白细胞常增高。
3肛门急性湿疹
任何部位急性湿疹一般均循潮红-丘疹(斑丘疹)-水疱(渗出)-糜烂-结痂(鳞屑)-色素新生这一过程,同时伴发瘙痒,临床突出表现为浆液渗出明显,严重者呈点滴状渗出,剧烈的瘙痒使患者难以耐受,由于搔抓而出现抓痕,血痂,合并细菌感染而出现脓疱,脓性渗出,脓性结痂,呈现湿疹特有外观,即多种形态皮疹同时存在,肛门皮肤为一敏感区,急性湿疹瘙痒尤为剧烈,粪便污染更易招致细菌感染,症状表现更重,可扩展及会阴,阴囊,臀部皮肤,影响患者生活及工作,使病程极不稳定,治疗过程延长,而转为慢性经过。
接触性皮炎西医治疗
1.一般疗法
(1)首先应追查病因,避免再接触,清除刺激因子并告知患者以免今后再接触患病。
(2)避免搔抓、摩擦、热水或肥皂水洗涤及其他附加刺激。摒除辛辣刺激食品,清理胃肠,保持大便通畅,避免精神过度紧张。
(3)药物疗法:以脱敏止痒为主,轻者可口服或注射抗组胺药,如皮损面积大,炎症显著者可选用10%葡萄糖酸钙、10%硫代硫酸钠静脉注射;对重症泛发患者可短期应用皮质类固醇激素,口服泼尼松20~30mg/d或肌注倍他米松/二丙酸倍他米松(得宝松),或静滴氢化可的松或地塞米松等。有感染者可酌情选用抗生素。
(4)外用疗法:基本原则同急性湿疹。根据皮损情况,选择适应的剂型和药物,以消炎、收敛、缓和对症为原则,禁用刺激性或易致敏的药物。急性期红肿炎症著明、渗出糜烂者可用复方硫酸铜液(达里波斯液)或3%硼酸溶液进行湿敷,轻者可选用皮质类固醇激素乳剂或收敛、消炎的油膏外用。如已形成慢性炎症,可酌用低浓度角质形成剂,如3%黑豆馏油或糠馏油糊剂、皮质类固醇激素等配为油膏或乳剂外用。
2.中医疗法
治则:宜清热、凉血、解毒。内服方用龙胆泻肝汤加减,方中去柴胡、当归、加白茅根、蒲??ⅰ⒋笄嘁?;大便干者加大黄;湿盛者加泽泻、猪苓、茵陈;发热加生石膏。症状轻者可服龙胆泻肝丸。
㈠内治法:
⑴抗组织胺药:可选用苯海拉明25~50mg、扑尔敏4~8mg,每日3~4次口服。或息斯敏10mg,每日1次口服,可并用维生素C100~200mg每日3~4次口服。
⑵钙剂:可口服钙片,肌注维丁胶性钙、静脉注射10%葡萄糖酸钙。
⑶肾上腺皮质激素:皮损广泛而严重时,可配合使用强的松10~20mg,每日3~4次,口服。或地塞米松10~20mg,加入5%葡萄糖液500ml,中,静滴,每日1次。
⑷利尿剂,对伴发全身皮疹,水肿严重者,可配合服用又氢克尿塞25mg,每日2~3次,连服2~3天,有利于消肿。
㈡外治法:
1.皮疹有糜烂渗液者,可选用5%硼酸溶液、1%硫酸镁、0.1%明矾溶液、醋酸铝溶液作冷湿敷,合并感染者可用1∶5000~10000的高锰酸钾冷湿敷。
2.皮诊无糜烂渗液者可用上述方法治疗,或外擦炉甘石洗剂。
3.皮疹呈慢性湿疹样皮炎者,可用肾上腺皮质激素类软膏,如醋酸氢化可的松软膏、醋酸氟氢可的松软膏、醋酸地塞米松软膏、去炎松软膏或肤轻松软膏等。
4.潮红:丘疹为主者,可用三黄洗剂、炉甘石洗剂,外擦,或和青黛散冷开水调敷,每日4~5次。肿胀糜烂渗液较多者,可用蒲公英60g,桑叶、生甘草各15g,水煎待冷后湿敷。并可用10%黄柏溶液,生理盐水,3%硼酸水湿敷。糜烂结痂者可用青黛膏,或清凉膏外擦每日3~4次。瘙痒者可用粟树叶洗剂、黑子脱每洗剂。
预后
去除原因和恰当处理后,通常数天或十余天后即可痊愈。但由于搔抓或处理不当、感染或刺激物未能及时除去,致使病程迁延变为慢性皮炎。
接触性皮炎中医治疗
1、风热蕴肤
【主症】先天禀赋不耐,易感风热之邪,接触致敏物质后,搏于肌肤而发病。起病较急,好发于头面部,皮肤色红,肿胀轻,其上为红斑或丘疹,自觉瘙痒,灼热;心烦,口干,小便微黄;舌红,苔薄白或薄黄,脉浮数。
【方药】生地黄、防风、知母、荆芥、野菊花、苍术、牛蒡子、苦参、蝉蜕、甘草,水煎,每日一剂,日服三次。发于面部加白芷;上肢者加桑枝、鸡血藤;下肢者加黄柏、牛膝;躯干部者加龙胆草、生石膏;毒热甚者加蒲公英,牡丹皮。
2、湿热毒蕴
【主症】禀赋不耐,热毒湿邪蕴结肌肤则起病急骤,皮损面积较广泛,其色鲜红肿胀,上有水疱或大疱,水疱破后则糜烂渗液,自觉灼热瘙痒,伴发热,口渴,大便干,小便短黄,舌红,苔黄,脉弦滑数。
【方药】龙胆草、石膏、生地黄、栀子、黄芩、泽泻、玄参、连翘、木通、黄连、甘草,水煎,每日一剂,日服三次。热重者加紫花地丁、黄柏;水肿甚或渗液明显者加生薏苡仁。防己。
(以上提供资料及其内容仅供参考,详细需要咨询医生。)
接触性皮炎食疗方:
1.山楂肉丁:红花10克油炸后去渣,入瘦猪肉了250克煸炒,再入佐料、山楂30克同炒至熟。佐膳,随量食。功能活血散瘀,滋阴润燥。主治瘀血阻络型接触性皮炎。
2.马齿苋饮:鲜马齿苋250克加水适量煎熬2次,滤汁混合,入红糖适量调味。早、晚各1次温服,1剂/日。功能祛风除湿。主治风热型接触性皮炎(注:孕妇忌服)。。
3.百合汤:百合、玉竹、天花粉各15克及沙参10克、山楂9克加水适量煮取汁。1剂/日,代茶饮。功能养阴清热,凉血解毒。主治阴虚血热型接触性皮炎。
4.红糖藕片:鲜藕片300克入沸水中焯过,加红糖10克调味拌匀。佐膳,随量食。功能益气活血,散瘀通络。主治瘀血内阻型接触性皮炎。
5.国老膏:甘草5千克切段,入锅加净水适量,煎6~7小时后过滤,取汁后再浓缩收膏1.5千克,然后用蜂蜜1.5升调匀,贮瓶。6-10克/次,2次/日,沸水冲服,5-7日/疗程。功能清热解毒,祛瘀消肿,调和气血。主治气血不和,余毒未清型接触性皮炎。
6.韭菜煎:鲜韭菜50克切小段入锅,加清水600毫升煎至取汁。1剂/日,分2次温服。功能解毒,利湿,止痒。主治湿毒较盛型接触性皮炎。
7.荸荠清凉饮:荸荠200克去皮,切碎搅汁。鲜薄荷叶10克加白糖10克捣烂,入荸荠汁中,加水至200毫升。1剂/日,顿服。功能凉血祛风。主治血热生风型接触性皮炎。
8.清炒雍菜:鲜菊花、鲜金银花各10克加水适量,煎取汁15~20毫升。热油锅,将雍菜400克炒熟,把药汁淋菜上,调味。佐膳,随量食。功能清热凉血,祛风止痒。主治风热外袭型接触性皮炎。
9.花生赤豆枣蒜汤
配方:带衣花生米90克,赤小豆、红枣各60克;大蒜30克。
制法:以上诸物加水共煮汤。
功效:益气养血,除湿解毒。
用法:早晚分服。
10.金针瓜络蚌肉汤
配方:蚌肉30克,金针菜15克,丝瓜络10克。
制法:以上三物,加水适量煎汤,加盐调味。
功效:益气养阴,清热通络。
用法:饮汤吃肉,每日1次,连用10日。
11.鱼腥豆带汤 配方:绿豆30克,海带20克,鱼腥草15克。
制法:以上三味加水煎汤,去鱼腥草,加白糖适量调味。
功效:清热解毒。
用法:饮汤食豆和海带。每日1次,连服7日。
12.绿豆百合薏米粥
配方:薏米50克,绿豆25克,鲜百合100克。
制法:将百合掰成瓣,去内膜,绿豆、薏米加水煮至五成熟后加入百合,用文火熬粥,加白糖调味。
功效:养阴清热,除湿解毒。
用法:每日1~2次。
13.苋菜蕹菜汤
配方:马齿苋、生蕹菜各30克。
制法:上二味加水煎煮,取汁。
功效:清热除湿,凉血解毒。
用法:饮服,每日1次。
14.土茯苓大枣煎
配方:大枣、土茯苓各30克。
制法:以上二味加水煎汤。
功效:清热解毒凉血。
用法:饮汤,每日2次。
15.荷叶粥 配方:鲜荷叶20克,粳米200克。
制法:将荷叶先煮20分钟,去渣后放入粳米煮粥。
功效:清热泄浊。
用法:早晚随量服食。
16.藕节汤
配方:藕节30克。
制法:藕节加水煎煮取汁。
功效:清泻肺热,凉血化瘀。
用法:饮汤,每日2次,可连用7~10日。
17.芹菜豆腐
配方:芹菜20克,豆腐30克。
制法:把芹菜洗净切碎,与豆腐共同煮熟,加食盐调味服食。
功效:清热解毒。
用法:每日1剂,服食次数视病情而定。
接触性皮炎饮食禁忌
忌食辛辣及油炸食物,特别是发病期。平时要吃的清淡,忌吃易引起过敏的食物,如酒、海鲜等,多吃新鲜蔬菜或水果。
1、对日常生活中容易发生致敏的物质,接触时应保持警惕性,尤其是过敏体质者,尽量远离,若接触后发生反应,应立即隔离,避免继续接触,伤湿止痛膏引起应及时进行有效处理,以防病情加重,对已患过接触性皮炎,则应尽量寻找致敏原因,加以除去,不要再接触,若已发病则应立即进行适当处理,避免搔抓,洗涤或乱用药物等附加刺激使病情恶化。
2、饮食疗法,忌食辛辣及油炸食物,特别是发病期,平时要吃的清淡,忌吃易引起过敏的食物,如酒,海鲜等,多吃新鲜蔬菜或水果。
3、精神要愉快,生活要有规律,不要过度劳累。
4、适当锻炼,选择适合自己的一些活动,如爬山,散步,跳舞等。
5、根据自己的身体状况,选择适合自己的保健食品服用,提高免疫功能,改善体质,不生病或少生病,提高生活质量。
皮肤试验是最常用的特异性检查,包括斑贴、划痕、挑刺和皮内注射等。临床上以挑刺和皮内试验最为常用,如挑刺试验阴性;可作皮内试验复查。
方法与原理:特异性患者接触过敏原后,可诱导产生特异性IgE,此种抗体粘附于皮肤或粘膜下层的肥大细胞表面的IgE受体上,当它与再次进入体内的过敏原相遇形成1个过敏原与2个IgE抗体的桥连,致使肥大细胞内发生一系列生化过程,释放过敏介质,在皮肤局部产生风团,红晕或瘙痒。
除瘙痒疼痛外,少数患者可有恶寒,发热,恶心,呕吐等全身症状,搔抓或处理不当,感染或刺激物未能及时除去,致使病程迁延变为慢性皮炎。