
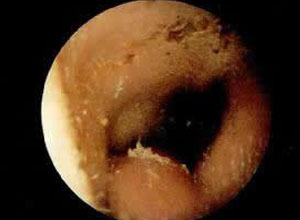
耳漏又称耳溢液,是指外耳道有异常的液体存积或外流,其液体可来自外耳道、耳部周围组织、中耳、迷路或颅内。正常人的外耳道有少量的皮脂腺、耵聍腺分泌出一些物质及上皮脱屑,而有些人的耵聍生物化学成分发生变异,分泌出黄色的油状物,这也是属于正常。这种情况可见于很多疾病。流出液体的性质、气味及颜色,往往为某些疾病的特殊表现。对这种情况一般不需特殊治疗,只要保持外耳道清洁,避免过多的刺激,预防感染就行了。
正常外耳道软骨部的皮肤有皮脂腺,几乎所有的腺体都有导管开口于毛囊腔内。这种分泌物极少,一般构不成溢液。另外一种腺体即耵聍腺,经常分泌呼耵聍,有防止异物深人耳道的作用,一般也不构成耳溢液。但有的人耵聍分泌较多,似凡士林堆积在外耳道口且带有特殊的异味,误认为脓液。通常称为“油耳”,属正常现象。当外耳道发生炎症、变态反应或肿瘤时,则可出现浆液性、浆液血性或脓性分泌物。
正常鼓室及乳突气房系统内衬以立方上皮黏膜,除下鼓室及咽鼓管开口附近有腺体及杯状细胞外,其余部分无分泌功能。正常情况下仅分泌少量黏液及水分。 当中耳发炎时,鼓室甚至整个乳突气房系统的黏膜有不同程度的上皮和腺体化生,并出现大量杯状细胞,分泌物大量增加,而形成各种不同性质的耳溢液。
1、耳鼻咽喉CT检查:耳鼻咽喉的CT检查是通过CT对耳鼻咽喉进行检查的一种方法。
2、电测听:是利用现代电子技术记录因声音刺激而在听觉系统诱发的电位变化的方法。
3、脑诱发电位:通过脑诱发电位对脑功能进行检查。
4、声阻抗检查:通过特殊检查对耳朵进行检查的一种方法。
5、耳、鼻、咽拭子细菌培养:耳、鼻、咽部的细菌均来自外界,正常情况下不致病。但在机体全身或局部抵抗力下降和其他外部因素下可以出现感染等而导致疾病。因此,耳、鼻、咽部拭子细菌培养能分离出致病菌,有助于中耳炎、鼻炎、鼻窦炎、白喉、化脓性扁桃体炎、急性咽喉炎等的诊断。标本由医生采用无菌棉拭子,采取患者病灶部位的分泌物送检。
外耳疾病
(一)外耳道疖
外耳道局限性红肿,有剧痛和明显的耳屏压痛、耳轮牵拉痛。脓肿破溃后,流出纯脓性分泌物、量不多、无数液。
(二)外耳湿疹
耳廓、耳道、耳后沟弥漫性或局限性皮肤表层糜烂、渗液。渗液为淡黄色浆液性渗出物,量多少不一。水分蒸发后形成黄褐色痂皮。
(三)弥漫性外耳道炎
外耳皮肤表层糜烂,急性感染的早期为稀薄的浆液性分泌物,逐渐变为浓稠的脓性分泌物。鼓膜完整。
(四)外耳道霉菌病
潮湿环境易发病。在外耳道深处,甚至鼓膜表面覆盖有黄褐色膜状物,干燥状态可呈粉末状,潮湿后有如湿润的吸墨纸样膜,有奇痒。移去膜状物,试净,见表皮糜烂、充血、有浆液渗出。
(五)坏死性外耳道炎
常发生在老年糖尿病患者。为绿脓杆菌感染,由外耳扩及中耳和乳突,发生严重组织破坏甚至死骨形成。疼痛严重,分泌物恶臭,脓稀薄,呈铜绿色。
中耳疾病
(一)大疱性鼓膜炎
为病毒感染,在鼓膜表面接近鼓膜处的外耳道皮肤有一个或数个紫红色大疱,破溃后流出血浆性渗出物。
(二)急性化脓性中耳炎
有耳痛、头痛、发热等症状。穿孔后开始流血性脓液,后为黏液脓性分泌物,量较多,呈波动性溢出。接近痊愈时则呈部液性,量减少。若鼓膜穿孔后,经2-3周的治疗,脓液突然增多,或大量脓液骤然减少或停止,并伴有耳痛。头痛加剧、发热等症状,应考虑有急性乳突炎的可能。
(三)慢性化脓性中耳炎
1、单纯型 鼓膜有中央性穿孔,分泌物呈鼓液性或鼓液脓性,一般无臭味,若有,经反复清拭后则消失。流脓多为间歇性,量多少不等。
2、骨疡型 指中耳骨质和听骨有骨疡、坏死并有肉芽或息肉。分泌物呈脓性,影液少,有臭味。乳突X线平片有骨质破坏。
3、胆脂瘤型 鼓膜有松弛部或后上边缘性穿孔,穿孔内有干酪状分泌物,量少、有奇臭。乳突X线平片(许、美氏位)有助诊断。
(四)中耳癌
外耳道内有血性分泌物,检查可见耳道深部有肉芽组织,触之易出血。
脑脊液耳漏
1、颞骨岩部纵行骨折时,可发生外伤性脑脊液耳漏。
2、乳突手术器械使用不当或标志不清,误伤脑膜而致脑脊液耳漏。
3、自发性脑脊液耳漏:先天性内耳、中耳发育异常时,脑脊液可从蛛网膜下腔经解剖异常的内耳道与外淋巴腔相通,一旦脑脊液压力增高即可形成脑脊液鼻漏(鼓膜未穿孔时)或耳漏(鼓膜有穿孔时)。乳突X线平片有助诊断。
1、积极预防和治疗上呼吸道感染。同时,还应积极治疗鼻及咽部慢性炎症,如慢性扁桃体炎等。
2、注意保持耳内清洁。不可用力抠鼻。
3、预防鼓膜外伤,已有鼓膜外伤未愈或者陈旧性穿孔者不宜游泳,洗澡时须防止水入耳内。
4、哺乳期的妈妈应正确掌握哺乳姿势,哺乳时应将宝宝抱起,使头部竖直。如乳汁过多应适当控制流出速度。