
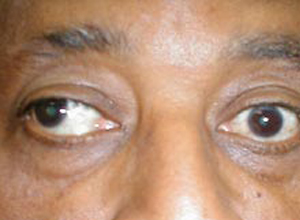
眼球偏斜即看东西或静止的时候,眼球的“黑睛”部分不在正常的位置上,造成复式或斜视。斜视有很多种,最常见的是眼球向内偏斜,医学上称内斜视,俗称“对眼”、“斗鸡眼”。眼球向外偏斜,称外斜视,俗称“斜白眼”。当然,斜视并不仅指两眼相对位置有明显畸形的情况,也包括斜度很小,表面不易察觉,而双眼视功能不正常的情况,并且还包括那些根本没有斜位但双眼不正常的情况。因此,斜视的概念应理解为两眼的相对位置和双眼视功能两方面的异常。
眼球偏斜的病因:
眼球偏斜伴复视是眼科常见的体征和症状,其病因很多,主要有:
1、先天性异常如先天性眼外肌肉麻痹或缺失。
2、眼眶部或头部外伤如外伤性眶壁骨折造成眼外肌嵌顿,使其活动受限;颅内出血,颅底骨折伤及支配眼外肌的神经。
3、眼眶内和颅内及鼻咽部的肿瘤这些肿瘤可直接压迫或浸润支配眼外肌的神经或眼外肌本身。
4、眼眶内和颅内炎症如眼眶蜂窝织炎、脑炎。
5、血管性疾病眼眶内或颅内的急性出血、血栓形成压迫支配眼外肌的神经或眼外肌本身的病变。
7、代谢性疾病如糖尿病,可引起动眼神经或外展神经麻痹。
9、精神性因素见于癔病或因长时间进行精细工作而产生视觉疲劳时。
眼球偏斜的检查:
斜视患儿首先应检查视力,做详细的眼部检查。无论视力是否正常,一般均须散瞳验光,必要时要戴眼镜。
1.双眼视功能的检查:
(1)国内普遍使用同视机检查双眼视功能的三级情况。
(2)立体视功能的定量测定,用同视机立体定量画片或颜氏随机点立体图测定立体视锐度。
2.屈光检查:
阿托品麻痹睫状肌验光:了解有无弱视和斜视与屈光的关系。
3.眼位和斜视角的测定:
确定是哪一类斜视。为了手术设计必须检查斜视角的大小。
4.眼球运动检查:
判断眼外肌的功能,看眼球运动是否正常到位。
5.有没有代偿头位:
帮助诊断是哪一条眼外肌麻痹。
6.确定麻痹肌的检查:
检查眼球的运动功能、双眼分别注视、单眼各方向注视的斜视角度,用红镜片试验或
Hess屏方法等检查可以帮助确定。
7.牵拉试验:
(1)术前将眼球牵拉至正位后估计术后复视及病人耐受情况。
(2)被动牵拉试验 可以了解有无眼外肌机械性牵制或肌肉的痉挛情况。
(3)主动收缩试验 了解肌肉的功能。
8.隐斜的检查:
用隐斜计做定量测定。集合近点的检测:帮助诊断肌性视疲劳。
9.调节性集合/调节(AC/A)的比值测定:
帮助判断斜视与调节和集合的关系。
眼球偏斜易混淆的症状:
大部分一岁以下的婴儿看起来似乎都有内斜视。由于鼻梁较宽,加以东方人常见内赀赘皮,以致眼白看起来很少。外观上,两眼黑眼球〈角膜〉好像隔着鼻梁皮肤“斗”在一起的“斗鸡眼”,实际上,眼位是正的。这种假性内斜视的现象,在婴儿向左右两侧注视的时候,看起来更为明显。我们可以用手电筒照眼睛来检查。正常的眼睛可看到角膜上有光反射。若眼位是正的,或是假性斜视,则光反射点在瞳孔中央;若是真性斜视,则光反射点偏离瞳孔中央。所幸,这种现象在婴儿长大时,会自动消失〈因为鼻梁挺高了〉。然而,这却使得父母亲或祖父母亲们误以为,所有的内斜视情形都会自动消失。也因为这种错误的观念,使得许多父母亲延迟带领他们的小孩去让眼科医师诊治的时间,以致错过了治疗斜视的黄金时期。真性内斜视,是不会随年纪增长而自动消失的。
眼球内转肌痉挛和外转肌麻痹都会产生眼球内斜,内斜产生同侧性复视。
斜视患儿首先应检查视力,做详细的眼部检查。无论视力是否正常,一般均须散瞳验光,必要时要戴眼镜。
眼球偏斜的预后:
眼球偏斜患者:有弱视者一般先治疗弱视。一部分内斜视患者可通过戴眼镜来矫正眼位,而不需要手术治疗。外斜视大部分须做手术矫正。有些患儿在疲劳或发愣时出现外斜视,为保证双眼单视功能不被丢失,也应尽早手术。
治疗眼球偏斜伴复视的关键是搞清楚原发病因,因为原发病因不同,治疗方法也不尽相同,可能涉及多个科室,所以这里难以一一赘述。通过病因治疗,随着原发病的治愈或控制,相当一部分病人的症状会随着消除。如果症状还不能完全消除,可根据情况做斜视矫正手术。