
过早搏动亦称期前收缩、期外收缩,简称早搏。是一种提早的异位心搏。按起源部位可分为窦性、房性、房室交接处性和室性四种。可偶发或频发,频发(>6次/分或30次/小时),持续呈联律的,连续发生2-3次早搏,呈多源性或短阵心动过速者。
过早搏动可无症状,亦可有心悸或心跳暂停感。频发的过早搏动可致(因心排血量减少引起)乏力、头晕等症状,原有心脏病者可因此而诱发或加重心绞痛 或心力衰竭 。听诊可发现心律不规则,早搏后有较长的代偿间歇。早搏的第一心音多增强,第二心音多减弱或消失。早搏呈二或三联律时,可听到每两或三次心搏后有长间歇。早搏插入两次正规心搏间,可表现为三次心搏连续。脉搏触诊可发现间歇脉搏缺如。
频发房性早搏,见于二尖瓣病变,甲状腺功能亢进或冠心病,尤其是多源性的,可能是心房颤动的前奏。引起早搏的原因有很多,有一些健康人的心脏也可能发生早搏,而在病态心脏更易发生。早搏是很常见的,任何人在一生中都难免不发生。
一般来说,年龄愈小愈罕见,年龄愈大愈多见。其最高发生率介于50―70岁之间。5%左右的健康人可发生过早搏动。发生了早搏,可使心搏出量减少。但是,每分钟少于6次的早搏,对身体健康几乎无影响(生理性)。健康人发生早搏往往有一些人为的诱因,如情绪激动、饱餐、过劳、上呼吸道感染、胆道系统的疾病、电解质紊乱、药物作用等。
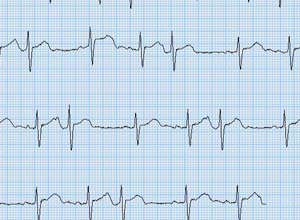
主要靠心电图诊断,心电图表现可有以下的表现:
1.典型房性期前收缩心电图特点:
(1)提前出现的异形P′波:P′波形状和窦性P波不同。P′波通常不是逆行性的,但若起源于心房下部,其P′波可为逆行性。
(2)P′-R间期均大于0.12s。
(3)QRS波群的形态、时限和基本窦性心律相同。
(4)有不完全性代偿间歇。
2.对房性期前收缩典型心电图特点的描述:
(1)P′波: 房性期前收缩的P′波提前出现,可重叠在前一窦性心搏的T波之后、T波上,可使T波发生钝挫、切迹或波幅增高、降低等各种变形。如果提前更早,P′波可重叠在ST段上,或R波降支至S波这一区域内。而ST段、T波、R波降支至S波区域均为心房易颤期,易导致心房颤动的发生。P′波可呈高尖、扁平、双向或倒置。在同一个导联上P′波形态可有2种或3种以上,称多源性房性期前收缩。
(2)P′-R间期:房性期前收缩的P′-R间期均大于0.12s。其长度取决于房性期前收缩的提前程度和房室交接区的传导功能。发生在收缩晚期的房性期前收缩。P′波发生于T波高峰至T波末尾。由于房室交接区和心室处于相对不应期,故易发生P′-R间期干扰性延长,常超过0.20s,并常出现室内差异性传导。房性期前收缩发生在舒张早期,P′波发生于T波末尾至u波末尾。此外,亦偶尔可出现P′-R间期延长和(或)室内差异性传导。通常在房室传导功能正常的情况下,舒张早期、舒张中期的房性期前收缩,其P′-R间期为0.12~0.20s。收缩中期的房性期前收缩,即发生于J点至T波高峰间的房性期前收缩,由于房室交接区处于绝对不应期故不能下传。但少数房性期前收缩如落在第一超常期即ST段的中段中而意外地下传,则称超常期传导;如不落在ST段的中段,而位于收缩中期的其他部位时间内下传亦系超常期传导,即空隙现象。如果房性期前收缩发生更早,由于房室交接区正处于绝对不应期,所以P′波后由于阻滞而不产生QRS波,这即为未下传(或被阻滞)的房性期前收缩。
(3)QRS-T波:通常是正常的,在下列情况下,房性期前收缩后可出现宽大畸形的QRS波:①伴有室内差异性传导;②伴有预激综合征;③伴有束支传导阻滞。
(4)代偿间歇:通常为不完全性代偿间歇。还可出现下列三种表现:①少数情况下出现完全性代偿间歇,此因房性期前收缩出现晚,P′波落在窦性周期的前20%。此时窦房结冲动已开始发放,两者在窦房连接处发生干扰,但下一次窦性冲动仍按时发出,故形成完全性代偿间歇;②房性期前收缩呈插入性,即在两个窦性心搏之间插入一个房性期前收缩,没有代偿间歇(P-P′+P′-P=P-P);③房性期前收缩发生过早,P′波落在窦性周期开始的15%~17%,可传入窦房结引起窦性回波,其在心电图上表现为房性期前收缩后有一个提前出现的窦性P波。
鉴别诊断:
一、房性早搏:提前出现的P波,形态与窦性心律的P波不同,P-R间期>0.12秒。QRS波群大多与窦性心律相同,有时稍增宽或呈畸形,伴ST段及T波相应改变, 称为室内差异性传导,需与室性早搏鉴别,前者QRS波群前可见P波,P-R间期>0.12秒,V1QRS波群多为rsR。提早畸形P波之后无QRS波出现,称为房性早搏未下转呈阻滞性房性早搏。
二、房室交界处性早搏:提早出现的QRS波群,其形态与窦性的相同或兼有室内差异传导。QRS波群前后有时可见逆行P波,P-R间期短于0.12 秒,或没有P波。其代偿间期可为不完全性或完全性。
三、室性早搏:有过早出现的QRS波群,其形态异常,时间大多≥0.12秒,T波与QRS波群主波方面相反,S-T段随T波方向移位,其前无相关的P波,有完全性代偿间歇。室性早搏可发生在两次窦性心搏之间,形成插入性室性早搏。
四、多源性早搏:房性或室性早搏有时由两个以上的起搏点产生,心电图中房性早搏的P波和室性早搏的QRS波有两种或两种以上的不同形态,且配对间期不等,称为多源性早搏。频发的早搏可接连发生,如超过3次则称为短阵心动过速。
五、并行心律型早搏:其特点是配对间期不恒定,但早搏之间有固定规律,最长的早搏间距与最短早搏间距之间成整倍数关系,且常出现房性或室性融合波。
治疗室性早搏的主要目的是预防室性心动过速,心室颤动和心性猝死。
一、无心脏病的病人,室早并不增加其死亡率,对无症状的孤立的室早,无论其形态和频率如何,无需药物治疗。
二、对伴发于器质性心脏病的室早,应对其原发病进行治疗,需紧急处理的室性早搏可静注50-100mg利多卡因,直至早搏消失或总量达250mg为止。心律失常纠正后可按需要每分钟滴入1-3mg,稳定后可改用口服药物维持。利多卡因静脉注射后数分钟内即起作用,持续15-20分钟。治疗剂量对心肌收缩力、血压、房室或室内传导影响不大。副作用有头晕、嗜睡。大剂量可引起抽搐、呼吸或心搏抑制并可加重原有房室或室内传导阻滞。有肝肾功能障碍或严重心力衰竭者慎用。
三、对洋地黄中毒引起的室性早搏。除停药外,静脉注射苯妥因钠或静脉滴注氯化钾常有效。低钾引起的早搏,应积极去除原因,纠正低血钾。
四、奎尼丁晕厥或锑剂治疗中出现的室性早搏,应立即停用奎尼丁或锑剂。口服药物可选用:
①慢心律。
②β受体阻滞剂。
③洋地黄类:适用于由心力衰竭而非洋地黄中毒引起的室性早搏。
④普鲁卡因酰胺。
⑤胺碘酮、双异丙吡胺、心律平、安他心、常咯啉,室安卡因,乙吗噻嗪及英卡胺等。
五、房性早搏应积极治疗病因。