肾脏功能部分或全部丧失的病理状态。按其发作之急缓分为急性和慢性两种。急性肾功能衰竭系因多种疾病致使两肾在短时间内丧失排泄功能,简称急性肾衰。慢性肾功能衰竭是由各种病因所致的慢性肾病发展至晚期而出现的一组临床症状组成的综合证。
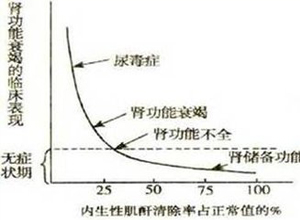
根据肾功能损害的程度将慢性肾功能衰竭分为4期:①肾贮备功能下降,患者无症状。②肾功能不全代偿期。③肾功能失代偿期(氮质血症期),患者有乏力,食欲不振和贫血。④尿毒症阶段,有尿毒症症状。
-
挂什么科:内科 肾内科
-
需做检查:甲状旁腺激素 甲状旁腺激素(PTH) 尿肌酐(Ucr) 尿钾(K+ 尿液雌三醇 尿总氮 尿液N-乙酰-β-D-氨基葡萄糖苷酶(UNAG) 血肌酐(Cr 血清肌酐 血清尿素 血铝(Al) 血清淀粉酶同工酶(AMY-I) 血清镉(Cd) 肾脏超声检查 红细胞计数(RBC) 血小板计数(PLT) 血液电解质检查 血液生化六项检查 消化道激素 肾病类尿常规 肾功能检查
-
治疗方法:药物治疗 康复治疗
-
常用药物:暂无相关信息
-
一般费用:根据不同医院,收费标准不一致,市三甲医院约(20000——50000元)
-
传染性:无传染性
-
治愈周期:3个月
-
治愈率:60%
-
患病比例:0.005%
-
好发人群:无特殊人群
-
相关症状:
-
相关疾病:
①少尿期。尿量减少致使发生高钾血症、水中毒(浮肿严重、血压升高、肺水肿或脑水肿)、代谢性酸中毒及急性尿毒症症状。高钾血症及水中毒为主要死因。
②多尿期。肾小管上皮细胞再生修复后尿量渐增多,使血钾、血钠下降,持续多尿患者可死于脱水及电解质紊乱。
③恢复期。多尿期后尿量减至正常,血Bun、肌酐(Scr)及电解质均恢复正常水平,但肾小管功能及结构恢复正常尚需3~6个月。未能恢复者转为慢性肾功能衰竭。非少尿型虽尿量不少,但血Bun,Scr逐日升高并出现中毒症状,因肾损伤轻,故预后良好。
有效血容量不足(25%):
肾缺血及肾中毒,引起肾前性氮质血症的各种因素持续作用使肾缺血、缺氧;各种肾毒性物质如药物、细菌的内毒素、重金属毒物及生物毒等作用于肾脏均可致病。
溶血(20%):
此外误型输血及药物可引起急性血管内溶血,挤压伤、烧伤及严重肌病,可因血红蛋白及肌红蛋白堵塞肾小管,而发生急性肾小管坏死和急性肾衰。
某些疾病(26%):
慢性肾衰的病因主要有糖尿病肾病、高血压、肾小动脉硬化、原发性与继发性肾小球肾炎、肾小管间质病变(慢性肾盂肾炎、慢性尿酸性肾病、梗阻性肾病、药物性肾病等)、肾血管病变、遗传性肾病(如多囊肾、遗传性肾炎)等。
CRF(慢性肾衰竭)与肾前性氮质血症的鉴别并不困难,在有效血容量补足48~72小时后肾前性氮质血症患者肾功能即可恢复,而CRF则肾功能难以恢复。
CRF与急性肾衰的鉴别,多数情况下并不困难,往往根据患者的病史即可作出鉴别诊断。在患者病史欠详时,可借助于影像学检查(如B超,CT等)或肾图检查结果进行分析,如双肾明显缩小,或肾图提示慢性病变,则支持CRF的诊断。
肾功能衰竭西医治疗
①针对病因治疗,如扩容纠正肾前因素,解除肾后性梗阻因素,重症急进性或其他肾小球肾炎用激素冲击可获效,过敏性间质性肾炎应立即停用药,给予抗过敏药等。
②少尿期,液体入量以量出为入为原则。
③纠正高钾血症及酸中毒。
④尽早开展透析疗法,有脱水、清除毒素、纠正电解质紊乱及酸碱平衡失调之功能,使患者度过少尿期难关。多尿期严格监测水、电解质平衡以防死于脱水及电解质紊乱。恢复期注意加强营养、休息及避免用肾毒性药物均甚重要。
肾功能衰竭中医治疗
(1)脾肾气虚证
【主症】倦怠乏力,气短懒言,食少纳呆,腰酸膝软。 次症:脘腹胀满,大便不实,口淡不可,舌淡有齿痕,脉沉细。多见于氮质血症早期。
【治法】治拟健脾补肾。
【方药】方用香砂六君子汤合右归饮加减。药用党参、茯苓、白术、甘草、陈皮、法夏、砂仁后下、冬虫夏草5g、杜仲15g、枸杞子12g、丹参20g。
(2)脾肾阳虚证
【主症】畏寒肢冷,倦怠乏力,气短懒言,食少纳呆,腰酸膝软。次症:腰部冷痛,脘腹胀满,大便不实,夜尿清长,舌淡有齿痕,脉沉弱。多见氮质血症期或肾衰竭期。
【治法】治拟温补脾肾。
【方药】方用实脾饮合真武汤加减。药用茯苓、白术、制附子、草果、干姜、槟榔连皮、甘草、党参。
(3)脾肾气阴两虚证
【主症】倦怠乏力,腰酸膝软,口干咽燥,五心烦热。次症:夜尿清长,舌质淡有齿痕,脉沉细。多见于氮质血症期。
【治法】治拟益气养阴。
【方药】方用大补元煎加减,药用西洋参、炒山药、熟地、杜仲、枸杞子、山萸肉、甘草、当归、北芪。
(4)肝肾阴虚证
【主症】头晕,头痛,腰酸膝软,口干咽燥,五心烦热。次症:大便干结,尿少色黄,舌淡红少苔,脉沉细或弦细。多见于氮质血症早期。
【治法】治拟滋补肝肾。
【方药】方用六味地黄丸合二至丸加减,药用熟地、丹皮、泽泻、山药、茯苓、女贞子、旱莲草、丹参、山萸肉。
(5)阴阳两虚证
【主症】畏寒肢冷,五心烦热,口干咽燥,腰酸膝软。次症:夜尿清长,大便干结,舌淡有齿痕,脉沉细。多见于肾衰竭期。
【治法】治拟阴阳双补。
【方药】方用金S1肾气丸加减,药用熟地、山药、山萸肉、制附子、肉桂、丹皮、泽泻、茯苓、冬虫夏草。
(6)湿浊证
【主症】恶心呕吐,肢体困重,食少纳呆。次症:脘腹胀满,口中粘腻,舌苔厚腻。多见于尿毒症期伴酸中毒或胃肠功能紊乱。
【治法】通腑降逆化浊。
【方药】方用温胆汤加减,药用陈皮、法夏、茯苓、苏叶、草果仁、霍香、竹茹、大黄、砂仁后下、苍术、生姜、甘草。
(7)湿热证
【主症】恶心呕吐,身重困倦,食少纳呆,口干,口苦。次症:脘腹胀满,口中粘腻,舌苔黄腻,多见于尿毒症伴脑病。
【治法】治以清热化湿.
【方药】方用黄连温胆汤加减,药用黄连、吴茱萸、陈皮、砂仁、苏叶、枳实、竹茹。
(8)水气证
【主症】水肿,胸水,腹水。
【治法】治以利水消肿。
【方药】方脾气虚者用防己黄芪汤,脾阳虚者用实脾饮,肾阳虚者用济生肾气丸或真武汤加减。
(9)血瘀证
【主症】面色晦暗,腰痛。 次症:肌肤甲错,肢体麻木,舌质紫暗或有瘀点瘀斑、脉涩或细涩。
【治法】活血化瘀。
【方药】方药若阳虚血瘀兼有水湿停留者,用桂枝茯苓丸加减;阴虚血瘀者,用学府逐瘀汤加减;气虚血瘀者,用补阳还五汤加减。
(10)风动证
【主症】手足抽搐,抽搐痉厥。
【治法】祛风镇痉。
【方药】方药若肝阳化风者用羚角钩藤汤加减;痰浊生风者用半夏白术天麻汤加减。
(以上提供资料及其内容仅供参考,详细需要咨询医生。)
1、限制水份:若排出的尿量减少,经口进入的液体滞留在体内,造成身体浮肿、血压升高、甚至于肺水肿,此时,必须限制每天的液体摄入量,通常经口摄入的液体量大约等于全日排尿量加500cc为宜。
2、优质低蛋白饮食:对慢性肾衰患者提倡优质蛋白饮食,即富含必需氨基酸的蛋白质。如牛奶、鸡蛋、瘦肉、鱼肉等。蛋白质的摄入量要据患者的肌酐清除率加以调整。通常建议蛋白质摄取量为每公斤体重0.6公克,例如体重为50公斤,则每天蛋白质摄取应控制为30克。同时在蛋白质摄取量严格限制下,必须慎选蛋白质来源,才能充分被人体利用,建议至少每日允许量的2/3由高品质的蛋白质供应。富含植物蛋白的食物如花生、豆类及制品:豆腐、豆腐干、豆浆、豆皮等慎用。
3、低盐饮食:慢性肾衰患者80%同时伴有高血压,当肾功能不全时,无法将体内过多的钠离子排出,造成高血压、水肿、腹水、肺积水,增加心脏负担,日久易导致心衰竭。钠盐摄入过多可致钠水潴留,不仅可加重水肿,而且可加重高血压。因此,一定要限制钠的摄入,根据病情可将钠盐摄入量限制在2~3g/d,同时禁食腌制食品等,食盐、酱油、味素、蕃茄酱、沙茶酱等含有大量的钠,加工及腌制罐头含钠量也不少,因此日常生活尽量选用天然食品,烹调上可多利用白糖、白醋、葱、姜、蒜、五香、肉桂、花椒、香菜等使食物有其它风味,增加食物可口性。
4、限制磷离子:磷的主要功能是强化骨胳,几乎所有食物都含有磷,肾衰竭患者由于肾脏无法正常工作,多余磷堆积血液中,造成高血磷,可导致皮肤搔痒及骨胳病变。通常医师会开给氢气化铝或碳酸钙片,此二者均为磷结合剂,可与食物中的磷结合,使之由粪便中排出。除服用磷结合剂外,对于含磷较高的食物如奶制品、汽水、可乐、酵母、内脏类、干豆类、全i柪(糙米、全麦面包)、蛋类、小鱼干等也应谨慎避免多食。慢性肾衰高尿酸血症,饮食中应严格控制高嘌呤食物,如牛奶、蛋黄、动物内脏、骨髓、海产品等。
5、限制钾离子:肾功能不好时,可能无法有效除去多余的钾,血钾太高会引起严重的心脏传导和收缩异常,甚至死亡。钾的摄入,只要尿量大于1000ml一般无须限制,血钾高时,应少选用钾离子含量高的疏菜水果。如紫菜、冬笋、菠菜、雪里红、玉米面、香菇、花菜、菠菜、空心菜、竹笋、胡萝卜、芥菜、蕃石榴、枇杷、硬柿、橘子、香蕉、桂圆等;其它如咖啡、浓茶、鸡精、牛精、人参精、浓肉汤、薄盐酱油、无盐酱油、半盐、代盐等钾含量亦高。
6、补充热量:慢性肾衰患者应供给足量的碳水化合物和脂肪,保证足够的热量以减少蛋白质的分解,使低蛋白饮食的氮得到充分地利用,减少体内蛋白质的消耗。每日宜供应不少于30kcal/kg,可食用植物油和食糖,因米和面中亦含有劣质蛋白,因此鼓励患者可多食用甜薯、芋头、马铃薯、淮山药粉、莲藕粉等。同时也应注意供给富含维生素C、B族维生素、叶酸和铁的食物。每日热量摄取建议:每公斤体重35~45大卡。
调养五脏
平素起居、饮食有节,讲究卫生,避免外邪侵袭,尤其在传染病流行的季节和地区更应加强预防措施;不过食辛辣炙皇厚味,以免滋生湿热;调畅情志,保持精神愉快,使气血畅达而避免产生气滞血瘀;加强体育锻炼,提高机体防御能力。
防止中毒
有关资料表明,20%一50%的急性肾功能衰竭是由药物引起,还有部分因接触有害物质所致。因此,应尽量避免使用和接触对肾脏有毒害的药物或毒物。若属意外服用或接触应及时发现和及早治疗。
防治及时
一旦有诱发急性肾功能衰竭的原发病发生,应及早治疗,注意扩充血容量,纠正水、电解质紊乱及酸碱失衡,恢复循环功能。若发现本病将要发生,应早期采取措施,补充血容量,增加心排血量,恢复肾灌流量及肾小球滤过率,排除肾小管内梗阻物,防治感染,防止DIC、肾缺血引起的肾实质的损害。同时尽早应用活血化瘀药物,对预防本病发生有积极作用。
一.实验室检查
1.尿液检查
尿常规蛋白一般为>2.0g/L,晚期肾功能损害明显时尿蛋白反见减少。晨尿比重降低至1.018以下,或固定在1.010左右。
因CRF时均有贫血,故血常规检查对CRF有重要提示作用。其他检查包括血浆总蛋白、白蛋白、球蛋白及其比值测定;血电解质(HCO3--、K 、Na 、Ca 、Mg2 、P3 等)水平测定。
血肌酐(Scr)、尿素氮(BUN)上升,尿液浓缩-稀释功能测定提示内生肌酐清除率(Ccr)下降。
4.肝功能及乙肝两对半检查
5.血清免疫学检查
包括血清IgA,IgM,IgG,补体C3,补体C4,T淋巴细胞亚群,B淋巴细胞群CD4 /CD8比值等。
6.营养不良指标检测
测定血清总蛋白、血清白蛋白、血清转铁素白和低分子量蛋白。极低水平的胆固醇也被认为是营养不良的指标。
二、影像学检查
1.肾脏B超
肾皮质厚度<1.5cm,判断CRF优于以肾脏大小为标准。如双肾萎缩,支持终末期诊断。
2.其他
常规做心电图、X线胸片、骨片及胃镜检查,以及某些特殊检查如X线造影、放射性核素肾扫描、CT和磁共振等对确定肾脏的外形、大小及有无尿路梗阻、积水、结石、囊肿和肿瘤等有帮助。
常并发高血压、贫血、心力衰竭、心包炎、心肌病、水电紊乱及酸碱失衡、肾性骨病、骨折、感染等。
除以上各系统并发症外,慢性肾功能衰竭长期透析者还可有如下并发症:
1.铝中毒
常规透析治疗的终末期肾病患者易并发铝中毒。
2.透析相关性淀粉样变
透析相关性淀粉样变(DRA)是一种见于长期透析病人的骨关节病。其临床症状和发生率与透析时间的长短密切相关。
3.微量元素变化
肾衰和透析对微量元素代谢的影响极大,它们聚积于身体各部位可引起毒性反应。
(1)铝:参见铝中毒。
(2)铜:慢性肾衰未做透析病人的血浆铜水平往往正常,但也可以略低。
(3)锌:慢性肾衰进食低蛋白饮食及肾病综合征大量丢失尿蛋白者血浆含锌量常极低。