先天性内斜视(congenital esotropia),是指出生后6个月内发病的内斜视,因为很少能证明确系生后即发生内斜,多在生后6个月内才发现,故有人称此种内斜视为婴幼儿型或者先天性婴幼儿型内斜视(congenital or infantile esotropia)。本病是一种共同性斜视,由于发病时间早常合并DVD、隐性眼球震颤、上斜肌或下斜肌功能过强及代偿头位等,故将其列为特殊类型斜视中进行讨论。
1.6个月以内发生的恒定性内斜视,可间歇出现。
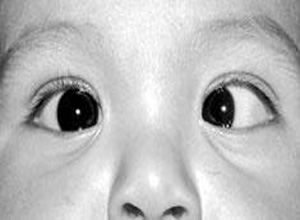
2.斜视度数较大:先天性内斜视度数大,多大于或等于40△,且稳定,不受检查距离,注视眼及调节因素的影响。国外文献中Helvenston 报道133例的平均斜视度为40△,Costenbader 50例中48例(96%),Foster 34例中17例(50%)斜视度在40△以上;von Noorden等报道斜视度平均50△~60△,国内有作者报道55例,平均斜视度为50△。
3.一般检查方法难以发现中枢神经系统异常。
4.屈光不正:先天性内斜患儿与同龄正常儿童的睫状肌麻痹性屈光不正相近似。
5.幼儿型内斜视多为交叉注视(crossed fixation):即注视右侧时使用左眼,注视左侧时使用右眼,表现为假性外直肌麻痹,因此很少形成弱视,如为单眼注视,可伴发弱视,Costenbader报道500例,弱视有205例占41%,因此,对此类患儿应早期治疗,方法如交替遮盖法,阿托品交替扩瞳法,使其变为交替注视。
6.眼球运动:婴幼儿型内斜视患儿可表现为外转力弱,内转过强,应排除假性外转不足及患儿不配合外展检查等,方法是:当发现外转不足时可用外转眼作注视眼,尽力引导其外转,若此时外转正常则为假性;当患儿不配合检查时,可采用娃娃头试验法,即在患儿双眼注视正前方的状态下,用手左右转动患儿头部,借头眼侧转观察内外直肌功能。
发育迟缓指患儿出生后由于在皮质发育阶段,保证眼球正位的正常运动融合发育迟缓或先天缺陷,Spiritus综合了几项对2200名新生儿进行的研究指出,新生儿阶段视觉系统尚不成熟,出生时视网膜视差敏感度降低,视网膜视差是眼球转向系统和运动融合的基础,因此患儿出生时眼位是不稳定的,在生后早期内斜多见,外斜较少,但这种眼位偏斜大都是暂时的,3个月以内消失,Worth认为先天性融合功能缺陷是婴幼儿内斜视的病因,因而无论在任何年龄手术,都不可能获得双眼单视功能,Chavasse等认为中枢或周围性因素干扰了双眼视觉反射,引起婴幼儿内斜视,而融合是一种获得性反射,近年多数学者都支持这一观点,认为早期手术获得正位,能够提供双眼视觉发育的机会。
遗传因素(35%):婴幼儿型内斜视常有家族史,但遗传规律尚待探讨,Wardenburg报道单卵双生斜视发生率为81.2%,双卵双生为8.9%,Helvenston发现16%婴幼儿型内斜视患儿的父母立体视锐度下降,而非斜视患儿的父母仅2%有立体视锐度低下。
1.诊断要点
(1)详细询问病史:对就诊年龄较大的患者,应详细询问家长患者是什么时间发生内斜视的,有无出生后患其他疾病史及家族史,幼儿时是否有照片,如有可提供参考。
(2)认真检查屈光状态:中度以上远视应试戴全矫眼镜3个月,观察是否有调节因素参与。
(3)详细的斜视度检查:如病史明确,斜视度数大于40,首先考虑本病。
(4)检查是否合并DVD,DHD,隐性或显性眼球震颤。
(5)检查是否有斜肌功能异常,假性外直肌麻痹,必要时作娃娃头转动试验。
2.鉴别诊断:因有许多1岁以内发生的内斜视与婴幼儿型内斜视相似,造成诊断的困难,由于这些内斜视与婴幼儿型内斜视在治疗上有所不同,因此在临床上应予以鉴别。
(1)假性内斜视
(2)Duane眼球后退综合征:本征是一种先天性眼球运动障碍性疾病,其特征为眼球外转受限,内转正常或轻度受限,企图内转时眼球后退,睑裂缩小,多为单侧性,内斜度不超过30,多数患儿有代偿头位,面转向受累眼一侧。
(3)Mobius综合征:以单或双眼球外转不能为特征,内斜视是Mobius综合征中最常见的斜视类型,但也可有其他斜视存在,Mobius综合征多有骨骼及肌肉发育不良及缺损,这些患者有典型的面具样脸,不能张口笑及皱眉。
(4)眼震阻滞综合征。
(5)先天性性展神经麻痹: 原眼位呈内斜视,如为一侧受累,则有代偿头位,面转向麻痹眼侧,以保持双眼单视,用遮盖法可以鉴别:婴幼儿型内斜视患者如遮盖注视眼数小时或数天后,则未遮盖眼可外转,而真性外直肌麻痹的眼外转不能,也可用娃娃头转动试验鉴别,真性外直肌麻痹的眼外转受限。
(6)知觉性内斜视:发生于婴幼儿期的内斜视多伴有眼内肿瘤、先天性白内障、脉络膜缺损、单眼高度远视等,一眼视力下降,严重阻碍双眼视觉的发育,可导致内斜视。
婴幼儿型内斜治疗的目的。
(1)防止弱视的发生。
(2)矫正眼位,使看远看近的斜视度减少并接近正位。
(3)促进双眼视觉的形成和建立。但无论何年龄进行手术矫正,都很难获得良好的双眼单视。
1.手术治疗
(1)防止弱视:不具备手术时机或手术条件的婴幼儿型内斜视患儿,可采用短小交替遮盖法,对不能配合遮盖的患儿则用阿托品交替扩瞳法,使其变为交叉注视,以预防弱视的发生。
(2)屈光矫正:能配合戴镜,且有中度以上远视者,首先戴镜矫正,戴镜2个月内斜度无变化者,应考虑手术。
(3)药物注射疗法:20世纪70年代Scott首先用A型肉毒杆菌毒素对眼外肌进行化学去神经治疗,注射这种毒素后的肌肉会产生暂时性的麻痹。Campos曾应用A型肉毒素治疗5~8个月龄的婴幼儿型内斜视患儿,双眼内直肌注射量分别为2~3U肉毒毒素,获得满意效果。内直肌注射肉毒毒素可以减少DVD的发生,改善外转受限和隐性眼球震颤。
2.治疗原则
(1)手术时机:幼儿型内斜视矫正手术年龄何时最好,目前有几种争论,一种认为婴幼儿型内斜视,双眼视功能存在先天性缺陷,缺乏中心融合功能,早期手术不能获得双眼单视,只能取得周边性融合,主张晚一点手术(2岁以后);第2种认为2岁前手术可获得双眼单视;第3种认为4~5岁以后手术,也可获得双眼单视。大多数主张2岁以前,认为早期手术获得功能性治愈的机会多。若长期不做矫正,可引起眼外肌、眼球筋膜及球结膜的继发性挛缩改变,造成以后手术上的困难,影响预后。
(2)手术方法:采用双眼内直肌后退术。对斜度>60△,且有单眼弱视者可采用双眼内直肌后退加弱视眼外直肌缩短术。内直肌后退量5~7mm。对合并DVD者,则要根据斜视度的大小及出现频率来决定是否手术。对已过发生弱视年龄的儿童,一眼有DVD,且双眼视力相近或相等者,可用压抑疗法或主眼用散瞳剂,以改变注视眼,若能获得美容矫正,则不必手术。对DVD明显且合并下斜肌功能过强者,可用上直肌后退,或联合下斜肌转位术矫正。但对婴幼儿型内斜视手术很难一次获取正位,需观察数年后,根据眼位再次手术。
婴幼儿型内斜视西医治疗
(一)治疗
婴幼儿型内斜治疗的目的:
①防止弱视的发生。
②矫正眼位,使看远看近的斜视度减少并接近正位。
③促进双眼视觉的形成和建立。但无论何年龄进行手术矫正,都很难获得良好的双眼单视。
1.手术治疗
(1)防止弱视:不具备手术时机或手术条件的婴幼儿型内斜视患儿,可采用短小交替遮盖法,对不能配合遮盖的患儿则用阿托品交替扩瞳法,使其变为交叉注视,以预防弱视的发生。
(2)屈光矫正:能配合戴镜,且有中度以上远视者,首先戴镜矫正,戴镜2个月内斜度无变化者,应考虑手术。
(3)药物注射疗法:20世纪70年代Scott首先用A型肉毒杆菌毒素对眼外肌进行化学去神经治疗,注射这种毒素后的肌肉会产生暂时性的麻痹。Campos曾应用A型肉毒素治疗5~8个月龄的婴幼儿型内斜视患儿,双眼内直肌注射量分别为2~3U肉毒毒素,获得满意效果。内直肌注射肉毒毒素可以减少DVD的发生,改善外转受限和隐性眼球震颤。
2.治疗原则
(1)手术时机:幼儿型内斜视矫正手术年龄何时最好,目前有几种争论,一种认为婴幼儿型内斜视,双眼视功能存在先天性缺陷,缺乏中心融合功能,早期手术不能获得双眼单视,只能取得周边性融合,主张晚一点手术(2岁以后);第2种认为2岁前手术可获得双眼单视;第3种认为4~5岁以后手术,也可获得双眼单视。大多数主张2岁以前,认为早期手术获得功能性治愈的机会多。若长期不做矫正,可引起眼外肌、眼球筋膜及球结膜的继发性挛缩改变,造成以后手术上的困难,影响预后。
(2)手术方法:采用双眼内直肌后退术。对斜度≥60△,且有单眼弱视者可采用双眼内直肌后退加弱视眼外直肌缩短术。内直肌后退量5~7mm。对合并DVD者,则要根据斜视度的大小及出现频率来决定是否手术。对已过发生弱视年龄的儿童,一眼有DVD,且双眼视力相近或相等者,可用压抑疗法或主眼用散瞳剂,以改变注视眼,若能获得美容矫正,则不必手术。对DVD明显且合并下斜肌功能过强者,可用上直肌后退,或联合下斜肌转位术矫正。但对婴幼儿型内斜视手术很难一次获取正位,需观察数年后,根据眼位再次手术。
(二)预后
可能需要多次手术才能获得正确眼位。
婴幼儿型内斜视中医治疗
当前疾病暂无相关疗法。
绿豆藕羹:藕1节,绿豆30克。将藕洗净切成小块,与绿豆同煮至熟烂后食用。每日1剂。可清热凉血、去赤止痛,适用于眼热赤痛者枸杞肉丝。
枸杞100克,猪瘦肉300克,青笋(或玉兰片)10克,猪油100克,各种佐料适量。将猪瘦肉洗净,切成6厘米左右的细丝,青笋也同样制作,枸杞子洗净。待油七成热时,下入肉丝、笋丝煸炒,加入料酒、酱油、食盐、味精,放入枸杞,翻炒几下,淋人麻油即可。枸杞可滋补肝肾、润肺明目,猪肉富含蛋白质,两者共食,可使气血旺盛,营养眼内各组织。
1、尽量使孩子不要注视近距离及同一方向的物品。如果发现孩子在4个月时已有斜视,可试用以下简单方法调节:如是内斜,父母可在较远的位置与孩子说话,或在稍远的正视范围内挂些色彩鲜艳的玩具,并让孩子多看些会动的东西。
2、患儿尽量少看电视,不要做远眺凝视动作。对近物的注视时间也应减少,如玩积木、看连环画等。
1.一般检查:常有单眼或双眼斜肌功能过强、隐性或显性眼球震颤、合并头位异常、视动性眼球震颤等症状。
2.视力及屈光度检查:可有固定性内斜视,而且斜视度数较大且固定,同时可伴有弱视。
3.眼球运动检查:当发现外转不足时可用外转眼作注视眼,尽力引导其外转若此时外转正常则为假性;当患儿不配合检查时,可采用“娃娃头试验”法,即在患儿双眼注视正前方的状态下,用手左右转动患儿头部借头眼侧转观察内外直肌功能。
1.DVD或DHD: 婴幼儿型内斜视患儿DVD的发生率国外报道为46%~90%,国内报道为21.2%,较国外低。
2.单眼或双眼斜肌功能过强: 婴幼儿型内斜视一侧或双侧下斜肌功能过强的发病率高达78%,国内报道为63.6%,因此常表现V征,合并有上斜肌功能过强者则表现为A征。
3.隐性或显性眼球震颤(latent or manifest nystagmus) :Hiles等报道30%的婴幼儿型内斜视患儿有旋转性眼球震颤,Lang观察有50%的患儿有隐性眼球震颤,国内沈洁等报道21.2%伴有眼球震颤。
4.头位: 因伴发有垂直斜视和眼球震颤,婴幼儿型内斜视患儿常合并头位异常。
5.视动性眼球震颤(optokinetic nystagmus)和眼球水平追随运动的非对称性。