眼眶黏液囊肿(mucocele)是常见的眶内占位病变之一,多原发于鼻窦,侵入眶内;原发于眶内者甚为罕见。各鼻窦均可发生,其中以额窦最为多见,其次为筛窦,发生于上颌窦,蝶窦以及腭骨气泡者少见。
液囊肿发展缓慢,当其局限于鼻窦时缺乏症状或体征,或仅有轻微头痛,囊肿增大,出现局部胀感或疼痛,窦壁菲薄扩张,压之如蛋壳或乒乓球样感觉,咯咯作响,囊肿可向鼻腔破裂,间断溢出多量黏液,症状和体征暂时缓解,如发生急性感染,则疼痛,红肿,压痛,甚至恶寒,发热,多形核白细胞增多。
多数患者在囊肿侵入眼眶后才引起注意,眼部表现因囊肿原发部位不同而异,发生于额窦或筛窦者,因囊肿压迫,眼球向外,下方移位,眼球突出,眶内侧或内上象限扪及软性肿物,眼球向内侧转动受限,囊肿压迫眼球,引起屈光不正及视力减退,由于囊肿的压迫和炎症反应,可导致眼眶骨膜下血肿,加重眼球突出和移位,额窦巨大黏液囊肿,可使颅腔,鼻窦,眼眶沟通,脑搏动传递至眼球,引起搏动性眼球突出,此外,额窦囊肿可引起第Ⅲ脑神经麻痹,原发于后组筛窦和蝶窦者,早期即有视力减退,常误诊为球后视神经炎,囊肿侵入眶内后,始发生眼球突出,因囊肿在眼球后部而表现为轴性眼球突出,因视神
经受压可出现原发性视神经乳头萎缩,眼球运动障碍,原发于蝶窦的囊肿除以上症状和体征,如向上发展,牵扯脑膜,常引起头痛;向外侧发展,压迫海绵窦,眶上裂,出现上睑下垂,眼肌麻痹,复视;压迫视神经,引起双眼视力减退和视野缺失,上颌窦黏液囊肿临床表现多样,可引起眼球突出或眼球内陷,复视,下睑变形,眶下神经分布区感觉异常,溢泪及视力减退等。
鼻窦黏液囊肿的确切病因仍有争论,一般认为可能为先天性自然窦口狭小或多种原因所致的窦口阻塞,最常见的为鼻窦慢性炎症,变态反应性水肿及息肉等,肿瘤,特别是筛,额窦基底细胞癌,转移性肿瘤,累及鼻额管的骨折,先前的鼻窦手术等亦可产生窦口的阻塞而继发鼻窦的囊性扩张,黏液潴留并进行性加压使囊肿充满于鼻窦,继而侵蚀和穿过眶壁并使眶内软组织移位,此称为继发性黏液囊肿。
原发性黏液囊肿(20%):另一种理论认为小囊肿发生在鼻窦的衬里,也许来源于肿胀的高脚杯细胞(goblet-cell),当囊肿增大,最终使鼻窦关闭,囊肿压迫和侵蚀相邻骨质,此称为原发性黏液囊肿。
鼻窦分泌物蛋白质含量过高(20%):20世纪70年代以来,认为黏液囊肿是由于鼻窦分泌物蛋白质含量过高所产生的一系列生化和免疫反应所致,即窦内渗透压增高,吸收水分充满于窦腔而致窦内压力增高,骨壁内的破骨细胞被前列腺素,甲状腺素,维生素D等激活,同时淋巴细胞产生的破骨细胞激活因子亦参与,使窦壁被破坏。
除典型的临床表现,黏液囊肿的诊断主要依靠影像学检查和穿刺抽出黏液,同时结合影像学尤其是CT扫描检查的表现更可确定诊断。
主要和鼻窦恶性肿瘤鉴别,后者病变呈实体性,进展较快,超声显示病变呈实性不均匀回声,衰减明显,CT和MRI显示病变有明显骨破坏。
眼眶黏液囊肿西医治疗
(一)治疗
黏液囊肿或黏液脓肿常要手术处理,并需作患侧鼻窦内容剜出。一旦额筛窦黏液囊肿诊断明确,最好的手术处理是通过眉区在内上眶缘和骨膜反折之间作内上侧开眶术切口。鼻窦黏膜要完全切除。变性骨质亦要除去,同时务必剜除鼻窦之内容,需与鼻腔之间打通并放置引流。操作技术随黏液囊肿部位而作必要的变化。例如一个单纯的筛窦黏液囊肿可作鼻侧切口,而一个额窦黏液囊肿则有必要作一个较大的鼻上方切口处理。若是额窦硬脑膜外黏液囊肿因黏膜与硬脑膜粘连,需协同脑外科手术。若是一个蝶窦黏液囊肿产生压迫性视神经病变,应尽早应用鼻窦镜手术处理。术前和术后要给予广谱抗生素避免继发性感染。手术时应给予细菌培养,随后根据培养结果调整抗生素。
(二)预后
随着额窦和筛窦黏液囊肿的切除和治疗,手术后眼球突出和移位可逐渐消失。一般视力预后良好。晚期发生的视力丧失和眼肌麻痹较难恢复,长期蝶窦黏液囊肿可发生不可逆转的视神经萎缩。通常全身预后良好。但在蝶窦黏液囊肿术后可因邻近的颈内动脉和靠近眶尖的其他重要结构损伤而发生严重后果。
眼眶黏液囊肿中医治疗
当前疾病暂无相关疗法。
慎食辛辣刺激、肥腻、甜性食物。宜吃清淡食物。
随着额窦和筛窦黏液囊肿的切除和治疗,手术后眼球突出和移位可逐渐消失。一般视力预后良好。晚期发生的视力丧失和眼肌麻痹较难恢复,长期蝶窦黏液囊肿可发生不可逆转的视神经萎缩。通常全身预后良好。但在蝶窦黏液囊肿术后可因邻近的颈内动脉和靠近眶尖的其他重要结构损伤而发生严重后果。
病理学检查:囊肿即鼻窦黏膜,常因受压而变薄,使细胞失去纤毛,也有因慢性炎症而纤维化者,正常的假复层纤毛柱状上皮下可见慢性炎性浸润,有时呈息肉样,间可见腺体呈囊性扩大,囊肿内容物多呈淡黄色,棕褐色或暗绿色的黏稠液体,有时呈血性,内含胆固醇,病程愈长,浓度愈高,从浆液性,黏液性,奶酪状至树胶状,继发感染后,液体内充满脓细胞,囊肿缓慢发展,逐渐增大,窦壁骨质受压变薄,窦壁光滑,较大的蝶窦囊肿可压迫破坏相邻骨质如视神经孔,眶尖,眶上裂,鞍背及筛窦等处,晚期额窦黏液囊肿可破坏额窦后壁,使黏膜与硬脑膜粘连形成硬脑膜外黏液囊肿。
1.X线 X线检查常发现患侧鼻窦影混浊,窦腔扩大。
2.超声波 囊性肿物在超声上有典型表现,B超特点在于病变的眼眶上方或内侧的位置特殊,其次病变形状为圆形或椭圆形或不规则形占位病变,内回声很弱,囊肿后界可能光滑或不规则,眼旁扫描时可发现眶内上方或内侧有较大的囊性肿物,眼眶内上方或内侧任何囊性病变均应首先考虑是黏液囊肿的可能,A超显示典型的囊性肿物图像,体积较大,低内反射,衰减不明显,病变位于眼眶内上方或鼻侧,常致眼球受压,病变边界清楚,进出囊肿波峰很高,此时容易误诊为眼眶内病变,如果发现病变的直径明显超过眼球与眶壁间的距离,应首先考虑鼻窦肿瘤眶内蔓延,当然也不排除眼眶内病变向鼻窦蔓延的可能。
超声显示的囊肿内回声或反射根据病变内容不同而稍有差异,如为密度一致的黏液,超声显示为无回声或液平段;如内有成团的脓液或黏液中混有其他有形成分,则超声显示弱回声。
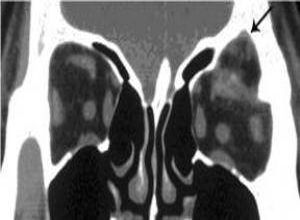
3.CT扫描 可见病变起源于额窦,筛窦或额筛窦,窦腔扩大,密度增高,均质,冠状CT更能显示病变与眼眶的关系,窦壁因慢性压迫常常消失,囊肿侵及眶内,致眶内结构移位,如囊肿经破裂的眼眶骨膜进入眼眶,则出现眼眶脓肿或蜂窝织炎症状和影像学表现。
如囊肿发生于额窦,病变向眶上方侵及,横轴位CT时易诊断为眶内原发肿瘤,因为横轴位CT无法显示病变与鼻窦的关系。
体积较大的黏液囊肿可压迫眶骨壁变薄,吸收甚至缺失,病变蔓延至邻近骨内和颅内,出现头痛等症状。
4.MRI 病变的不同时期可有不同的信号强度,开始病变因黏液内有大量水分,T1WI为中低信号,T2WI为高信号,在慢性期蛋白浓缩增加,水分逐渐吸收,囊肿在T1WI和T2WI为高信号,时间更长的病变T1WI和T2WI均为低信号,如果是黏液脓肿,感染成分黏度增加导致T1缩短,囊肿本身无增强现象,而囊壁则有信号增强。
鼻部原发性疾病的表现包括鼻塞,鼻窦的慢性炎症等。