室性期前收缩(ventricular extrasystole)亦称室性过早搏动(ventricular premature beats,VPBs)简称室性早搏,是指在窦性激动尚未到达之前,自心室中某一起搏点提前发生激动,引起心室除极,为最常见的心律失常之一。患者可感到心悸不适,当室性期前收缩发作频繁或呈二联律,可导致心排出量减少,如患者已有左室功能减退,室性期前收缩频繁发作可引起晕厥,室性期前收缩发作持续时间过长,可引起心绞痛与低血压。
患者可感到心悸不适,当室性期前收缩发作频繁或呈二联律,可导致心排出量减少,如患者已有左室功能减退,室性期前收缩频繁发作可引起晕厥,室性期前收缩发作持续时间过长,可引起心绞痛与低血压。
(一)发病原因
自主神经功能因素(25%):此系室性期前收缩最常见的原因之一,当自主神经功能失调时,不论是迷走神经兴奋,还是交感神经兴奋,均可使心肌的快,慢纤维的兴奋性失去均衡,可使不应期和传导速度发生改变,引发折返性室性期前收缩,儿茶酚胺分泌过多使心室自律细胞自律性增高,导致室性期前收缩等,过量的烟,酒,茶,咖啡等的摄入,精神过度紧张,过度疲劳,长期失眠,进食过饱,神经衰弱,自主神经功能紊乱,更年期等因素与室性期前收缩的发生有关。应注意的是,一些器质性心脏病早期的患者就合并有自主神经功能紊乱而导致室性期前收缩,这给室性期前收缩的病因鉴别带来了困难,此时应加以分析,而不能简单地认为器质性心脏病患者发生的室性期前收缩均为器质性的。
左心室内假腱索导致(20%):在有室性期前收缩而无器质性心脏病依据者,经超声心动图检测,56%~75%患者检出左心室内假腱索,假腱索所致的室性期前收缩系良性期前收缩,如发作不频繁则不需治疗。
器质性心脏病(30%):室性期前收缩也多见于器质性因素,例如缺血性心肌病,冠心病,肺心病,风湿性心脏瓣膜病,甲状腺功能亢进性心脏病等;各种病因的心肌炎,心肌病,心力衰竭等,无论是急性弥漫性心肌病变,还是局灶性病变,均可因缺血,缺氧,炎症损害等导致异位节律点兴奋性增高或影响心肌纤维不应期或传导速度,引起室性期前收缩。(1)心肌炎:室性期前收缩发生率为34.3%~81.3%,而室上性期前收缩为8%~28.1%。(2)扩张性心肌病:室性心律失常的发生率高达83%~100%,复杂性室性心律失常(≥Lown Ⅲ级)发生率为58%~87%,尤其是当EF<0.40时易诱发室性心律失常。(3)急性心肌梗死:室性期前收缩在急性心肌梗死早期,恢复期及晚期心律失常并发症中最常见,尤以起病最初数小时发生率最高,急性心肌梗死在监护期中室性期前收缩的检出率为63.2%,早年特别强调R-on-T型室性期前收缩是诱发快速性室性心动过速及心室颤动的“先兆”,据阜外医院报道,急性心肌梗死并发室性心动过速及心室颤动的患者,能证实确由R-on-T型室性期前收缩促发的仅分别为11%和6%,近年来认为,R-on-P型室性期前收缩在急性期出现也具有危险性。(4)二尖瓣脱垂:有75%的患者可发生室性期前收缩,经活动平板运动试验后室性期前收缩发生率可达58%。(5)高血压左心室肥厚:在无心功能不全时,室性期前收缩和短阵室性心动过速的发生率为2%~10%,如有心功能不全,发生率可明显增高。(6)甲状腺功能亢进性心脏病:室性心律失常的发生率约为14%,以室性期前收缩多见。(7)心力衰竭:常合并各种心律失常,以室性心律失常最多见,多并发于左心衰竭者,心力衰竭的严重程度与严重心律失常有一定相关性。
电解质平衡失调(12%):(1)低血钾:易引起自律性增高,可出现房性期前收缩,室性期前收缩,室性及室上性心动过速及房室传导阻滞。(2)低血镁:低血镁时易形成折返性心律失常,也可诱发与触发活动有关的心律失常,低血镁所引起的心律失常中以室性心律失常最常见。
药物(12%):许多药物及抗心律失常药可致心律失常,最常见的是洋地黄,室性期前收缩在洋地黄中毒性心律失常中最多见,亦最早出现,发生率为50%~60%,可呈频发,二联律,三联律,多源性等,心房颤动伴室性期前收缩二联律,三联律是洋地黄中毒的特征性表现;双向性室性期前收缩亦是洋地黄中毒的特征,多源性或多形性室性期前收缩的出现,常提示为重度洋地黄中毒。室性期前收缩的发生有较大的昼夜变异,通常上午比夜间多见,饭后比饭前多见,因此需记录24h心电图,才可真正了解室性期前收缩的频繁程度,室性期前收缩在每24h或每小时的频繁程度是各不相同的。
(二)发病机制
大多数室性期前收缩是由于折返引起的,少部分是由自律性异常和触发性激动所引起的。
诊断
听诊时,室性期前收缩后出现较长的停歇,室性期前收缩之心音强度减弱,仅能听到第一心音,桡动脉搏动减弱或消失,颈静脉可见正常或巨大的a波。
鉴别诊断
室性期前收缩的诊断并不困难,但应与下列心律失常相鉴别。
1.室性期前收缩与房性期前收缩伴室内差异性传导的鉴别 两者鉴别点:
(1)房性期前收缩伴室内差异性传导时:其宽大畸形的QRS波前有异位房性P′波,P′波与QRS波的方向一致,P′-R间期应大于0.12s;而室性期前收缩与P波无关,P波可在室性期前收缩QRS波之前或之后,或重叠在QRS-T波群中。
(2)房性期前收缩伴室内差异性传导与室性期前收缩的QRS波起始向量不同:前者与窦性心律相同,后者则可不同。
(3)房性期前收缩伴室内差异性传导时:其QRS波畸形宽大的程度与R-P′间期长短有关,如R-P′间期长则畸形较轻,若R-P′间期短,QRS波群畸形明显,室性期前收缩无此规律。
(4)室性期前收缩的代偿间歇常是完全性的,而房性期前收缩伴室内差异性传导的代偿间歇是不完全性的。
2.室性期前收缩与房室交接区性期前收缩伴室内差异性传导的鉴别 当房室交接区期前收缩伴室内差异性传导时,如未逆传到心房则畸形宽大的QRS波前无逆行P′波,此时鉴别有一定困难,下列两点有利于房室交接区期前收缩伴室内差异性传导的诊断:
(1)期前收缩联律间距愈短,QRS波畸形宽大愈明显。
(2)宽大畸形的QRS波在V1导联呈三相性。
(3)房室交接区性期前收缩伴室内差异性传导如逆行至心房产生P′波:P′-R间期应<0.12s,则可确诊,而室性期前收缩无此特点,但是逆行P′波在QRS波后出现,并且连续出现,则认为房室交接区期前收缩伴室内差异性传导可能性大,但不能完全排除室性期前收缩。
3.室性期前收缩伴室性融合波与多源性室性期前收缩鉴别 多源性室性期前收缩的特点是:
(1)室性期前收缩的联律间期不固定。
(2)QRS波形态不同:而室性期前收缩伴室性融合波时室性期前收缩的联律间期是固定的,所发生的融合波是较少见的,大多数室性期前收缩无融合波,故QRS波形态大多是相同的。
4.心房颤动时伴室内差异性传导与室性期前收缩的鉴别 两者的鉴别很重要,因临床意义和处理不同,如在服用洋地黄过程中,前者提示洋地黄的用量还不够,而后者提示洋地黄过量,两者的鉴别点有:
(1)室性期前收缩联律间期相等:而心房颤动伴室内差异性传导是由心房颤动下传的,通常无固定的间期。
(2)心房颤动伴室内差异性传导的起始向量与正常QRS波的起始向量相同,而室性期前收缩无此规律。
(3)心房颤动伴室内差异性传导时在V1导联上常呈现三相型右束支阻滞(呈rSR′型),而室性期前收缩较少见到。
(4)心室率缓慢的心房颤动中多出现室性期前收缩,而心室率快的心房颤动中多出现室内差异性传导。
(5)宽大畸形的QRS波与正常QRS波交替出现者为室性期前收缩二联律,特别对期前收缩联律间期固定者,而室内差异性传导一般不出现上述规则。
室性期前收缩西医治疗
(一)治疗
针对室性期前收缩的治疗目的有:①改善症状;②改善患者的长期预后,即预防心源性猝死。
1、室性期前收缩的治疗对策
(1)无器质性心脏病、无明显症状者,不必用药,应向患者解释清楚。
(2)无器质性心脏病,有症状而影响工作和生活者,可先用镇静剂,无效时可选用美西律(慢心律)、普罗帕酮;心率偏快、血压偏高者可用β受体阻滞药。
(3)有器质性心脏病伴轻度心功能不全者:原则上只处理基础心脏病,不必用针对室性期前收缩的药物。如室性期前收缩引起明显症状者则参考(2)用药。
(4)有器质性心脏病并有较重的心功能不全:尤其是成对或成串的室性期前收缩患者。宜选用胺碘酮、利多卡因、美西律(慢心律),其次才选用普罗帕酮、莫雷西嗪(乙吗噻嗪)、奎尼丁、普鲁卡因胺等。以上药物无效时可短期慎用丙吡胺或阿普林定。紧急情况下可静脉给药,必要时联合用药。
(5)急性心肌梗死早期出现的室性期前收缩:宜静脉使用胺碘酮、利多卡因,无效者用普鲁卡因胺等。急性心肌梗死后期及陈旧性心肌梗死出现的室性期前收缩,可参考(3)、(4)用药。宜首选β受体阻滞药和胺碘酮。
(6)室性期前收缩伴发于心力衰竭、低血钾、洋地黄中毒、感染、肺心病等情况时,应先治疗上述病因。
(7)曾有室性心动过速、心室颤动发作史,或在室性心动过速发作间歇期时的室性期前收缩(大多为R-on-T型室性期前收缩),应选用曾对室性心动过速有效的药物,来治疗室性期前收缩。
无论何种期前收缩,有特定病因者在去除病因后期前收缩即可消失,不宜盲目使用抗心律失常药。对较顽固的期前收缩,治疗时不宜以期前收缩完全消失为终点只要控制到临床症状明显减轻或消失,预后好转就可以。近年来随着循证医学的发展。对有器质性心脏病的心律失常,尤其是冠心病和心力衰竭患者,主张选用Ⅱ类的β受体阻滞药和Ⅲ类的胺碘酮、索他洛尔,尽量避免使用ⅠA类(奎尼丁、普鲁卡因胺、丙吡胺等)和ⅠC类(恩卡尼、氟卡尼甚至普罗帕酮)等药物。
2、治疗室性期前收缩的具体用药方法
(1)紧急处理(预防心源性猝死):在急性心肌梗死或任何有急性心脏病时伴有的室性期前收缩,急性心肌缺血、再灌注性心律失常、严重心力衰竭、心肺复苏后存在的室性期前收缩及其他紧急情况(如严重呼吸衰竭伴低氧血症、严重酸碱平衡紊乱等,特别是对Lown 3级以上的室性期前收缩、联律间期极短的室性期前收缩,以及各种室性心动过速发作间歇期时的室性期前收缩,伴有Q-T间期延长的室性期前收缩,有心室颤动、室性心动过速发作史的室性期前收缩等),均应紧急处理,以预防恶性的室性心动过速、心室颤动、猝死的发生。
①胺碘酮:心肌梗死近期出现的室性期前收缩或短阵室性心动过速,其药物治疗的目的在于降低心源性猝死的发生率。多项循证医学试验结果显示:A.心肌梗死后如预防性应用Ⅰ类抗心律失常药,发现能显著地增加死亡率。而恩卡尼(英卡胺)、氟卡尼、莫雷西嗪(乙吗噻嗪)无预防上述情况患者心源性猝死率。几项大样本试验结果显示胺碘酮能降低心肌梗死总体死亡率、心源性死亡发生率及猝死发生率分别为21%、21%和138%。B.充血性心力衰竭预防性使用抗心律失常药物的大型临床试验,证实胺碘酮可使心功能不全患者的总体死亡率下降13%,而心律失常性死亡率和猝死率下降29%。并且胺碘酮的作用并不受射血分数、心功能以及是否存在无症状性心律失常等因素的影响。因此胺碘酮对这一类患者由于能降低猝死发生率,同时对其他心律失常也有抑制作用,且对总体死亡率无负性影响。是一相对安全、有效的药物,现已被列为首选药物。
用药时以150~300mg(5mg/kg)加入5%葡萄糖液20ml中缓慢静脉推注,或按5mg/kg剂量加入5%葡萄糖液250ml中在20min~2h内滴入。以后按15mg/(kg•d)静脉滴注为维持量,共用1~2天,同时口服胺碘酮200mg,3次/d,连续服用1周后减量至200mg,2次/d服,连续服用1周后减量至200mg,1次/d;或1周服5天,每天服200mg,停2天再服,作为维持量。
②利多卡因:既往曾主张对拟诊或确诊为急性心肌梗死的病人常规预防性应用利多卡因。对四项随机性研究证明,预防性应用利多卡因可使心室颤动的发生率降低33%,但死亡率并不降低,可能是由于致命性心动过缓和心脏停搏所致。现在的急性心肌梗死治疗方案中已基本废弃预防性应用利多卡因,因为受益与风险比不能得到改善。但对监护条件不严密,发生心室颤动后不能立即除颤或没有设置电除颤器的医疗单位,预防性应用利多卡因的受益与风险比可能改善。即使如此,大于70岁的病人易发生毒性反应,超过6h入院的病人很少发生心室颤动,这两类患者预防性应用利多卡因的风险可能抵消或超过其益处。
在11种由各种原因引起的室性心动过速中,有7种对利多卡因的治疗有明显效果或少数、个别有效。对室性心动过速间歇期相同的室性期前收缩的处理,对室性心动过速有效的药物原则上对间歇期的室性期前收缩也有效。
以50~100mg(1~1.5mg/kg)剂量的利多卡因稀释后静脉推注。如无效可每隔5~10min重复1次,直至期前收缩消失,或在1h内总量不超过300mg。有效后改以1~4mg/min速度静脉滴注,维持24~72h,稳定后可改口服美西律(慢心律)等。
③β受体阻滞药:对没有血流动力学改变和房室传导阻滞的急性心肌梗死病人,常规使用β受体阻滞药可降低早期心室颤动的发生率。可用普萘洛尔、阿替洛尔、美托洛尔(美多心安)、纳多洛尔等。
④维拉帕米(异搏定):对特发性室性心动过速及极短联律间期型室性心动过速有显著效果,并对间歇期出现的室性期前收缩尤其是极短联律间期型室性期前收缩也有明显的疗效,并可明显减少其猝死发生率,需要长期不间断服用。以5mg剂量加入5%葡萄糖液20ml中静脉缓慢推注(10min),注射10min后无效可追加5mg,总量不超过20mg为宜。可口服40~80mg,2~3次/d。
⑤其他药物:上述药物无效时,可考虑试用下列药物。
A.普罗帕酮:以70mg(1~1.5mg/kg)稀释后缓慢静脉推注,无效时10~20min后追加70mg,以1~2mg/min速度静脉滴注维持,逐渐换用口服普鲁帕酮。
B.普鲁卡因胺:首剂200mg加入5%葡萄糖液20ml中在10min左右的时间缓慢静脉推注,无效者每隔20min重复使用200mg,总量不超过1000mg。亦可将500mg溶于5%~10%葡萄糖液中,1h内滴完。无效者1h后再给1次,每天总量不超过2g。
C.苯妥英钠:主要用于洋地黄中毒时的心律失常。250mg(5mg/kg)加注射用水20ml,以慢于50mg/min速度缓慢静脉推注,达到治疗效果或出现中毒症状时应立即停止注射。一般5~10min内起作用,若无效每隔15min重复使用100mg,总量不超过500mg。本药属强碱性,对静脉有刺激,切勿外漏。
D.硫酸镁:在有心功能不全或有房室传导阻滞不便使用上述药物时,可选用本药。剂量2.5g肌内注射;或以5%葡萄糖液将本药稀释成1%的溶液,以1g/h的速度维持静脉滴注72h,以后渐减量至每天5g静脉滴注。
(2)非紧急处理(缓解症状的药物治疗):
①β受体阻滞药:常作为首选药物,尤其适用于交感神经兴奋或儿茶酚胺过多、运动引起的心肌缺血导致的室性期前收缩及发生于心肌急性缺血、嗜铬细胞瘤、二尖瓣脱垂及肥厚型心肌病时的室性期前收缩。常用口服剂量为普萘洛尔(心得安)30~100mg/d,分3~4次服;阿替洛尔(氨酰心安)25~50mg/d,分2次或3次服用;美托洛尔(倍他乐克)25~75mg/d,分2~3次服用。可使心率减慢,如心率<55次/min应减量至停药。长期使用β受体阻滞药时不应突然停药,以免产生停药综合征。因系缓解症状通常不需用静脉注射方法。
③钙拮抗剂:维拉帕米(异搏定)40~80mg/次,1~3次/d,有一定疗效,但不理想。地尔硫卓30mg/次,3次/d,口服效果不佳。
④美西律(慢心律):口服剂量每次100~200mg,每8小时服1次,有一定疗效。较常见的不良反应主要有两类:A.神经系统症状:如嗜睡、晕眩、精神混乱、感觉异常、震颤、复视和眼球震颤等;B.消化系统症状:如恶心、呕吐、消化不良等,经对症处理,可继续服药。在一般治疗剂量时,很少发生心脏的副作用,如严重心动过缓、低血压等,偶见皮疹、血小板减少、肝炎和血中抗核抗体阳性等。副作用与应用剂量有关,上述剂量经临床实践认为是安全的。
⑤普罗帕酮(心律平):口服剂量100~200mg,每8小时服1次。应注意随着剂量的增加血药浓度呈非线性上升,容易出现副作用,故用量须稳妥掌握。在有心力衰竭、低血压、传导阻滞或严重心肌损害时宜减量、或慎用、禁用。不良反应有胃肠道功能紊乱(如恶心、呕吐)和嗅觉或味觉改变。也可出现口干、头痛、疲乏无力、头晕和视力模糊。该药有致心律失常作用,可导致房室传导阻滞、窦性停搏、室内传导阻滞,加重室性心律失常和心力衰竭,但这种致心律失常作用口服者较静脉内给药者少见,程度也较轻。
⑥胺碘酮:当上述药物未能缓解症状时则可用胺碘酮治疗。口服200mg,3次/d,连续服1周后减量至200mg,2次/d,连续服1周后减量至200mg,1次/d,或1周服5天每天服200mg,停2天再服,作为维持量。
(3)射频消融治疗:对药物治疗无效的顽固性室性期前收缩症状明显者,可考虑应用此方法治疗。
(二)预后
室性期前收缩大量出现可见于器质性心脏病患者,也可见于无器质性心脏病的健康人。其预后决定于产生室早的基本原因、心脏病变的程度、全身情况及室早出现的频率和性质。这些因素的不同,室早的预后差别较大,从仅有轻微心悸症状到发生猝死。大多数功能性室早无基础心脏病,也无临床症状,不需治疗,预后良好。业已证明室早是预测恶性心律失常和冠心病死亡率的独立预测指标,器质性室早最重要的是增大心脏性猝死的危险性,因此对冠心病、急性心肌梗死、心肌病、充血性心力衰竭等出现的室早应积极控制,以预防致命性室性心律失常的发生,减低猝死的危险。
室性期前收缩中医治疗
暂无可参资料。
日常保健
低盐低脂饮食,注意保护心脑血管。
健康教育
1、积极治疗原发病,消除期前收缩的原因,如纠正电解质紊乱,改善心肌供血,改善心脏功能等;预防外感;正确,按时服药。
2、避免精神紧张,保持精神乐观,情绪稳定;起居有常,勿过劳;戒烟酒,减少本病的诱发因素;饮食有节,少食肥甘厚腻的食品。
3、积极进行体育锻炼,控制体重。
主要依据心电图检查。
1.室性期前收缩的典型心电图特点
(1)提早出现的QRS-T波群:其前没有和其有关的异位P波。
(2)QRS波群宽大畸形:粗钝或有切迹,时间一般大于或等于0.12s。
(3)T波方向常与QRS波主波方向相反:为继发性T波改变。
(4)有完全性代偿间歇。
(5)如为同一异位兴奋灶引起的室性期前收缩:则室性期前收缩与前一个心搏有固定的联律间期(配对间期,配对时间)。
2.对室性期前收缩典型心电图特点的详细描述
(1)QRS波:其形态取决于在心室的起源部位和激动在心室的传导情况,可发生在心室的任何部位,QRS波的时限常>0.12s,通常不超过0.16s;如>0.16s,则提示为病理性室性期前收缩,当发生室性融合波时,其QRS波形态可介于窦性和室性期前收缩QRS波之间。
(2)继发性ST-T改变。
(3)P波:室性期前收缩很少逆传至心房,但在室性期前收缩发出的前后,窦性冲动仍然发出而激动心房。
(4)室性期前收缩的联律间期:是固定的,并可持续多年不变,但在窦性心律不齐时,可见到当窦性心律较慢时联律间期可稍延长,窦性心律稍快时,联律间期可稍短,这种在同一导联上联律间期之差,不能大于0.08s。
(5)代偿间歇:大多数是完全性代偿间歇,少数为不完全性代偿间歇,见于室性期前收缩逆传到心房,使窦房结提前除极重新安排节律时;异位搏动室性期前收缩后以逸搏结束:室性期前收缩阻断了一个正在进行的文氏周期;在窦性心律不齐,心房颤动时发生的室性期前收缩,其代偿间歇可为不完全性的;插入性室性期前收缩无代偿间歇。
3.室性期前收缩的定位诊断
(1)左心室期前收缩:室性期前收缩QRS主波在Ⅰ,V5导联向下,在Ⅲ,V1导联向上,类似完全性右束支传导阻滞。
(2)右心室期前收缩:室性期前收缩QRS主波在Ⅰ,V5,V6导联向上,在V1,V2导联向下,类似完全性左束支传导阻滞。
(3)心底部室性期前收缩:室性期前收缩QRS主波在Ⅱ,Ⅲ,aVF导联均向上,在aVR导联向下。
(4)心尖部室性期前收缩:室性期前收缩QRS主波均向下,在aVR导联向上。
4.室性期前收缩的特殊类型
(1)间位性室性期前收缩:间位性室性期前收缩(interpolated VPBs)亦称插入性室性期前收缩,心电图特点:
①提前出现的宽大畸形的QRS-T波插入两个窦性搏动之间,这两个窦性搏动之间的距离等于一个窦性心动周期。
②无代偿间歇。
③室性期前收缩后的窦性P′R间期正常或延长。
④当P′R间期延长时:室性期前收缩后两个窦性搏动的R-R间期,可比一个窦性P′P间期略长。
⑤间位性室性期前收缩可发生在一个窦性心动周期的前半段,也可发生在后半段,在后半段发生也是提前发生的。
⑥多发生在窦性心动过缓时。
⑦当窦性心律较慢时:亦可以有两个室性期前收缩插在两个窦性搏动之间。
(2)室性期前收缩呈规律的联律出现:如在几个窦性节律后固定出现一个室性期前收缩,称为期前收缩呈联律,其联律间期固定,如每个窦性节律后出现一个室性期前收缩称为室性期前收缩二联律,如两个窦性节律后出现一个室性期前收缩,称为室性期前收缩三联律,以此类推,但必须连续出现3组,室性期前收缩三联律有两种表现:
①2个窦性搏动后有1个室性期前收缩:连续3组。
②1个窦性搏动后有2个室性期前收缩:连续3组。
(3)室性期前收缩的二联律法则:恒定在长心动周期后出现,并形成联律间期固定的室性期前收缩二联律,称为二联律法则(rule of bigeminy),心电图表现:室性期前收缩仅发生在长的R-R间期后,室性期前收缩后的长间歇又为下一个慢率性室性期前收缩创造条件,周而复始,便形成了联律间期固定的单源性室性期前收缩二联律,它常见于期前收缩代偿间歇之后,2∶1房室传导阻滞之后或心房颤动的长R-R间期之后。
(4)室性期前收缩的反二联律法则(reversed rule of bigeminy):应称非慢率性室性期前收缩,很少见,心电图表现:室性期前收缩的联律间期不长,可很短,室性期前收缩的R-R间期不是长的(图5),如伴有窦性心律不齐,则室性期前收缩均在短的心动周期后发生。
(5)室性期前收缩连发:是指两个室性期前收缩连续出现,心电图上这两个室性期前收缩的形态可略有不同,若3个室性期前收缩连续发生则称为短阵室性心动过速(非持续性室性心动过速)。
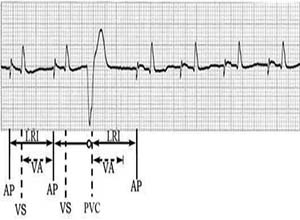
(6)R-on-T现象(R-on-T综合征):发生于收缩期较早的室性期前收缩出现在前一心动周期的T波上,在T波波峰或前支或后支,是发生在心室复极不完全,心室处于易反复激动的易损期,可分为A型和B型两种类型。
①A型R-on-T综合征:为室性期前收缩联律间期缩短,而室性期前收缩前窦性搏动的Q-T间期正常,室性期前收缩的联律间期与Q-T间期两者之比>1时,R-on-T室性期前收缩单发,两者之比若<1时,则室性期前收缩可呈多发形成短阵室性心动过速。
②B型R-on-T综合征:为Q-T间期延长而联律间期相等时易发生,心电图表现发生在Q-T间期延长的基础上,出现较早的室性期前收缩R-on-T,可引起短暂的阵发性室性心动过速,亦易引起长联律间期,二联律,三联律,双向性室性期前收缩,尖端扭转型室性心动过速,心室扑动,心室颤动等,也有发生猝死者。
(7)舒张晚期室性期前收缩与R-on-P现象:室性期前收缩发生在舒张晚期,窦房结冲动已传至心房,出现P波,心电图表现为在P波后面紧跟一个宽大畸形的QRS波,P′R间期<0.12s,称舒张晚期室性期前收缩(end-diastolic VPBs),如果QRS波落在P波上支,峰上或下支,则称R-on-P现象,也称为舒张晚期室性期前收缩。
(8)多源性室性期前收缩(multifocal VPBs):是指2个或2个以上的心室异位起搏点引起的室性期前收缩,心电图特点:
①在同一导联中有2个或2个以上的QRS波群形态不同的室性期前收缩。
②联律间期不固定。
③心电图上可有心肌损害的表现或洋地黄中毒改变:多源性室性期前收缩的出现常提示有器质性心脏病,可发生在严重的心肌缺氧,广泛的心肌梗死,显著的低血钾,弥漫性心肌病变,洋地黄中毒等患者。
(9)多形性室性期前收缩:是指在同一导联中所出现的室性期前收缩其QRS波振幅,形态互不相同,但联律间期相同,多形性室性期前收缩的临床意义与多源性室性期前收缩相似。
(10)室性期前收缩伴室内差异性传导:时相性室内差异性传导也可发生在室性期前收缩,但较少见,室性期前收缩来自同一异位起搏点,其形态应是相同的,但在某些情况时,同一起搏点的一个室性期前收缩其QRS波更宽大,ST-T波改变更明显或QRS波畸形的程度只是稍明显或畸形减轻,其形态不同于其他室性期前收缩。
(11)隐匿性室性期前收缩:
①隐匿性室性期前收缩二联律:心电图特点为:室性期前收缩的联律间期固定;两个显性室性期前收缩之间的窦性搏动数目呈现奇数分布,如3,5,7,9,11等,即其数目总是2n 1的规律,n可为0和任何正整数,代表隐匿性室性期前收缩二联律中隐匿性室性期前收缩的数目,无隐匿性室性期前收缩,显性室性期前收缩之间仅夹着1个(2×0+1)窦性搏动,即为通常的室性期前收缩二联律;有一次隐匿性冲动,2个显性室性期前收缩间的窦性搏动数为3(2×1+1);连续2次隐匿性冲动,2个显性室性期前收缩间的窦性搏动数目为5(2×2+1),余可类推,如既往心电图曾描记到显性室性期前收缩二联律,则诊断更为肯定。
②隐匿性室性期前收缩三联律:心电图特点:A.室性期前收缩的联律间期固定;B.2个显性室性期前收缩之间夹有的室性搏动为2,5,8,11,14等,则其数目总是3n+2,n代表隐匿性室性期前收缩三联律中隐匿性室性期前收缩的数目;C.如患者既往曾有显性室性期前收缩三联律史,则诊断可更为肯定。
隐匿性室性期前收缩二联律,三联律大多见于器质性心脏病,心肌严重缺血损伤和洋地黄中毒等患者,隐匿性室性期前收缩三联律与二联律相似,主要是间歇性的传出阻滞的存在,把显性室性期前收缩三联律掩盖了,其他尚可出现隐匿性插入性室性期前收缩二联律,三联律,隐匿性多源性室性期前收缩二联律等,其特点与上述类似。
(12)极短联律间期型室性期前收缩:此类室性期前收缩均呈现正常的Q-T间期,极短联律间期,R-on-T现象,联律间期最短为240ms,最长仅300ms,通常为280ms,室性期前收缩大多发生在前一心动周期的T波前支,顶峰或后支,少数可发生在ST段与T波的连接处,其很易诱发极短联律间期型多形性室性心动过速或心室颤动,此型室性期前收缩多发生在无器质性心脏病的患者,其病死率极高。
(13)特迟型室性期前收缩:见于缓慢性心律,如窦性心动过缓或逸搏心律,以特长联律间期为主要特征,诊断以≥0.80s联律间期为标准,最长为1.15s,但个别可达1.32s,此类室性期前收缩的频率<75次/min,已属于室性期前收缩与室性逸搏之间的加速性室性逸搏心律范畴,但由于基础心律过慢,逸搏即变为相对期前收缩,逸搏频率可因起源点和个体不同而有差异,但也无绝对界线,故诊断只能在与主导节律的比较中确定,凡频率快于主导节律者即可以除外被动异位节律而确定为室性期前收缩。
(14)联律间期递增型室性期前收缩(联律间期文氏型室性期前收缩):心电图表现为在室性期前收缩二联律时,其联律间期逐渐递增(即逐渐延长),继以室性期前收缩消失,如此周而复始,可呈各种传导比例,例如:传导比例5∶4即为5次窦性搏动,只有4次折返性室性期前收缩,此时室性期前收缩的联律间期逐渐延长,第5次窦性搏动后无折返性室性期前收缩发生,即脱漏1次室性期前收缩,之后又重新开始文氏周期,这样可见2个窦性搏动连续出现。
(15)室性期前收缩伴折返径路内A型交替性文氏周期:亦称联律间期呈A型交替性文氏型室性期前收缩。
(16)联律间期递减型室性期前收缩(联律间期反文氏型室性期前收缩):亦称室性期前收缩折返径路中的反文氏现象(逆转型文氏现象),反文氏现象发生于室性期前收缩的折返径路中时,可使折返传导时间逐渐加快,直至折返中断,室性期前收缩的联律间期逐渐缩短,直至无期前收缩出现或连续2次室性期前收缩出现而结束反文氏周期的周期性变化,心电图诊断要点:
①证明室性期前收缩系折返型期前收缩。
②室性期前收缩的联律间期:呈进行性缩短,直至无期前收缩出现或以反复心搏的形式而结束周期。
③室性期前收缩间距呈进行性缩短:但缩短细微,长期前收缩间距大于短期前收缩间距2倍,且期前收缩间距变化与基本心搏周期有关,并受联律间期的影响。
④应与室性并行心律及室性并行心律伴传出阻滞的文氏现象或反文氏现象鉴别,两者的鉴别:
A.并行心律长异位搏动后的第1个期前收缩的联律间期较长且常不等。
B.并行心律长异位搏动间期常小于短异位搏动间期2倍。
C.并行心律室性期前收缩间距缩短较为显著。
D.并行心律室性期前收缩间距与窦性周期的变动无关。
E.并行心律室性期前收缩间距不受配对间期的影响:折返径路中出现反文氏现象常是一种暂时的心电图表现。
(17)室性期前收缩折返径路内B型交替性文氏周期:亦称联律间期呈B型交替性文氏型室性期前收缩。
(18)室性期前收缩折返径路中的双径路传导的4种表现:
①室性期前收缩二联律(单源性室性期前收缩):联律间期呈长短交替出现,亦称联律间期长短交替型室性期前收缩。
②室性期前收缩二,三联律联律间期呈短-短-长交替或与短-长-长交替。
③联律间期呈长短不规则交替的室性期前收缩:目前认为折返激动是引起期前收缩的主要原因,绝大多数期前收缩有固定的联律间期,少数可出现折返径路中的文氏,交替性文氏或反文氏现象而使联律间期出现有规律变化,本型室性期前收缩联律间期不规则很少见,此实与折返径路中的双径路传导不规则有关。
④室性期前收缩的QRS呈现两种形态交替出现联律间期相等:此系多形性室性期前收缩,表现为房室交接区两条径路(分别称A,B径路)的不应期及折返速度相同,从而使联律间期相等,同时A,B径路存在交替性2∶1传导阻滞,当冲动通过A径路时,B径路阻滞;当下一次冲动通过B径路时A径路阻滞,故两种形态的室性期前收缩交替出现,此外两条径路也必须存在单向性传入阻滞,否则冲动从A径路(或B径路)通过时,则可从对侧进入B径路(或A径路),使之持续处于不应期,心电图此时只能表现一种形态的室性期前收缩,可见于洋地黄中毒。
(19)室性期前收缩后的心电图变化:室性期前收缩与房性,交接性期前收缩的特点类似,在期前收缩后可以引起期前收缩后的基本心搏(多为窦性心律)在起源,传导,兴奋上的异常,期前收缩后变化主要是P′-R间期,QRS波形态,时限及ST-T等发生改变,少数情况下,其影响可达期前收缩后的第2个或若干个心动周期发生变化(通常最多为3个)。
(20)室性期前收缩QRS波群正常化:是指室性期前收缩的QRS-T波群在某些情况下,反而与正常窦性QRS-T波群相似;或当有束支传导阻滞时的QRS-T波群宽度减小,接近正常窦性QRS-T波群或完全正常。
(21)室性期前收缩伴逆行性室房传导及反复搏动:室性期前收缩伴逆行性室房传导的发生率实际上远比临床体表心电图的发现率要高,因为其很可能被宽大畸形的QRS-T波所掩盖,在心电图上见到的室性期前收缩伴不完全性代偿间歇,实为室性期前收缩室房传导逆传入窦房结所致,心电图表现:在室性期前收缩QRS波后可见一逆行P′波,R′-P′间期通常不超过0.20s。
(22)有Q波的室性期前收缩:异位起搏点不论是发生在右心室或左心室,所产生的室性期前收缩均无Q波,如果出现Q波则提示伴有心肌梗死,但心电图表现QRS波必须呈现QR型,qR型,qRs型,而不呈现QS型(aVR导联除外),有Q波的室性期前收缩与心肌梗死的部位相关。
(23)频率依赖性室性期前收缩:某些室性期前收缩的发生与基本心律的频率变化有关,有以下两类:
①快频率依赖型室性期前收缩:当基本心率加快至一定的临界频率时即出现室性期前收缩或室性期前收缩的数目显著增多,当心室率减慢时室性期前收缩数目显著减少或消失,日间室性期前收缩数目占绝大多数,夜间室性期前收缩数目分布稀疏,基本心律的频率可为窦性心动过速,房性心动过速,心房扑动或心房颤动,快心率依赖型室性期前收缩的发生机制可能与血中儿茶酚胺及肾上腺素分泌增多有关。
②慢频率依赖型室性期前收缩:又称慢心率依赖型室性期前收缩,或继发性室性期前收缩,它出现于长的心室间歇(RR间期)之后,见于二度房室传导阻滞,窦性心律不齐的慢相,心房颤动出现的长间歇后等,而室性期前收缩又产生长的间歇(完全性代偿间歇),为下一次室性期前收缩的形成创造了条件。
如出现频发的室性期前收缩可引起头晕,乏力,甚至诱发心绞痛发生。