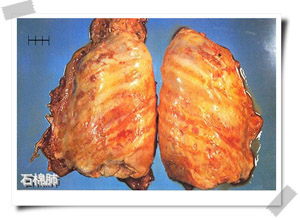
石棉肺(asbestosis)是长期吸入石棉粉尘引起的慢性、进行性、弥漫性、不可逆肺间质纤维化、胸膜斑形成和胸膜肥厚,严重损害患者的肺功能,并可使肺、胸膜恶性肿瘤的发生率显著增高。症状出现多在接尘7~10年以上,但少数也有仅在接尘后1年左右而出现症状者。石棉肺典型症状为缓慢出现、逐渐加重的呼吸困难,早期以劳力性为主,严重程度与接触粉尘时间和浓度有关。一般为干咳,严重吸烟者咳嗽往往较重,且伴有黏液痰。胸痛往往较轻,常为背部或胸骨后钝痛,咯血较少见,如合并肿瘤可发生咯血,合并感染时始有发热、咳脓痰。
石棉肺早期可无症状及X线改变,仅有活动后气短,患者起病多隐匿,症状出现多在接尘7~10年以上,但少数也有仅在接尘后1年左右而出现症状者,石棉肺典型症状为缓慢出现,逐渐加重的呼吸困难,早期以劳力性为主,严重程度与接触粉尘时间和浓度有关,一般为干咳,严重吸烟者咳嗽往往较重,且伴有黏液痰,胸痛往往较轻,常为背部或胸骨后钝痛,咯血较少见,如合并肿瘤可发生咯血,合并感染时始有发热,咳脓痰,早期体格检查常无异常发现,有时两下肺可听到捻发音,或有干,湿性啰音,偶有胸膜摩擦音,晚期患者可有杵状指(趾),可见于75%的患者,可有发绀,肺心病体征,石棉纤维刺入皮肤可发生石棉疣或鸡眼,见于手指屈侧,手掌及足底。
石棉肺是由于石棉纤维沉积于呼吸细支气管和肺泡壁所致。石棉纤维的致病力与其吸入的数量、纤维大小、形状及溶解度有关。石棉纤维有螺旋形和直形两种。螺旋形纤维吸入后常可被呼吸道粘膜排出,直形纤维硬而易碎,在呼吸道穿透力较强,因而致病性亦较强。
肺间质炎症(30%):早期吸入的石棉纤维多停留在呼吸细支气管,仅部分抵达肺泡,穿过肺泡壁进入肺间质被巨噬细胞吞噬,并释放致炎因子和致纤维化因子,引起肺间质炎症和广泛纤维化。
直接刺激(30%):石棉纤维可直接刺激纤维母细胞合成并分泌胶原,形成纤维化。
毒性作用(30%):石棉对肺组织中的巨噬细胞、肺泡上皮细胞、间皮细胞均有毒性作用,导致肺、胸膜的纤维化。
发病机制
石棉尘颗粒呈针形,吸入肺内时容易沿支气管进入下肺叶,直径小于3μm的石棉纤维沉积于呼吸性细支气管,部分到达肺泡,通过机械性刺激和化学作用,引起细支气管肺泡炎,石棉尘沉积在肺内后形成粉尘灶,巨噬细胞吞噬,继之纤维组织增生,导致肺泡隔,小叶间隔血管,支气管周围及脏层胸膜呈现弥漫性的肺纤维化,组织培养结果表明,石棉对巨噬细胞的毒性比二氧化硅小,对成纤维细胞毒性更小,说明肺纤维化是由于石棉直接刺激成纤维细胞,促使脯氨酸转化为羟脯氨酸,加速胶原合成,促进纤维化形成,动物实验显示,长纤维具有致肿瘤活性,肺,胸膜恶性肿瘤发生率显著增高。
石棉对呼吸道损害可分为三类:胸膜斑或渗液;累及肺实质产生肺纤维化;支气管或胸膜肿瘤,这几种损害可单独发生也可合并发生,同一患者常同时发生胸膜斑和肺实质病变,胸膜斑亦可见于无肺实质病变者,肺癌可成为石棉肺的合并症,间皮瘤可发生于无明显石棉肺或胸膜斑的患者。
早期石棉肺主要发生在两肺中下部,外观呈灰色,肺组织硬度增加,伴有胸膜纤维性粘连及增厚,半数以上患者壁层胸膜有局限性胸膜斑,其特点是仅附着于壁层胸膜,与脏层胸膜无粘连,边界清楚,表面光滑有光泽,类似软骨,多呈对称性分布于双侧中下胸壁的后外侧面,胸膜下肺间隔纤维化增厚,中晚期肺纤维化更明显,广泛,向两上肺区发展,肺变得坚硬,苍白,胸膜心包紧密粘连,显微镜下观察胸膜斑是一种无细胞无血管的透明板状胶原,其间偶见成纤维细胞,肺组织内可见石棉粉尘灶引致脱屑性闭塞性肺泡炎,肺泡壁和呼吸性细支气管内有粉尘性炎症改变,巨噬细胞集聚,胶原纤维增生,有时形成异物性肉芽肿,肺泡上皮脱落,阻塞细支气管,使肺泡闭塞,消失,网状纤维包绕着肺泡上皮增生,使肺泡壁增厚,进而引起细支气管周围及血管周围纤维化,病变通常以胸膜下及肺基底部最严重,晚期可见胸膜下广泛肺组织损毁,纤维增生和闭塞,肺泡塌陷并炎性机化,使胸膜下肺组织几乎完全被纤维组织所取代,小叶间隔纤维索条及网架粗大,并有大面积肺组织损毁或蜂窝状改变,其间散布石棉小体,由于血管肌层肥厚和内膜纤维化,致使肺小动脉壁增厚,因而通常伴有肺动脉高压。
由于石棉损害而引起的其他胸膜病变包括胸腔积液,胸膜粘连和广泛胸膜纤维化,支气管肺癌起病多隐蔽,通常在接触石棉粉尘20~30年后被临床发现,肿瘤细胞类型以腺癌为多,鳞癌亦不少见,有的患者发生肺癌时并不显示有石棉肺,间皮瘤潜伏期较肺癌为长,可从开始接尘长达30~40年后发生。
诊断标准
主要依靠石棉尘接触史与胸部X线表现。
1.长期石棉接触史,如矿工,加工厂工人,石棉厂周围人群等。
2.胸部X线检查:诊断标准与分期参见矽肺附录,当肺部改变为“0 ”时,若两侧胸壁局限性胸膜斑,可定为“Ⅰ”;如肺部病变为“Ⅰ”,而胸膜改变涉及部分心缘膈面,使其变模糊时,可定为“Ⅱ”;若肺内阴影未达到“Ⅲ”的标准,但胸膜改变累及心缘,呈“蓬发心”,可定为“Ⅲ”。
鉴别诊断
应与各种间质性疾病和胸膜病变相鉴别。
石棉引起的胸膜斑多为双侧,而创伤,结核,胶原血管病等引起者多为单侧,病变大小常固定,可数月无变化,这有助于与胸膜肿瘤的鉴别诊断。
而胸膜增厚需与结核,胸腔手术,出血性胸腔创伤引起的炎症反应性纤维增生相鉴别,如合并双下肺间质改变,胸膜斑及胸膜钙化则支持石棉引起的胸膜增厚的诊断。
石棉肺西医治疗
主要为对症治疗和处理合并症。在早期肺泡炎阶段使用皮质激素治疗可能有效。 皮质激素是肾上腺皮质合成和分泌的一类甾体化合物,主要功能是调节动物体内的水盐代谢和糖代谢。
预后
我国石棉肺患者全死因分析表明死于肺癌约25%,死于胸式腹膜间皮瘤约7%~10%,死于消化道癌约8%~9%。
石棉肺中医治疗
当前疾病暂无相关疗法。
(以上提供资料及其内容仅供参考,详细需要咨询医生。)
宜清淡为主,多吃蔬果,合理搭配膳食,注意营养充足。
我国现行规定石棉粉尘和含有10%以上石棉的粉尘的最高容许浓度为2mg/m3,其他硅酸盐的最高浓度为含有10%以下的石棉粉尘为4mg/m3,降低石棉粉尘浓度是防止车间和工地发生尘肺的基础,密闭机器装置,配备通气除尘设备,并注意防止因通风对周围环境的污染,在和其他产品相混合和进行纺织时应事先将纤维湿化,能有效降低粉尘的产生,工人上下班应更换衣服并进行清洗,禁止穿着工作服离开工作场所及防止污染家庭环境,采用少毒物质替代石棉等。
痰液或支气管肺泡灌洗液中可查到石棉小体,为石棉接触史的证据,血清类风湿因子阳性,抗核抗体阳性,胸腔积液为无菌浆液性或浆液血性渗出液。
1.肺功能改变
石棉肺肺功能改变为典型的肺容量减少和弥散功能受损,气体交换异常,石棉肺早期,肺泡周围纤维化,在X线未出现改变前,肺弥散量即减少,随着肺间质纤维化发展,肺脏收缩,肺顺应性减低,出现限制性通气功能障碍,FVC,VC,TLC均减低,RV正常或稍增加,肺通气/血流比例失调,晚期为混合性通气功能障碍,部分病例合并阻塞性肺气肿,FEV1下降,RV/TLC轻度增加。
石棉肺患者在休息状态下PaO2常有所下降,当用力时则下降明显,而PaCO2则很少升高。
2.X线表现
石棉肺的X线表现有胸膜改变和肺实质改变两部分,近年来发现胸膜斑往往比肺实质改变出现得早而且明显。
(1)网状阴影:是石棉肺的主要改变,早期在中,下肺野的内中带有细网,网眼直径<3mm,后期形成粗网,晚期全肺粗大密集的网状阴影呈蜂窝状,肺野透光度降低,形成磨玻璃状,肺野内常可见分布无规律的细小点状阴影。
(2)融合灶:多见于双肺基底部,为边界不清,范围不大的片状阴影。
(3)胸膜改变:早期即可出现。
①胸膜斑:双侧胸壁中,下部位对称性三角形阴影,内缘清晰,偶见单侧形态不规则者,部分胸膜斑有钙化。
②胸膜增厚,粘连,肺尖胸膜,侧胸壁,胸膜角,叶间胸膜增厚,壁层胸膜增厚常见于前胸壁与膈顶部中心,心包膜与壁层胸膜粘连可形成“蓬发状心影”。
③渗出性胸膜积液:双侧胸腔反复发生。
(4)肺门结构紊乱 密度增高,但无淋巴结肿大。
对于常规CT扫描在石棉肺诊断中的作用尚存在争论,有人认为常规CT扫描在早期发现接触石棉的人群的胸膜增厚及肺实质纤维化等方面比常规X线胸片有明显更高的敏感性,高分辨率CT(HRCT)的诊断价值可能更大,Aberle等对29例有职业性石棉接触史的患者比较了HRCT与常规CT在诊断石棉肺时的价值,这29例患者在标准的胸片上都有轻至重度的异常,提示为石棉肺的诊断,他们发现在显示胸膜斑与肺实质性纤维化中,HRCT比常规CT具有更高的敏感性,同时一些研究也显示HRCT对一些普通胸片正常的患者可以发现其胸膜上的及肺实质内的异常。
石棉肺在HRCT上的特征性表现包括:
①长度不等和胸膜平行的线条状阴影;
②肺内贯通着长度为2~5cm的线条影,并可延伸到胸膜的表面;
③小叶间隔线的增厚以及次级肺小叶结构的增厚;
④蜂窝样肺改变。
1.肺癌
石棉肺主要合并症为肺癌,石棉肺发生肺癌的几率增高2~10倍,吸烟者更甚,大约50%石棉肺患者死于肺癌,由于肺纤维化致使肺癌早期发现较为困难,而且由于肺功能受损也难以承受手术治疗。
2.胸,腹膜间皮细胞瘤
发生率明显高于一般人群,间皮瘤往往在接触石棉多年后才发病,且多隐蔽往往需要活检才能确诊,治疗与肺癌一样常需采用保守疗法。
3.肺结核
石棉肺合并肺结核者不如矽肺常见,且多数病情较轻,疗效较好,目前国内石棉肺合并肺结核者约占10%。
4.支气管,肺感染。
5.阻塞性肺气肿,肺源性心脏病及自发性气胸。
6.胃肠道肿瘤及喉癌。