髌骨不稳定(unstable patella)是前膝疼的常见原因,是髌股关节常见的疾病,是髌骨软骨软化或髌股关节骨关节炎的重要病因,生物力学及影像学技术的进步,以及临床检测手段的多样化,使人们逐渐认识到:髌股关节退行性改变多由于髌股关节适合不良或髌骨力线不正造成的髌骨不稳所致,如髌骨偏移、髌骨倾斜、髌骨高位,髌骨半脱位等。
1.髌骨不稳定的症状
(1)疼痛:为最常见的主要症状,通常其性质不恒定,但其位置均为膝前区,以膝前内侧为多见,疼痛可因活动过多而加重,特别是上下楼,登高或长时间屈伸活动时更为明显。
(2)打“软腿”:打“软腿”(giving way)即在走路负重时,膝关节出现的瞬间软弱无力,不稳定感,甚至有时患者可摔倒,此现象常是由于股四头肌无力,或由于半脱位的髌骨滑出髁间沟所致。
(3)假性嵌顿:假性嵌顿(pseudolocking)是指伸膝时出现的瞬间非自主性的限制障碍,当负重的膝关节由屈至伸位,半脱位的髌骨滑入滑车沟时,常出现此现象,临床上常需与半月板撕裂或移位出现的绞锁或游离体引起的真性嵌顿相鉴别。
2.髌骨不稳定的体征
(1)股四头肌萎缩:股四头肌萎缩是膝关节疾患的共同体征,在伸膝装置出现功能障碍时表现更为明显,以股内侧肌为重。
(2)肿胀:在髌骨不稳定的严重病例,股四头肌无力,导致滑膜炎,出现关节肿胀,浮髌试验阳性。
(3)髌骨“斜视”:髌骨“斜视”(squinting knee)存在膝外翻,髌骨高位,股骨前倾角增大,胫骨外旋过大等膝部畸形和力线不正时,为了维持正常的步态而引起的髌骨向内侧倾斜,是髌骨不稳定的常见因素。
(4)轨迹试验:患者坐位于床边,双小腿下垂,膝关节屈曲90°,使膝关节慢慢伸直,观察髌骨运动轨迹是否呈一直线,若有向外滑动,则为阳性,是髌骨不稳定的特异性体征。
(5)压痛:多分布在髌骨内缘及内侧支持带处,当检查者手掌压迫患者髌骨,并做伸屈试验时,可诱发出髌下疼痛,临床上压痛点有时与患者主诉的疼痛部位并不一致。
(6)压轧音:膝关节伸直位时,压迫髌骨并使其上,下,左,右移动,可感到或听到髌骨下面有压轧音(retropatellar crepitation),并伴有酸痛,膝关节主动伸屈活动时亦可感到或听到压轧音。
(7)恐惧征:患者膝关节处于轻度屈曲位,检查者向外推移其髌骨诱发半脱位或脱位时,患者产生恐惧不安和疼痛,使膝关节屈曲而使疼痛加剧(图2),恐惧征(apprehension sign)亦是髌骨不稳定的特异性体征。
(8)髌骨外移度增加或关节松弛:正常人膝关节在伸直位时髌骨被动外移的范围不超过它自身宽度的1/2,屈膝30°时髌骨外移的范围更小,如关节松弛,按髌骨可向外侧移动的程度分为3度:
Ⅰ度:髌骨中心在下肢轴线的内侧或轴线上。
Ⅱ度:髌骨中心位于轴线外侧。
Ⅲ度:髌骨内缘越过下肢的轴线。
(9)Q角异常:Q角是衡量髌骨力线的重要指标,股骨内旋和胫骨外旋可使Q角增大,导致髌骨倾斜。
(一)发病原因
引起髌股关节不稳定,髌骨偏移或半脱位的病因,实际上包括了膝前区每一结构的异常,概括分为四类:
1.股四头肌及其扩张部的异常 包括股内侧肌的萎缩或发育不良,内侧支持韧带松弛,断裂或撕裂,外侧支持韧带的紧张和高位髌骨。
2.膝关节力线异常 包括Q角增大,以及膝内,外翻和膝反屈。
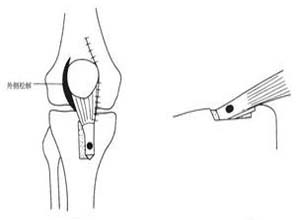
3.髌骨形状异常 如分裂髌骨(patella bipartite)(图1),异形髌骨(Ⅲ,Ⅳ型)。
4.先天因素 主要指股骨髁的发育不良,继发变形或股骨外髁形状异常等。
上述所有这些改变的共同特点是髌股关节失去正常的结构,导致作用于髌骨的拉应力异常,或出现髌骨运动轨迹异常,使髌骨处于不稳定状态。
(二)发病机制
1.静力因素:主要包括髌韧带,内,外侧支持韧带,髂胫束,股骨内,外髁等,髌韧带主要限制髌骨上移;内,外侧支持韧带限制髌骨侧方移位;髂胫束也有加固髌骨外上方的作用,故髌骨外侧的限制机制强于内侧,当膝关节处于伸直位,股四头肌放松时,髌骨稍有向外偏移,滑车沟的内,外侧壁有限制髌骨侧方滑移的作用,当沟角增大,即沟槽变浅或股骨髁发育不良时,髌骨即失去这种限制作用,容易发生脱位,另外,正常人髌骨的纵轴长度与髌腱长度几乎相等,当髌腱长于髌骨时,呈髌骨高位,亦为髌骨不稳定的因素。
2.动力因素:主要指股四头肌的作用,股内侧肌的斜头肌纤维附着于髌骨内缘上处,当该肌收缩时,有向内牵拉髌骨的作用,这是拮抗髌骨外移,稳定髌骨的重要动力因素,Q角(quadriceps-angle)指髂前上棘至髌骨中心点连线与髌骨中心至胫骨结节中心连线所形成的夹角,正常Q角为5°~10°,若Q角大于15°,则股四头肌收缩时产生使髌骨向外移动的分力,随着Q角的增大,向外侧牵拉髌骨的分力逐渐增大,髌骨稳定性也越来越差。
诊断
根据病史,临床表现,X线检查及X线测量,尤其是关节镜,CT和MRI检查能够确立临床诊断。
鉴别诊断
在诊断上,本病需与多种疾病进行鉴别,其中包括:
1、先天性盘状半月板肥厚;
2、先天性膝关节脱位;
3、内外侧半月板损伤;
4、半月板钙化;
5、半月板骨化;
6、剥脱性骨软骨炎;
7、滑膜软骨瘤病;
8、关节滑膜皱襞综合征;
9、半腱肌、半膜肌腱滑脱;
10、股二头肌腱滑脱等。
髌骨不稳定西医治疗
(一)治疗
1.髌骨不稳定的非手术治疗
(1)限制活动:限制患者日常生活中的某些活动,如登高,爬坡等,可减轻髌股关节的负荷,减少髌股关节磨损,特别是当了解到某项活动与症状加重有明显关系时,采用限制这项活动的方式,可以达到改善症状的目的。
(2)股四头肌练习:亚急性或慢性病例常伴有明显的股四头肌萎缩,肌力减弱,特别是股内侧肌斜头肌力的减弱,可进一步加重膝关节的不稳定,使关节肿胀,症状加重,因此应加强股四头肌练习,改善股四头肌与腘绳肌的肌力比值,最初可行等长性训练(isometric exercise),第1步先训练股四头肌收缩,即将患侧下肢伸直,用力收缩股四头肌,使髌骨上提,持续5s,然后将肌肉完全放松10s,再收缩肌肉,每回练30~50次;2~3周后,可行直腿抬高训练,即先行股四头肌收缩,再将足跟抬高离床15cm左右,持续10s(数1,2,3……10),然后放下,使肌肉放松,这样算1次,每天练习3回,每回练30次,当肌肉有一定恢复后,给足部加一抵抗的负荷,做上述直腿抬高训练,重量可逐渐增加(1~3kg)以加强锻炼强度。
(3)支具治疗:髌骨支具有限制及稳定髌骨的作用,它用于急性患者,或在参加某项运动或活动较多时使用,长期配戴可使患者感到局部不适,并易导致股四头肌萎缩。
(4)药物治疗:非甾体消炎药可减轻髌股关节的骨性关节炎症状,有实验研究证明,关节液中有一定水平的水杨酸,可阻止关节软骨的纤维束改变,阻止软骨软化的发生,并建议长期服用阿司匹林治疗髌股关节病,但也有学者认为该药除减轻髌股关节骨关节炎症状外,其他治疗意义不大。
2.髌骨不稳定的手术治疗
如患者症状较重,经上述保守治疗效果不显,多项检查证明其症状与髌股关节结构异常或髌骨力线不正有关,可考虑选用手术治疗,治疗髌骨不稳定的手术方法很多,应根据患者的不同年龄,不稳定程度,不同的病理因素,选择不同的方法单独或联合应用,手术的核心目的是改善髌骨力线,恢复髌股关节正常的适合关系,重建伸膝装置。
(1)单纯髌骨倾斜或伴有外移:髂胫束及后外侧支持韧带挛缩牵拉使髌骨产生倾斜和外移,检查患者可发现其髌骨面向前外侧,或骑跨于外侧滑车,髌股关节切位X线像可见外侧髌股角开口向内,由于倾斜髌骨的外侧关节面压应力增大,加之膝关节运动时髌骨外侧关节面与外侧滑车的撞击,使外侧关节软骨受损,而压力减小的内侧,因失用,直接影响软骨细胞的正常代谢,导致软骨细胞营养障碍及发生细胞变性,释放的软骨溶解酶使软骨基质破坏,并诱发关节滑膜炎及关节渗出,使关节产生疼痛,故对髌骨倾斜或外移应早期积极治疗,以减少髌骨软骨变性的发生,手术治疗的方法有:
①外侧松解术:髌骨力线不正与外侧软组织挛缩或紧张常为其因果关系,当病变不严重不需要做较大手术时,单独髌股关节外侧软组织结构松解(包括外侧支持韧带和股外侧肌止点部松解)是最简单和最基本的手术。
该术式是从髌骨外侧做微弧形纵切口,远端沿髌韧带外侧向下至胫骨关节,近端至股骨外侧肌止点及股直肌腱连接处,充分松解,切开支持韧带及关节囊,但要保持关节滑膜的完整,术后2~3天可行关节主动练习,2~3周后恢复正常活动,在轻型病例,外侧松解术亦可在关节镜下操作,使术后创伤减小,以免术后遗留较大切口瘢痕;术后加压包扎1~2周,防止或减少关节血肿。
②外侧松解,内侧紧缩术:如上所述,在外侧广泛松解的同时,将内侧支持韧带及关节囊充分切开,向下至髌韧带,向上至股内侧肌止点与股中间肌交界处,将切开的关节囊及支持带两边重叠缩紧缝合,此亦为矫正髌骨力线不正的基本方法。
③股内侧肌前置术:将股内侧肌止点部稍做分离,将其止点切断并重建于髌骨前外侧,但通常的做法是在外侧松解,内侧紧缩的同时.行股内侧肌斜头前置术。
(2)单纯髌骨半脱位:大多数患者有一过性髌骨半脱位史,膝关节不稳定比疼痛更多见,髌骨被动外移度增大,髌骨轨迹试验及“恐惧征”常呈阳性,X线像显示适合角增大,对不正常的髌骨轨迹或反复发生的髌骨半脱位,如不及时进行处理,必定会导致髌股关节骨关节炎的发生,手术目的除增强髌骨的稳定性外,更主要是消除髌骨不稳定因素,如矫正膝外翻,使过大的Q角减小,抬高外侧滑车等,常用的手术方法有:
①Campbell法:在髌骨外侧松解的同时,自松解的内侧支持带及关节囊做一宽1cm以上的纽带,翻向近侧,将内侧切开的关节囊紧缩缝合后,使纽带远端自股四头肌肌腱止点上方的内侧穿至外侧,再将纽带远端自外侧反折缝回至内侧(图18),目的是改变股四头肌拉力的方向,恢复正常的髌股适合性。
②上崎法:在髌骨外侧松解,内侧紧缩的同时,将半腱肌自止点切断,向近侧游离,然后自髌骨内上方向外下方做隧道,将半腱肌腱断端自髌骨隧道由上向下穿出,断端反折缝回,同样,目的是改变及加强股四头肌的内侧拉力,恢复或改善髌股关节适合性(图19)。
③Backer法:在髌骨外侧松解,内侧紧缩的基础上,将半腱肌距止点10~15cm处的腱部切断,将髌骨自内下向外上做隧道,将半腱肌的远侧断端自髌骨远侧穿过隧道,将腱拉紧,使腱断端反折缝回髌骨边缘,以矫正髌骨力线,减小Q角。
④Roux-Goldthwait法:是通过髌骨远端力线的改变,减小Q角,增加髌骨稳定性,治疗髌骨半脱位及膝前痛,即将髌韧带外侧一半由止点切断,翻向内侧,将止点重新缝于内侧缝匠肌的止点鹅足部。
⑤Hauser法:是将髌韧带在胫骨结节的止点,连同其附着的骨皮质向内侧及远端移行,固定,对骨骺已闭合患者的髌骨脱位,半脱位或不稳定有满意的效果,但其术后晚期髌股关节骨性关节炎的发生率较高,可能与髌韧带止点过多地向远侧移位,髌股关节内压增高有关,故单纯Hauser法目前较少应用。
(3)髌股关节骨关节炎:成人的髌骨不稳定大多伴有髌骨软骨软化或髌股关节骨性关节炎,其手术目的除矫正髌骨力线不正外,应同时治疗骨性关节炎,常用的手术有:
①Maquet手术:即将髌韧带止点连同胫骨结节及部分胫骨嵴掀起,尽可能保持远侧胫骨嵴骨皮质的连续性,小心使胫骨结节抬高0.8~1cm,防止远侧皮质骨折断,在胫骨结节底面植骨,最后用螺钉固定,这样,由于髌韧带的前置,有效地降低了髌股关节病灶区域的接触压应力,使髌骨软骨软化或髌股关节骨关节炎症状得到缓解。
②胫骨结节内移,前置术:单纯的Maquet手术虽能减轻骨关节炎症状,但不能矫正髌骨力线,改善髌股关节的适合关系,因而更多学者在采用外侧松解,内侧紧缩术的同时,将胫骨结节内移并前置。
③人工髌股关节置换术:有学者主张对单纯重度髌股关节骨关节炎施行人工关节置换术,尽管其近期手术效果尚可,但远期随诊发现的问题较多,往往需要再次手术,与单纯髌骨置换不同的是,如人工髌股关节置换术失败,可采取的补救措施较少,只能行全膝关节置换术,因此人工髌股关节置换术不适合年轻患者,而在老年患者,全膝关节置换术的效果远比髌股关节置换术或髌骨置换术,髌骨切除术效果为佳。
髌骨不稳定中医治疗
当前疾病暂无相关疗法。
食疗保健
饮食清淡富于营养,注意膳食平衡。忌辛辣刺激食物。以免造成病情反复的情况,比如说,海鲜、鸡肉、狗肉等。与此同时,也不要进食刺激性的食物。多吃新鲜的蔬菜和水果。新鲜的蔬菜和水果含有大量人体所需的营养成分。多吃提高免疫力的食物:术后患者体质较差、免疫较低,所以,应多食用可提高免疫力的食物,如山药、乌龟、香菇、猕猴桃、无花果、苹果、沙丁鱼、蜂蜜、牛奶、猪肝等等,以提高机体抗病能力。
预防工作从生活中的细节开始吧。
髌股关节X线检查是诊断髌骨不稳定的常用手段,通常包括膝关节正位,侧位及髌股关节轴位像,后者在髌股关节疾病的诊断中更有意义。
1.正位:患者仰卧位,双足靠拢,足尖向上,使股四头肌完全放松,摄前后位片,观察:
(1)髌骨位置:正常髌骨中心点应位于下肢轴线上或稍内侧。
(2)髌骨高度:正常髌骨下极刚好位于两侧股骨髁最低点连线之上,其下极在该连线近侧,距离大于20mm者为高位髌骨。
(3)髌骨及髁的外形:发育不良或畸形。
2.侧位:可以显示有无髌骨软骨下骨质硬化和骨关节病的征象,常用于判断有无高位髌骨,髌骨高度的测量,不同学者采用的计测方法不尽相同。
(1)Blumensaat法:患者膝关节屈曲30°时,髁间窝顶部在侧位像所显示的三角形硬化线投影称Ludloff三角,在其底边向前做延长线,正常髌骨下极应与该线相交,若髌骨下极位于该线近侧超过5mm,即为高位髌骨(图4)。
(2)Labelle和Laurin法:患者屈膝90°,摄侧位像,沿股骨皮质前缘向远端引线,正常97%的髌骨上极通过此线,高于此线为高位髌骨,相反,低于此线为低位髌骨(图5)。
(3)Insall和Salvati法(比值法):摄屈膝30°位侧位像,测量髌腱长度(Lt),即自髌骨下极至胫骨结节顶点上缘,再测量髌骨最长对角线的长度(Lp),两者之比(Lt/Lp),正常值为0.8~1.2,大于1.2为高位髌骨,小于0.8为低位髌骨(图6)。
(4)Blackburne-Peel法:摄膝屈30°侧位像,测髌骨关节面下缘至胫骨平台的垂直距离(A),再测髌骨关节面的长度(B),正常A/B比值为0.8,大于1.0为高位髌骨(图7)。
(5)小儿髌骨高位测定法(中点法):在侧位X线片中找出股骨下端骺线的中点(F),胫骨上端骺线的中点(T)及髌骨长轴对角线的中点(P),正常膝关节屈曲50°~150°时PT与FT的比值为0.9~1.1,比值大于1.2时为髌骨高位,小于0.8时为低位(图8)。
3.轴位(髌股关节切位):轴位X线检查髌股关节稳定性的诊断中更具有重要意义,不仅可用以了解髌股关系是否适合,也可用于判明髌骨外侧面骨小梁方向改变,以及有无外侧过度压力综合征(excessive lateral-pressure)。
自1921年Settegast提出采用轴位检测髌股关节之后,相继出现了许多改良的检查方法和技术,但由于不同学者采用了不同的屈膝角度,因而其测量值亦不尽相同,作者采用的方法是,令患者仰卧,用特制的体位架保持和固定膝关节于屈曲30°位,使股四头肌放松,将X线球管置于髌股关节远侧,使发出的射线光束平行于髌骨长轴;将胶片盒置于髌股关节近侧,使胶片和X光束及髌骨面呈90°角(图9),检测项目及方法如下:
(1)沟角:在髌股关节切位X线片上,自股骨髁间沟的最低点分别向内,外髁的最高点画两条直线,其夹角称沟角或称滑车面角(sulcus angle,SA),沟角的大小代表股骨髁间沟的深浅以及滑车的发育情况(图10A)。
(2)适合角:沟角的角分线和沟角顶与髌骨下极连线形成的夹角称适合角(congruence angle,CA),该角位于角分线内侧为负角,位于外侧为正角,该角代表髌骨与股骨的相对位置关系,通常髌骨下极位于角分线内侧,即适合角正常为负角(图10B)。
(3)外侧髌股角:股骨内,外髁最高点连线与髌骨外侧关节面切线的夹角为外侧髌股角,正常该角开口向外,若开口向内或两线平行,则表示髌骨有外侧倾斜(图11)。
(4)髌骨倾斜角:为股骨内,外髁最高点连线与髌骨切位的最大横径延长线形成的夹角,此角增大,表示髌骨的倾斜度增大(图12)。
(5)髌骨外移度:经股骨内髁最高点做股骨内,外髁最高点连线的垂直线,该垂线与髌骨内缘的距离为髌骨外移度,髌骨内缘靠近垂线,位于垂线上或越过垂线为正常,远离垂线表示髌骨有外移(图13)。
(6)深度指数(depth index):髌骨横径长度与髌骨下极至横径轴线的垂直距离比为髌骨深度;股骨内,外髁最高点连线的长度与由滑车沟最低点至连线的垂直距离比为滑车深度(图14),根据Ficat的测量,髌骨的深度指数正常为3.6~4.2,滑车深度指数为5.3±1.2。
根据作者对80例(男35例,女45例)正常髌股关节(所有被测试者无膝痛史,无阳性体征,年龄为18~40岁)测量的结果:沟角为138°±6°(x±s),适合角为-8°±9°(x±s);外侧髌股角为7.8°±3.1°(x±s);髌骨倾斜角为11°±2.5°(x±s),92%的髌骨内缘位于垂线内或垂线上,8%位于垂线外侧,但距离不超过2mm。
髌股关节X线测量的目的在于确定髌股关节中髌骨与股骨的相对位置关系,根据不同改变对不同疾病作出判断,这些改变包括:髌骨的偏移(髌骨外移度);髌骨倾斜(外侧髌股角,髌骨倾斜角),髌骨,股骨髁间沟的解剖改变及发育情况(沟角,适合角,深度指数),这些指标不同程度地反映了髌股关节的稳定性,作者根据对正常髌股关节的测量认为:适合角测量标记清楚,它除可反映髌骨偏移外,同时可反映滑车沟深浅及沟角对髌骨的适合性;另外,外侧髌股角重复性更好,故在诊断不稳定髌骨中,适合角及外侧髌股角更为实用。
4.髌骨不稳定的关节造影:通过膝关节双重造影不仅能观察髌骨软骨的改变,还可对比检查髌骨两侧支持韧带以及诊断滑膜皱襞综合征,除外关节其他病变造影和CT检查,对不稳定髌骨的诊断常需要与其他检查方法联合才更为准确。
5.髌骨不稳定的关节镜检查:此为一种侵入性检查方法,检查者可在镜下直接观察髌骨与股骨的位置关系,运动轨迹,以及髌骨与股骨关节软骨损伤的范围,程度和部位,有助于选择适当的手术方式,预测手术成功的可能性,更重要的是判明有无合并其他关节内紊乱病变,如半月板撕裂,滑膜皱襞,滑膜炎,剥脱性软骨炎,游离体等,在明确病变的同时也可做相应的处理。
Jackson根据关节镜下关节软骨改变的程度,将其分为3型:
Ⅰ型:髌骨软骨面有局限性软化灶。
Ⅱ型:髌骨软骨面有龟裂和侵蚀破坏,而股骨髁关节面正常。
Ⅲ型:除Ⅱ型变化外,股骨髁关节面也有破坏改变。
6.髌骨不稳定的CT或MRI检查:计算机断层扫描和磁共振成像技术的应用,使髌股关节不稳定的诊断更加准确,避免了普通X线影像的重叠和失真,因髌股关节在0°~20°位(伸直位)时,髌骨大部分处在髁间沟最浅的滑车上凹,而此位置股四头肌及内,外侧支持韧带放松,髌股关节处于相对不稳定状态,故在膝关节屈曲20°以内的位置拍摄髌股关节切位相,诊断髌骨不稳定的阳性率最高,但实际上,膝关节屈曲20°位摄髌股关节切位相存在投照技术困难,影像常显示不清,难于测量,而用CT或MRI技术,在膝关节伸直位,使四头肌放松,对髌骨关节中部做横断面扫描,图像清晰,重复性好,便于测量与计算,是髌骨不稳定有力的诊断手段。
并发症为髌骨脱位。其次本病症状早期常不严重,休息或服一般止痛药即可缓解,病变在“隐蔽状态”下不断发展,直至发展为髌股关节炎,严重者膝关节伸屈活动受限,不能单腿站立。晚期已形成髌股骨关节炎时,病变区软骨及软骨下骨已有明显破坏,软骨已无再生修复能力。另外本病还容易合并半月板损伤和创伤性关节炎等。