大肠埃希杆菌(Escherichia co1i,又称大肠杆菌)肺炎近年来明显增加,是引起社区获得性革兰阴性杆菌肺炎的仅次于肺炎克雷白杆菌的第二位常见病原菌,占革兰阴性杆菌肺炎的12%~45%,占全部肺炎病原的2.0%~3.3%,它是医院内获得性肺炎的主要病原菌之一,其发病率为4.2~9.0/1万,占革兰阴性杆菌肺炎的9.0%~15.0%,20世纪60年代该病的病死率高达60%,80年代后明显下降,有报道为29%,主要发生于老年衰弱患者,原有各种慢性基础疾病、危重病患者,气管插管、长期使用皮质激素及其他免疫抑制剂治疗者,长期使用抗生素而致菌群失调者,以及各种免疫球蛋白缺陷患者等,为本病的易感人群。
大肠埃希杆菌肺炎的临床表现与一般急性肺炎相似,可表现为寒战,发热,咳嗽,咳痰,胸痛,发绀及呼吸困难等,痰常为黏稠或脓性,可有腥臭味,部分病例伴胃肠道症状如恶心,呕吐,腹痛,腹泻,严重病例可有嗜睡等意识障碍和末梢循环障碍,肺部体征可有双侧肺下区呼吸音减低并有湿啰音,肺部实变体征少见,40%患者可伴发脓胸并可见相应体征,多发生在病变严重的一侧。
大肠埃希杆菌于1885年德国科学家Es-cherich发现,属肠杆菌科,埃希杆菌属,革兰染色阴性,兼性厌氧,菌体大小为(1.0~1.5)μm×(2.0~6.0)μm,无荚膜,多数菌株有鞭毛,4~6根,为周鞭毛,不生芽孢,可分解葡萄糖和其他糖类,使其发酵产酸和产气,硝酸盐还原试验阳性,氧化酶阴性,产生吲哚,不利用枸橼酸,营养要求低,在普通培养基上生长良好,最适生长温度为37℃,在42~44℃仍能生长,该菌为肠道正常菌群,人和动物粪便中大量存在,广泛分布于自然界,含质粒编码抗生素抗性,大肠毒素,肠毒素,菌毛等,表面有O,H,K抗原,目前已发现药物和其他菌群的抑制,自20世纪80年代后大肠埃希杆菌产超广谱β-内酰胺酶(ESBLs)的比例迅速增加,国外报道ESBLs的产生率2.2%~28%,国内为5%~32.4%。
机体免疫防御功能下降(30%):大肠埃希杆菌为条件致病菌,发病原因为机体免疫防御功能下降,吸入口咽部定植菌或由腹部脏器如胃肠道和泌尿生殖道感染,通过血行传播等,主要发生于老年衰弱患者,原有各种慢性基础疾病,危重病患者,气管插管,长期使用皮质激素及其他免疫抑制药治疗者,长期使用抗生素而致菌群失调者,以及各种免疫球蛋白缺陷患者等,为本病的易感人群,在教学医院等综合性医院中,病人粪,尿和口咽部分泌物等标本中携带的含多重耐药基因的大肠埃希杆菌的传播,给治疗带来困难。
病理(25%):大肠埃希杆菌肺炎的病理与其他革兰阴性菌肺炎相似,主要呈现肺下叶的支气管肺炎改变,以两侧病变多见,病程6天以上者常有肺小脓肿,胸腔积液甚至脓胸改变,炎症累及气管-支气管黏膜较少,可能因为多数大肠埃希杆菌肺炎为血源性途径所致,肺泡内有浆液和中等量的单核细胞填充,病程早期红细胞渗出多见,后期可见中性粒细胞,巨噬细胞,可有肺泡壁增厚,可见坏死病变,部分病例可伴有大肠埃希杆菌引起的胆囊炎,肾盂肾炎或脑膜炎等病变。
诊断:可引起肺炎的革兰阴性杆菌种类繁多,临床表现相似,辅助检查缺乏特异性,故诊断大肠埃希杆菌肺炎须临床结合病原学,有肺炎的症状表现,原有慢性疾病,长期使用抗生素或使用免疫抑制剂病史,伴有消化道症状,甚至精神症状,病情进展快且可并发脓胸,应考虑本病,痰涂片检查可区分病原体是否为革兰阴性杆菌,痰培养阳性应排除口咽部定植菌的污染,故首先应采取合格的痰标本,即痰涂片白细胞和上皮细胞比例大于2.5为合格痰,合格痰培养两次以上分离到大肠埃希杆菌且为优势菌,或定量培养分离菌浓度≥10CFU/ml,或采用TTA,PSB,BAL,LA等防污染下呼吸道标本采样技术采集到的标本分离到大肠埃希杆菌可确诊本病,如胸液和血标本培养出大肠埃希杆菌也可确立诊断,条件允许时可使用DNA探针或PCR方法,若肺炎继发尿路感染,且尿路和痰培养大肠埃希杆菌均阳性时,则也有诊断价值。
鉴别诊断:本病与其他细菌肺炎的鉴别诊断主要依靠病原学的确立,有时单靠临床表现鉴别较困难。
大肠埃希杆菌肺炎西医治疗
大肠埃希杆菌肺炎的治疗的基本原则是积极处理基础疾病的同时选用合适的抗生素,同时及时处理并发症。
一、一般治疗
止咳、祛痰、止痛、止血,适量补充液体。维持水、电解质和酸碱平衡。注意保暖,保证休息,进食足够营养和易消化的食物。缺氧时给予氧疗。积极处理原发病和基础疾病。
二、抗感染治疗
可根据病情轻重不同,选用不同药物和制订治疗方案。同时,不同地区的社会经济情况、治疗条件、病原体、抗生素供应和耐药情况等不完全相同,故应根据具体情况选用适当药物,合理用药。临床上可分为经验治疗和根据药物敏感试验针对性治疗。
1、β-内酰胺类:头孢菌素或广谱青霉素联合氨基糖苷类抗生素是治疗大肠埃希杆菌肺炎的常用治疗方案。头孢菌素国内曾以第一代的头孢唑林、头孢拉定及第二代的头孢呋辛应用较多,但近年来耐药比例迅速增加。第三代头孢菌素如头孢噻肟(2~12g/d)、头孢哌酮(2~8g/d)、头孢他啶(2~6g/d)等,作为经验性治疗对重症感染、难治性感染等颇有价值。可单用或与其他药物合用。青霉素中的氨苄西林临床应用较早,但目前大肠埃希杆菌对此药耐药率很高,治疗效果不理想。新一代的广谱青霉素如哌拉西林以及与酶抑制剂的混合的复合制剂如氨苄西林 舒巴坦钠(6~12g/d)、哌拉西林/三唑巴坦钠(哌拉西林/他唑巴坦)(13.5g/d)等对大肠埃希杆菌及其他革兰阴性杆菌有较好的杀菌作用,值得临床应用。对院内获得性难治性感染亦可采用亚胺培南(1.5~4g/d)及氨曲南(1.5~6g/d)。
2、氨基糖苷类:庆大霉素[3~5mg/(kg·d)]、妥布霉素[3~5mg/(kg·d)]、阿米卡星[15mg/(kg·d)]及奈替米星[4~6mg/(kg·d)]等均可用于大肠埃希杆菌肺炎的治疗,尤其是后两者,临床耐药率较低且毒副作用较少,经验用药时可作首选联合用药之一,主张每天1次用药,老年人减量。
3、喹诺酮类:环丙沙星(0.2~0.4g/d)、氧氟沙星(0.2~0.4g/d)、左氧氟沙星(0.2~0.4g/d)、司氟沙星(司帕沙星)(0.2g/d)等对大肠埃希杆菌有强大的抗菌作用,对医院内获得性或耐药菌引起的大肠埃希杆菌肺炎也是比较理想的选用药物,但近年来耐药比例有所增加。在给予抗生素治疗前尽早取得合格的标本进行病原学培养,培养出大肠埃希杆菌后应及时行体外药物敏感试验,如有可能应尽可能行β-内酰胺酶及超广谱β-内酰胺酶(ESBIs)的检测,根据药敏结果选用敏感抗生素,但应注意对ESBIs阳性的大肠埃希杆菌,由于存在接种物效即使体外药物敏感试验对某些β-内酰胺类抗生素敏感,但在体内应用时并不能取得预期的疗效,根据NCCLS1997年标准,只要确认为产ESBLs菌,则应认为其在临床上对所有头孢菌素类和氨曲南耐药,应尽量避免单用此类抗生素治疗。而且往往同时对氨基糖苷类抗生素及喹诺酮类抗生素同时耐药,此时可据药敏选用亚胺培南或含β-内酰胺酶抑制剂的第三代头孢菌素、头霉烯类、阿米卡星及氟喹诺酮类抗生素治疗。必要时联合用药,抗生素的应用疗程为10~14天。
对发生肺脓肿、胸腔积液或脓胸的患者应加大抗生素的剂量和疗程,脓胸形成者应进行引流,抗生素胸腔内注射,防胸膜增厚及粘连。并发休克、心肺功能不全者,应给予相应处理,必要时给予机械通气治疗等,并加强护理,有条件者可住入呼吸监护病房。
预后
大肠埃希杆菌肺炎占肺炎病原的2%~3.3%。医院内大肠埃希杆菌肺炎肺炎发病率占革兰氏阴性杆菌肺炎9.0%~15.0%。近年来大肠埃希杆菌肺炎发病率和病死率已明显下降。
大肠埃希杆菌肺炎中医治疗
当前疾病暂无相关疗法。
(以上提供资料及其内容仅供参考,详细需要咨询医生。)
多以清淡食物为主,注意饮食规律。
除了应提高患者的抵抗力外,在医院环境中,对病人应适当的隔离,病人的粪便应消毒,并加强院内厕所,水龙头,水杯等的消毒和管理,对医护人员应严格无菌观念,使用植入性器械都应严格操作原则。
外周血白细胞和中性粒细胞增多,核型左移,痰,胸腔积液,血液甚至尿等多种标本可培养分离出大肠埃希杆菌,胸液检查可为浆液渗出性或脓性。
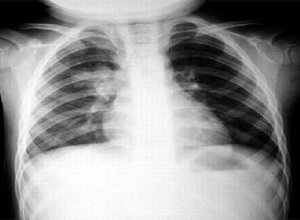
普通透视检查X线表现为多叶弥漫性斑片状浸润阴影,以两下肺为主,偶有实变征象,常可发现中等大小的脓腔形成和胸腔积液,脓胸也多见。
主要的并发症有:肺脓肿,胸腔积液或脓胸,休克,心肺功能不全等。