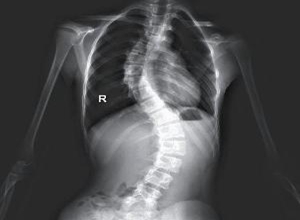
生长发育期间原因不清楚的脊柱侧凸称为特发性脊柱侧凸,根据年龄特点一般将特发性脊柱侧凸分为三种类型:幼儿型(0~3岁);少年型(4~9岁);青春型(10~16岁)。按脊柱侧凸顶椎所在的解剖位置又分为:①颈弯:顶椎在C1~C6之间。②颈胸弯:顶椎在C7~T1之间,③胸弯:顶椎在T2~T11之间。④胸腰弯:顶椎在T12~L1之间。⑤腰弯:顶椎在L2~L4之间,⑥腰骶弯:顶椎在L5或S1。
多数为姿势性,好发于6-7岁的女孩,男孩较少。早期畸形不明显,亦无脊柱结构变化,易于矫正,然而往往易被忽视。10岁以后,椎体第2骨骺发育迅速,1-2年侧凸明显,凸侧肩高,凹侧肩低,易被识别就诊。严重者可继发胸廓畸形,胸腔容积缩小,引起气短、心悸,消化不良、食欲不振等内脏功能障碍。脊柱侧凸长期得不到有效的治疗,可出现脊髓神经牵拉或压迫的症状。
1.婴儿型特发性脊柱侧凸
婴儿型特发性脊柱侧凸(infantile idiopathic scoliosis)是在3岁内发现的一种结构性脊柱畸形,在欧洲,此型相对常见,而在美国,此型在特发性脊柱侧凸患者中不到1%,婴儿型特发性脊柱侧凸的早期诊断十分重要,家长及儿科医生对此应严密观察,因为早期的治疗会影响预后,所以应尽早治疗。
特点:1954年,James首先将婴儿型脊柱侧凸作为一个独特的整体来认识,发现其自然病程存在两种情况,并据此分为两型:自限型和进展型,大量研究证实,婴儿型特发性脊柱侧凸的特点如下:
(1)一般男婴多见,通常侧弯凸向左侧。
(2)侧弯一般位于胸段和胸腰段。
(3)多数侧弯在出生后6个月内进展。
(4)自限性婴儿型特发性脊柱侧凸占所有婴儿型特发性脊柱侧凸的85%。
(5)双胸弯易进展并发展为严重畸形,右侧胸弯的女性患者通常也预后不良,并且常常伴发畸形(扁头畸形,蝙蝠耳畸形,先天性斜颈以及进行性髋关节发育不良等)。
2.少儿型特发性脊柱侧凸
少儿型特发性脊柱侧凸(juvenile idiopathic scoliosis)是4~10岁之间发现的脊柱侧凸畸形,它占特发性脊柱侧凸的12%~21%,病因不明。
特点:相对于婴儿型和青少年型特发性脊柱侧凸而言,少儿型特发性脊柱侧凸的特点是在脊柱生长相对静止期进展,学者们对它的侧凸类型及自然史所知甚少,仅仅通过发现畸形的年龄而不是通过症状,体征等来诊断,因而如何诊断少儿型特发性脊柱侧凸已成为讨论焦点,被诊断为少儿型的患者很可能是晚期发病的婴儿型特发性脊柱侧凸或早期发病的青少年型特发性脊柱侧凸被人为地以年龄诊断为少儿型。
少儿型多见于女孩,女与男比例大约为2~4∶1,3~6岁儿童中,女与男比例大约为1∶1;而在6~10岁年龄段中,女与男大约为8∶1,这一数值与青少年型特发性脊柱侧凸基本相同。
少儿型脊柱侧凸的类型多为右侧胸弯和双主弯,右侧胸弯占青少年型IS的2/3,双主弯约占20%,胸腰段侧凸占15%,左胸弯在少年型中不常见,如出现这一种侧凸,常提示存在椎管内病变,应对其进行全面的神经系统检查。
青少年型的自然史相对较佳,但少儿型则更具侵害性,它可以进展为严重畸形,损害肺功能,大约70%的少年型特发性脊柱侧凸的弯曲进行性加重,需要给予一定形式的治疗,由于少年期的脊柱仍存在生长潜能,因此在理论上侧凸必然进展,然而Mannherz等的研究则发现左胸弯或左腰弯最有可能自行消退,这也说明,某些少儿型脊柱侧凸也可以自行消退或进展缓慢,但是相对于婴儿型而言,其自行消退的比率不高。
3.青少年型特发性脊柱侧凸
特发性脊柱侧凸相对较常见,10~16岁年龄组的青少年大约有2%~4%的发病率,多数侧弯的度数较小,在20°左右的脊柱侧凸患者中,男女比例基本相等;而在大于20°的脊柱侧凸人群中,女∶男超过5∶1,女性脊柱侧凸患者病情较严重这一事实提示:女性脊柱侧凸可能更易进展,她们比男孩更需要治疗。
绝大多数青少年型特发性脊柱侧凸(adolescent idiopathic scoliosi,AIS)患者可以正常生活,在一定情况,AIS侧弯的进展常伴有肺功能下降和后背痛,胸弯如果大于100°,用力肺活量(forced vital capacity)通常下降到预期值的70%~80%,肺功能下降通常继发于限制性肺疾患,如果严重脊柱侧凸损害肺功能,那么患者早期有可能死于肺源性心脏病,一些学者统计,严重脊柱侧凸患者的死亡率是一般人群的2倍,吸烟患者的死亡危险性增高,中度脊柱侧凸(40°~50°)者的间歇性后背痛的发生率与一般人群大致相同,重度腰椎侧凸者的发生率高,而且顶椎明显偏移时的发生率更高。
发病原因:
病因尚未明确。1979年Herman证明特发性脊柱侧凸患者有迷路功能损伤。1984年Yamada也对特发性脊柱侧凸患者进行平衡功能测试,结果有79%显示有明显的平衡功能障碍。Wyatt也发现侧凸患者有明显震动不平衡,提出侧凸患者的后柱通路中有中枢性紊乱。
发病机制:
特发性脊柱侧凸的病理改变主要包括以下内容:
1.椎体,棘突,椎板及小关节的改变 侧凸凹侧椎体楔形变,并出现旋转,主侧弯的椎体和棘突向凹侧旋转,凹侧椎弓根变短,变窄,椎板略小于凸侧,棘突向凹侧倾斜,使凹侧椎管变窄,在凹侧,小关节增厚并硬化而形成骨赘。
2.肋骨的改变 椎体旋转导致凸侧肋骨移向背侧,使后背部突出,形成隆凸(hump),严重者称为“剃刀背”(razor-back),凸侧肋骨互相分开,间隙增宽,凹侧肋骨互相挤在一起,并向前突出,导致胸廓不对称。
3.椎间盘,肌肉及韧带的改变 凹侧椎间隙变窄,凸侧增宽,凹侧的小肌肉可见轻度挛缩。
4.内脏的改变 严重胸廓畸形使肺脏受压变形,由于肺泡萎缩,肺的膨胀受限,肺内张力过度,引起循环系统梗阻,严重者可引起肺源性心脏病。
脊柱侧凸的早期诊断,早期治疗至关重要,因此,需健全中,小学生的普查工作,做到预防为主。
1.脊柱侧凸的病史 详细询问与脊柱畸形有关的一切情况,如患者的健康状况,年龄及性成熟等,还需注意既往史,手术史和外伤史,应了解脊柱畸形的幼儿母亲妊娠期的健康状况,妊娠头3个月内有无服药史,怀孕,分娩过程中有无并发症等,家族史应注意其他人员脊柱畸形的情况,神经肌肉型的脊柱侧凸中,家族史尤为重要。
2.脊柱侧凸的体检 注意3个重要方面:畸形,病因及并发症。
充分暴露,仅穿短裤及后面开口的宽松外衣,注意皮肤的色素改变,有无咖啡斑及皮下组织肿物,背部有无毛发过长及囊性物,注意乳房发育情况,胸廓是否对称,有无漏斗胸,鸡胸,肋骨隆起及手术瘢痕,检查者应从前方,侧方和背面去仔细观察。
检查者首先要对早期轻型脊柱侧凸的征象有所认 识,从患者背面观察:
(1)两肩不等高。
(2)肩胛一高一低。
(3)一侧腰部皱褶皮纹。
(4)腰前屈时两侧背部不对称,即剃刀背征。
(5)脊柱偏离中线。
虽然脊柱侧凸是脊柱的侧方弯曲,但是侧弯通常伴有旋转,并产生典型的椎旁肋骨隆起畸形(paravertebral rib hump),躯干的旋转,顶椎肋骨和凸侧椎旁肌的隆起是脊柱侧凸的可见畸形,Adam前屈试验常用于筛查脊柱侧凸的椎旁畸形,方法如下:患者面向检查者,嘱患者向前弯曲直至躯干与水平面平行,观察背部是否对称,一侧隆起说明肋骨及椎体旋转畸形,需要有一定经验才能确定明显的椎旁旋转度,Bunnell曾设计脊柱侧凸测量尺来提高其准确度,将测量尺放在脊柱侧凸顶椎棘突上,可以测出躯干旋转角度(angle of trunk rotation,ATR),躯干旋转角度的大小与脊柱侧凸的严重程度相关,许多脊柱外科医生建议,如果ATR大于5°,则认为存在躯干旋转,同时,还需测定两侧季肋角与髂骨间的距离,还可从颈7棘突放铅锤线,然后测量臀沟至垂线的距离以表明畸形的程度。
然后,检查脊柱屈曲,过伸及侧方弯曲的活动范围,检查各个关节的可屈性,如腕及拇指的接近,手指过伸,膝,肘关节的反屈等。
最后应仔细进行神经系统检查,尤其是双下肢,应确认神经系统是否存在损害,如果患者存在明显的肌肉无力,就必须寻找是否存在潜在的神经系统畸形,并不是所有神经系统损害的患者的体征都十分明显,可能只是轻微的体征,例如腹壁反射不对称,轻微阵挛或广泛的肌无力,但是,这些体征提示应详细检查神经系统,作者建议行MRI扫描全脊髓,随着MRI等检查的应用和普及,作者已经能诊断出以前难以发现的中枢神经系统畸形,如脊髓积水(hydromyelia)和脊髓拴系(tethered cord),脊髓积水多为左侧弯,因此建议对所有左侧弯的脊柱侧凸患者行MRI检查,对于每一名患者都应考虑到其存在中枢神经系统疾患的可能性。
对怀疑有黏多糖病者应注意其角膜,对马方综合征患者应注意其上腭。
患者的身高,体重,双臂间距以及双下肢长度,感觉均需记录在案。
婴儿型特发性脊柱侧凸:婴儿型侧凸需与先天性脊柱侧凸,神经肌肉型脊柱侧凸及继发于椎管内病变的侧凸相鉴别,因此必须进行详细的体格检查,并且记录下是否存在斜头畸形和四肢畸形。
首诊时应摄脊柱全长正,侧位X线片,初步评价Cobb角和肋椎角差(rib-vertebral angle difference,RVAD),同时除外先天性椎体畸形,在婴儿能站立之前,可采用卧位脊柱全长正位像检查,以发现颈椎是否存在融合及不稳定,以及腰骶部和髋部是否存在先天畸形和髋关节发育不良。
绝大多数诊断为侧凸的婴儿都会有细微的神经系统症状,这些症状能提示我们进一步检查,例如,诊断Chiari畸形的惟一线索可能是腹壁反射的缺失,事实上,真正的特发性婴儿型侧凸很少见,由于神经系统畸形发生率较高以及治疗的需要,即使这一年龄段的患者的神经系统体格检查正常,也应常规进行全脊柱MRI检查,对于需要积极治疗的所有婴儿应行脑及脊髓的MRI检查,Gupta等和Lewonowski等发现神经系统体检正常的侧凸患者在MRI检查中发现部分人有神经系统畸形。
少儿型特发性脊柱侧凸:Mehta和Morel将少儿型特发性脊柱侧凸分为以下几类:①晚发消退型婴儿型,②良性进展型婴儿型,③症状性脊柱侧凸,④脊髓空洞性脊柱侧凸,⑤早期发现的青少年型。
在明确诊断前,必须查清侧凸的原因,应仔细检查神经系统,有时腹壁反射消失是诊断Chiari畸形的惟一线索,虽然少儿型IS患者多数神经系统检查正常,但是由于其椎管内病变相对高发,因此,一些学者建议对所有的少儿型脊柱侧凸患者常规进行MRI检查,Gupta的研究发现,无症状的少儿型特发性脊柱侧凸患者的神经轴畸形的发生率在18%~20%,在这一年龄段,脊柱侧凸可能是潜在的神经轴畸形的最初体征之一。
连续的Cobb角测量可以确定侧凸是否进展,与少儿型IS侧凸进展有关的因素还有主弯顶椎RVAD的增加,胸后凸小于20°以及男孩的脊柱左侧凸,Kahanovitz等认为,侧凸发现时的Cobb角大于45°是侧凸加重的一个危险因素,连续测量RVAD有助于预测支具治疗的远期疗效。
3.脊柱侧凸的X线检查
(1)直立位全脊柱正,侧位像:直立位全脊柱正,侧位像是诊断的最基本手段,X线影像需包括整个脊柱,照X线片时必须强调直立位,不能卧位,若患者不能直立,宜用坐位,这样才能反映脊柱侧凸的真实情况。
(2)脊柱弯曲像:脊柱弯曲(bending)像包括仰卧位和卧位弯曲像等,目前以仰卧位弯曲像应用最多,主要用于:
①评价腰弯的椎间隙的活动度。
②确定下固定椎。
③预测脊柱的柔韧度。
但是,仰卧位弯曲像预测脊柱柔韧度的效果较差,原因在于:脊柱侧凸矫形手术在全身麻醉下进行,术中使用肌肉松弛药,消除了肌肉收缩的对抗矫形的作用;后路矫形手术过程中,需剥离两侧的椎旁肌,在一定程度上起到了一种间接的脊柱松解的作用;bending像需要患者的主动配合,其影响因素较多,患者的年龄,文化程度等都可能影响这种检查的效果,尤其对于存在有精神疾患或神经肌肉系统疾患的患者,其可信度不高。
(3)悬吊牵引像:
①悬吊牵引(traction)像的作用:
A.可以提供脊柱侧凸牵引复位的全貌。
B.适用于神经肌肉功能有损害的患者。
C.适用于评价躯干偏移和上胸弯。
D.可以估计下固定椎水平。
②注意事项:在检查前,应仔细询问每一个患者是否合并有颈椎疾患。
③禁忌证:对老年人或骨质疏松患者反映其柔软性。
(4)支点弯曲像:
支点弯曲像(fulcrum bending radiograph)是使患者侧卧在塑料圆筒上,圆筒置于胸弯顶椎对应的肋骨上,操作要求为:
①完全侧位。
②选择合适尺寸的圆筒(圆筒直径分别为14cm,17cm,21cm),使肩部离开床面。
支点弯曲像的特点:易于操作,弯曲力量为被动力量,重复性好,能真实反映侧弯的僵硬程度,预测侧弯的矫正度数,也可以用于确定某些病例是否需要前路松解术;支点弯曲像对僵硬的侧弯患者更为有效。
(5)斜位像:用于检查脊柱融合的情况,腰骶部斜位像用于脊柱滑脱,峡部裂患者。
(6)Ferguson像:Ferguson像用于检查腰骶关节连接处,为了消除腰前凸,男性球管向头侧倾斜30°,女性倾斜35°这样可得出真正的正位腰骶关节像。
(7)Stagnara像:Stagnara像用于严重脊柱侧凸患者(大于100°),尤其是伴有后凸,椎体旋转者,普通X线像很难看清肋骨,横突及椎体的畸形情况,需要摄去旋转像以得到真正的前后位像,透视下旋转患者,出现最大弯度时拍片,片匣平行于肋骨隆起内侧面,球管与片匣垂直。
(8)断层像:断层像用于检查病变不清的先天性畸形,植骨块融合情况以及某些特殊病变如骨样骨瘤等。
(9)切位像:患者向前弯曲,球管与背部成切线,主要用于检查肋骨。
(10)脊髓造影:非常规应用,指征是先天性脊柱侧凸或脊髓受压,脊髓肿物,硬膜囊内疑有病变,X线像见椎弓根距离增宽,椎管闭合不全,脊髓纵裂,脊髓空洞症,以及计划切除半椎体或拟做半椎体楔形切除时,以了解脊髓受压情况。
(11)CT和MRI检查:对合并有脊髓病变的患者很有帮助,如脊髓纵裂,脊髓空洞症等,了解骨嵴的平面和范围对手术矫形,切除骨嵴及预防截瘫非常重要,但价格昂贵,不宜做常规检查。
4.脊柱侧凸的X线测量
(1)X线片的阅片要点:
①端椎:脊柱侧凸的弯曲中最头端和尾端的椎体。
②顶椎:弯曲中畸形最严重,偏离垂线最远的椎体。
③主侧弯(原发侧弯):是最早出现的弯曲,也是最大的结构性弯曲,柔软性和可矫正性差。
④次侧弯(代偿性侧弯或继发性侧弯):是最小的弯曲,弹性较主侧弯好,可以是结构性的也可以是非结构性的,位于主侧弯上方或下方,作用是维持身体的正常力线,椎体通常无旋转,当有3个弯曲时,中间的弯曲常是主侧弯,有4个弯曲时,中间两个为双主侧弯。
(2)脊柱侧凸弯度测量:
①Cobb法:最常用,头侧端椎上缘的垂线与尾侧端椎下缘垂线的交角即为Cobb角,若端椎上,下缘不清,可取其椎弓根上,下缘的连线,然后取其垂线的交角即为Cobb角。
②Ferguson法:很少用,有时用于测量轻度侧弯,找出端椎及顶椎椎体的中点,然后从顶椎中点到上,下端椎中点分别画两条线,其交角即为侧弯角。
(3)脊柱侧凸旋转度的测定:通常采用Nash-Moe法:根据正位X线片上椎弓根的位置,将其分为5度。
Ⅰ度:椎弓根对称。
Ⅱ度:凸侧椎弓根移向中线,但未超过第1格,凹侧椎弓根变小。
Ⅲ度:凸侧椎弓根已移至第2格,凹侧椎弓根消失。
Ⅳ度:凸侧椎弓根移至中央,凹侧椎弓根消失。
Ⅴ度:凸侧椎弓根越过中线,靠近凹侧。
X线评估参数:摄片后标记顶椎,上端椎下端椎,顶椎偏距,骶骨中心垂线(CSVL)等。
5.脊柱侧凸成熟度的鉴定 成熟度的评价在脊柱侧凸的治疗中尤为重要,必须根据生理年龄,实际年龄及骨龄来全面评估,主要包括以下几方面:
(1)第二性征:男童的声音改变,女孩的月经初潮,以及乳房和阴毛的发育等。
(2)骨龄:
①手腕部骨龄:对20岁以下的患者可以摄手腕部X线片,根据Greulich和Pyle的标准测定骨龄。
②髂棘骨骺移动(excursion of iliac apophyses):Risser将髂棘分为4份,骨化由髂前上棘向髂后上棘移动,骨骺移动25%为Ⅰ度,50%为Ⅱ度,75%为Ⅲ度,移动到髂后上棘为Ⅳ度,骨骺与髂骨融合为Ⅴ度。
③椎体骺环发育:侧位X线片上骨骺环与椎体融合说明脊柱停止生长,为骨成熟的重要指征。
6.脊柱侧凸的实验室检查 术前常规检查血常规,尿常规,肌酐,尿素氮,血糖等。
7.脊柱侧凸的肺功能检查 肺功能实验分为4组:静止肺容量;动态肺容量;肺泡通气量;放射性氙的研究,脊柱侧凸的患者常规使用前3种实验。
静止肺活量包括肺总量,肺活量和残气量,肺活量用预测正常值的百分比来表示,80%~100%为肺活量正常,60%~80%为轻度限制,40%~60%为中度限制,低于40%为严重限制。
动态肺活量中最重要的是第1秒肺活量(FEV1),将其与总的肺活量比较,正常值为80%。
鉴别诊断
(一)先天性脊柱侧凸:是由于脊柱胚胎发育异常所至,发病较早,大部分在婴幼儿期被发现,发病机理为脊椎的结构性异常和脊椎生长不平衡,鉴别诊断并不困难,X线摄片可发现脊椎有结构性畸形,基本畸形可分为三型:1,脊椎形成障碍,如半椎体;2,脊椎分节不良,如单侧未分节形成骨桥;3,混合型,如常规X摄片难子鉴别,可用CT。
(二)神经肌源性脊柱侧凸:可分为神经性和肌源性两种,前者包括上运动神经元病变的脑瘫,脊髓空洞等和下运动神经元病变的儿麻等,后者包括肌营养不良,脊髓病性肌萎缩等,这类侧凸的发病机理是由于神经系统和肌肉失去了对脊柱躯干平衡的控制调节作用所致,其病因常需仔细的临床体检才能发现,有时需用神经一肌电生理甚至神经一肌肉活检才能明确诊断。
(三)神经纤维瘤病并发脊柱侧凸:神经纤维瘤病为单一基因病变所致的常染色体遗传性疾病(但50%的病人来自基因突变),其中有2%~ 36%的病人伴以脊柱侧凸,当临床符合以下两个以上的标准时即可诊断, 1,发育成熟前的病人有直径 5 mm以上的皮肤咖啡斑 6个以上或在成熟后的病人直径大于15mm; 2,二个以上任何形式的神经纤维瘤或皮肤丛状神经纤维瘤;3,腋窝或腹股沟部皮肤雀斑化; 4,视神经胶质瘤; 5,二个以上巩膜错构瘤(Lisch结节);6,骨骼病变,如长骨皮质变薄;7,家族史,病人所伴的脊柱侧凸其X线特征可以类似于特发性脊柱侧凸,也可表现为“营养不良性”脊柱侧凸,即短节段的成角型的后突型弯曲,脊椎严重旋转,椎体凹陷等,这类侧凸持续进展,治疗困难,假关节发生率高。
(四)间充质病变并发脊柱侧凸:有时马凡综合征,EhlerS-Danlos综合征等可以以脊柱侧凸为首诊,详细体检可以发现这些病的其他临床症状,如韧带松弛,鸡胸或漏斗胸等。
(五)骨软骨营养不良并发脊柱侧凸:如多种类型的株儒症,脊椎骨髓发育不良。
(六)代谢障碍疾病合伴脊柱侧凸:如各种类型的粘多糖病,高胱胺酸尿症等。
(七)“功能性”或‘非结构性”侧凸:这类侧凸可由姿态不正,神经根刺激,下肢不等长等因素所致,如能早期去除原始病因后,侧凸能自行消除,但应注意的是少数青少年特发性脊柱侧凸在早期可能因为度数小而被误为“姿态不正”所致,所以对于青春发育前的所谓“功能性”侧凸应密切随访。
(八)其他原因的脊柱侧凸:如放疗,广泛椎板切除,感染,肿瘤均可致脊柱侧凸。
注意生产生活安全,避免创伤是本病防治的关键。
特发性脊柱侧凸西医治疗
如果是轻度的侧弯,无需治疗。如果病情不断发展,孩子应该使用塑料身体绷带或带子固定,以防进一步发展。只要治疗及时,脊柱侧弯不会进一步发展,也不会造成终身影响。如果不加以治疗,有些孩子可能最终形成严重的脊柱与胸腔的变形,进而引起呼吸困难和胸腔感染。
治疗原则
功能性脊柱侧凸以预防为主,学龄儿童应保持正确姿势,加强腰背肌,腹肌、髂肌及肩部肌肉锻炼,轻者自行矫正,不需治疗。特发性脊柱侧凸,没有结构异常者,可穿戴支架或有螺旋的短夹克衣,预防畸形发展。患而长至12-16岁即青春生长期,畸形容易恶化,应严密观察,积极采取有效治疗措施。
外科手术治疗
对脊椎结构异常(如先天性半椎体、脊髓纵裂,颈肋,并肋)、脊椎结构病理改变(如结核、肿瘤等)及脊柱外各种组织畸形,如胸廓成形及烧伤遗留瘢痕等,均应积极采取措施,充分治疗,消除这些病理变化及脊柱外结构畸形,为矫治脊柱侧凸畸形打好基础。
矫正脊柱侧凸的手术方法有:(1)特殊矫正器械:哈灵通器械,包括一个撑杆及一个压缩杆;(2)脊柱融合:棘突旁植入松质骨。有时两种方法同时应用。
术前注意
保证患者足够的睡眠,加强营养,防止术前感染;患者应练习床上大小便,做深呼吸运动,训练有效的咳嗽等,以防止术后卧床不适应引起便秘和坠积性肺炎的发生;术前一日要洗澡、理发剪指(趾)甲,更换清洁内衣,剃除手术切口周围15~20cm范围的毛发,以免术后伤口感染;手术前6小时禁食,术前4小时禁水,防止术中误吸造成窒息;手术日早晨如有感冒发热,或女性患者月经来潮,应将手术延期;进手术室前要排空膀胱,取下病儿眼镜、发夹。
术后注意
脊柱侧凸手术后一般3天之内最痛,需要使用止痛药物。术后一周的时候,需拍片了解弯曲矫正和体内内固定的情况,如结果正常,就可以试着坐起来,试着站立,站立的时候可以扶着床边,或者使用助行器得帮助。刚起床或站立的时候,患者会感到一些头晕,这是较长时间卧床和手术后身体还有些虚弱的缘故,不必担心,起来几次之后就会适应了,头晕也会消失了。
一般来说,术后第1个月内是以卧床休息为主的,可以适当起来走动,就餐、如厕等,但是只要起来就需要配戴支具保护。术后1月之内的日常生活是需要有人照顾的。术后一月的时候最好拍片复查一下,如果没有问题,就可以逐渐增加活动的时间了。很多患者术后2月就可以完全恢复如常生活或者上学了。手术后半年之内是不允许做剧烈的活动的,尤其不要弯腰、扭腰、搬提重物等,术后一年之内也不可以做对抗性的活动或运动。
特发性脊柱侧凸中医治疗
当前疾病暂无相关疗法。 (仅供参考,详细请询问医生)
预后
特发性脊柱侧凸的治疗,方法很多,传统的石膏矫形,支具矫形和脊柱融合术效果都不太满意,最近30年来,在脊柱矫形器械方面,发展很快,其治疗效果较前大有进步,但仍有一些问题有待研究解决。
给予高蛋白、高碳水化合物、高维生素,高纤维素饮食,以加强营养。
轻微侧凸可通过姿势训练,端正坐位姿势,并指导进行深呼吸运动或参加游泳锻炼,训练胸部肌肉以纠正畸形,学生可因地制宜在课间休息时间利用单双杠进行引体向上练习,在家可经常用双手抓门,窗框等进行悬吊牵引,同时需到专科医院就诊,严密观察,密切随访。
术前常规检查血常规,尿常规,肌酐,尿素氮,血糖等,X线检查是脊柱侧凸必不可少的常规检查,一般能区别侧凸的分类,分型,凸度,脊柱旋转度,可代偿程度及柔软性,常包括站立位的脊柱全长正侧位片,仰卧位的正位,左右侧屈位片,牵引位片。
1.脊柱侧凸的X线检查
(1)直立位全脊柱正,侧位像:直立位全脊柱正,侧位像是诊断的最基本手段,X线影像需包括整个脊柱,照X线片时必须强调直立位,不能卧位,若患者不能直立,宜用坐位,这样才能反映脊柱侧凸的真实情况。
(2)脊柱弯曲像:脊柱弯曲(bending)像包括仰卧位和卧位弯曲像等,目前以仰卧位弯曲像应用最多,主要用于:
①评价腰弯的椎间隙的活动度。
②确定下固定椎。
③预测脊柱的柔韧度。
但是,仰卧位弯曲像预测脊柱柔韧度的效果较差,原因在于:脊柱侧凸矫形手术在全身麻醉下进行,术中使用肌肉松弛药,消除了肌肉收缩的对抗矫形的作用;后路矫形手术过程中,需剥离两侧的椎旁肌,在一定程度上起到了一种间接的脊柱松解的作用;bending像需要患者的主动配合,其影响因素较多,患者的年龄,文化程度等都可能影响这种检查的效果,尤其对于存在有精神疾患或神经肌肉系统疾患的患者,其可信度不高。
(3)悬吊牵引像:
①悬吊牵引(traction)像的作用:
A.可以提供脊柱侧凸牵引复位的全貌。
B.适用于神经肌肉功能有损害的患者。
C.适用于评价躯干偏移和上胸弯。
D.可以估计下固定椎水平。
②注意事项:在检查前,应仔细询问每一个患者是否合并有颈椎疾患。
③禁忌证:对老年人或骨质疏松患者反映其柔软性。
(4)支点弯曲像:支点弯曲像(fulcrum bending radiograph)是使患者侧卧在塑料圆筒上,圆筒置于胸弯顶椎对应的肋骨上,操作要求为:
①完全侧位。
②选择合适尺寸的圆筒(圆筒直径分别为14cm,17cm,21cm),使肩部离开床面。
支点弯曲像的特点:易于操作,弯曲力量为被动力量,重复性好,能真实反映侧弯的僵硬程度,预测侧弯的矫正度数,也可以用于确定某些病例是否需要前路松解术;支点弯曲像对僵硬的侧弯患者更为有效。
(5)斜位像:用于检查脊柱融合的情况,腰骶部斜位像用于脊柱滑脱,峡部裂患者。
(6)Ferguson像:Ferguson像用于检查腰骶关节连接处,为了消除腰前凸,男性球管向头侧倾斜30°,女性倾斜35°,这样可得出真正的正位腰骶关节像。
(7)Stagnara像:Stagnara像用于严重脊柱侧凸患者(大于100°),尤其是伴有后凸,椎体旋转者,普通X线像很难看清肋骨,横突及椎体的畸形情况,需要摄去旋转像以得到真正的前后位像,透视下旋转患者,出现最大弯度时拍片,片匣平行于肋骨隆起内侧面,球管与片匣垂直。
(8)断层像:断层像用于检查病变不清的先天性畸形,植骨块融合情况以及某些特殊病变如骨样骨瘤等。
(9)切位像:患者向前弯曲,球管与背部成切线,主要用于检查肋骨。
(10)脊髓造影:非常规应用,指征是先天性脊柱侧凸或脊髓受压,脊髓肿物,硬膜囊内疑有病变,X线像见椎弓根距离增宽,椎管闭合不全,脊髓纵裂,脊髓空洞症,以及计划切除半椎体或拟做半椎体楔形切除时,以了解脊髓受压情况。
(11)CT和MRI检查:对合并有脊髓病变的患者很有帮助,如脊髓纵裂,脊髓空洞症等,了解骨嵴的平面和范围对手术矫形,切除骨嵴及预防截瘫非常重要,但价格昂贵,不宜做常规检查。
2.脊柱侧凸的X线测量
(1)X线片的阅片要点:
①端椎:脊柱侧凸的弯曲中最头端和尾端的椎体。
②顶椎:弯曲中畸形最严重,偏离垂线最远的椎体。
③主侧弯(原发侧弯):是最早出现的弯曲,也是最大的结构性弯曲,柔软性和可矫正性差。
④次侧弯(代偿性侧弯或继发性侧弯):是最小的弯曲,弹性较主侧弯好,可以是结构性的也可以是非结构性的,位于主侧弯上方或下方,作用是维持身体的正常力线,椎体通常无旋转,当有3个弯曲时,中间的弯曲常是主侧弯,有4个弯曲时,中间两个为双主侧弯。
(2)脊柱侧凸弯度测量:
①Cobb法:最常用,头侧端椎上缘的垂线与尾侧端椎下缘垂线的交角即为Cobb角,若端椎上,下缘不清,可取其椎弓根上,下缘的连线,然后取其垂线的交角即为Cobb角。
②Ferguson法:很少用,有时用于测量轻度侧弯,找出端椎及顶椎椎体的中点,然后从顶椎中点到上,下端椎中点分别画两条线,其交角即为侧弯角。
(3)脊柱侧凸旋转度的测定:通常采用Nash-Moe法:根据正位X线片上椎弓根的位置,将其分为5度。
Ⅰ度:椎弓根对称。
Ⅱ度:凸侧椎弓根移向中线,但未超过第1格,凹侧椎弓根变小。
Ⅲ度:凸侧椎弓根已移至第2格,凹侧椎弓根消失。
Ⅳ度:凸侧椎弓根移至中央,凹侧椎弓根消失。
V度:凸侧椎弓根越过中线,靠近凹侧。
X线评估参数:摄片后标记顶椎,上端椎下端椎,顶椎偏距,骶骨中心垂线(CSVL)等。
3.脊柱侧凸成熟度的鉴定
成熟度的评价在脊柱侧凸的治疗中尤为重要,必须根据生理年龄,实际年龄及骨龄来全面评估,主要包括以下几方面:
(1)第二性征:男童的声音改变,女孩的月经初潮,以及乳房和阴毛的发育等。
(2)骨龄:
①手腕部骨龄:对20岁以下的患者可以摄手腕部X线片,根据Greulich和Pyle的标准测定骨龄。
②髂棘骨骺移动(excursion of iliac apophyses):Risser将髂棘分为4等份,骨化由髂前上棘向髂后上棘移动,骨骺移动25%为Ⅰ度,50%为Ⅱ度,75%为Ⅲ度,移动到髂后上棘为Ⅳ度,骨骺与髂骨融合为V度。
③椎体骺环发育:侧位X线片上骨骺环与椎体融合说明脊柱停止生长,为骨成熟的重要指征。
4.脊柱侧凸的肺功能检查
肺功能实验分为4组:静止肺容量;动态肺容量;肺泡通气量;放射性氙的研究,脊柱侧凸的患者常规使用前3种实验。
静止肺活量包括肺总量,肺活量和残气量,肺活量用预测正常值的百分比来表示,80%~100%为肺活量正常,60%~80%为轻度限制,40%~60%为中度限制,低于40%为严重限制。
动态肺活量中最重要的是第1秒肺活量(FEV1),将其与总的肺活量比较,正常值为80%。
脊柱侧凸患者的肺总量和肺活量减少,而残气量多正常,除非到晚期,肺活量的减少与侧弯的严重程度相关。
5.X线检查
不能直接提示脊髓异常,进一步的影像学检查要求对椎管内容物,脊柱周围软组织作出评价,以发现可能存在的脊髓异常,MRI出现前,脊髓造影,CT,CT脊髓造影是评价脊髓和周围软组织的较好方法,MRI出现后,由于其具有无创,无放射性,软组织对比度高的优点,逐渐替代了脊髓造影,CT,CT脊髓造影,在脊髓畸形的诊断上,MRI有优越的软组织对比度,能够直接显示全部脊髓和椎管,且能提供多平面影像,下面简要介绍特发性侧凸常见的脊髓异常如脊髓空洞,Chiari畸形的MRI表现。
脊柱侧凸不仅造成躯干的畸形,塌陷,疼痛等症状,使其劳动能力下降,不能参加正常工作,而且对患儿的心理健康造成极大危害,还会导致残疾,患者终身生活质量下降,同时也引起一些社会问题,如76%女性患者未婚等,并且发病较早或严重的脊柱侧凸会导致肺发育不良,肺不张,心肺功能不全和截瘫,使患者寿命低于正常人,据统计,平均寿命为46.4岁。